Доброкачественная гиперплазия предстательной железы (ДГПЖ) – новообразование, которое развивается из железистого эпителия предстательной железы, вследствие чего возникает небольшой узелок (или несколько), который увеличивается и оказывает давление на мочеиспускательный канал, впоследствии акт мочеиспускания нарушается. В последние годы появилась тенденция частого и более раннего выявления ДГПЖ. Отметим, что данная патология является одним из часто встречаемых заболеваний у пожилых людей. К примеру, мужчины в возрасте до 60 лет страдают ДГПЖ в 40–50% случаев, 70–80 лет – в 81,9%, к 90 годам – примерно 90%, что оказывает значительное воздействие на качество жизни, вследствие чего у пациента возникает необходимость уменьшения социальной и двигательной активности. Стоит отметить, что благодаря воплощенному действию андрогена, более высокого уровня тестостерона, негроидная раса сталкивается с данной патологией реже [1].
Способом диагностики является пальцевое ректальное исследование, которое позволяет определить консистенцию и состав предстательной железы, ее болезненность. Инструментальными и лабораторными методами служат определение уровня простатспецифического антигена (анализ ПСА) и трансректальное УЗИ. Для дифференциальной диагностики с раком предстательной железы проводят биопсию предстательной железы [2].
Отметим, что сама аденома простаты чаще всего находится и развивается в центральной части железы, затем может разрастаться в сторону мочевого пузыря и дальше – в прямую кишку. При данной патологии наблюдаются смещение вверх внутреннего отверстия мочевого пузыря, удлинение задней части мочеиспускательного канала [3].
По количеству заболевших ДГПЖ уступает лишь мочекаменной болезни. Отметим, что во время проведения урологических конгрессов большое внимание уделяется проблемам лечения аденомы предстательной железы, главным вопросом является отсутствие единого мнения о выборе основного метода лечения и техники [4]. Основными факторами заболевания служат уровень андрогенов в крови и возраст. При нарушении баланса между эстрогенами и андрогенами происходят изменение функций предстательной железы и ее бесконтрольный рост [1, 4].
В настоящее время симптомы нарушенного мочеиспускания систематизируют с помощью Международного индекса симптомов (IPSS-International Prostate Symptom Score). По шкале количество баллов от 0 до 7 характеризует малозначительные нарушения, от 8 до 19 – умеренные нарушения, от 20 до 35 – тяжелые симптомы болезни.
Цель исследования: изучить функциональные результаты трансуретральной резекции предстательной железы и чреспузырной аденомэктомии в до- и послеоперационном периодах.
Материалы и методы исследования
Было проведено проспективное клиническое исследование пациентов ГБУЗ НСО ГКБ № 25. Количество пациентов – 60. Критерии включения: мужчины в возрасте старше 50 лет с доброкачественной гиперплазией предстательной железы, объемом простаты больше 30 см3. Критерии исключения: больные раком простаты, мочевого пузыря, пациенты с неврологической патологией, которая могла быть причиной нарушения функции тазовых органов. Функции мочевыделительной системы изучены на основании опросно-анамнестических данных (с помощью опросников: Международный индекс симптомов при заболеваниях простаты (IPSS) и Шкала качества жизни (QoL)), трансректального УЗИ предстательной железы, уровня простатспецифического антигена (ПСА) и результатов мультифокальной биопсии предстательной железы. Пациенты были разделены на две группы (на основании оперативного лечения): с трансуретральной резекцией предстательной железы (n=28) и с чреспузырной аденомэктомией (n=32). Изучены продолжительность операций, сроки пребывания больных в стационаре после операции, осложнения, качество жизни после операции. Во время статистической обработки полученных данных использовали методы описательной статистики и выборочных сравнений.
Результаты исследования и их обсуждение
Согласно статистическим данным примерно 30% мужчин, доживающих до 80 лет, подвергаются оперативному лечению в области урологии.
Оперативные способы лечения показаны при IPSS > 19; Qmax < 5 мл/сек; остаточной моче >50 мл; при неэффективности консервативного метода и осложненных формах заболевания. К показаниям также можно отнести: макрогематурию; хроническую и острую задержку мочи (как следствие большого количества остаточной мочи); выраженную симптоматику; наличие конкрементов в мочевыводящих путях; увеличение простаты за счет средней доли; дивертикул мочевого пузыря.
В настоящее время в практической хирургии существует множество оперативных методов для лечения ДГПЖ. На протяжении долгих лет основным методом хирургического вмешательства являлась открытая аденомэктомия, в которой существуют два метода: чреспузырная и позадилонная. Данная операция является высокоэффективной, при этом имеет свои существенные недостатки в виде значительной травмы, высокого процента послеоперационных осложнений (вследствие чего возникает пролонгация сроков лечения пациента в стационаре). Эндоскопический метод также представляется весьма перспективным.
Альтернативным методом служит трансуретральная резекция предстательной железы. Этот способ лечения возможен и при больших размерах аденомы простаты, при имеющихся технических возможностях и опыте хирурга. Однако рекомендуемым методом эндоскопии при больших размерах является трансуретральная энуклеация аденомы простаты при использовании гольмиевого лазера (также HoLEP). Этот метод предпочтителен для пациентов, принимающих антикоагулянты или антитромбоцитарные препараты (при невозможности их отмены). Эффективность данного метода сравнима с открытой аденомэктомией, при которой сохраняется принцип малоинвазивности, позволяющий сократить послеоперационные осложнения, сроки стационарной реабилитации и последующего амбулаторного лечения.
Существует также эндоваскулярная эмболизация – этот метод используется, если пациенту противопоказано оперативное вмешательство. Отметим, что в мировой хирургии широкое распространение получили эндовидеохирургические оперативные методы, являющиеся менее инвазивными, чем открытая операция. Благодаря этой технике возможно достичь меньшей кровопотери, меньшего срока госпитализации и катетеризации. Особенно она подходит при инфравезикальной обструкции, обусловленной ДГПЖ, которая сопровождается камнями и дивертикулами мочевого пузыря. Данная операция может быть проведена методом лапароскопии, экстраперитонеоскопически, робот-ассистированно.
Учитывая технические возможности медицинской организации в нашей работе, мы рассмотрим два метода лечения, а именно: открытую (чреспузырную аденомэктомию) методику и трансуретральную резекцию предстательной железы.
При открытой аденомэктомии эффект стойкий, рецидивы отмечаются реже и являются в основном ложными, так как обусловлены разрастанием резидуальной аденоматозной ткани, которая могла остаться при первой операции. В целом данное оперативное вмешательство хорошо подходит при аденоме больших размеров [5, 6]. При высокой эффективности эта операция более инвазивна и сопряжена с высоким риском осложнений, чем ТУРП, но в долгосрочной эффективности данного вмешательства нет сомнений [5, 7].
Трансуретральная резекция предстательной железы
Благодаря научно-техническому развитию трансуретральная резекция в основном заменила традиционный подход к лечению доброкачественной гиперплазии предстательной железы. Это повышает безопасность оперативных вмешательств при данном заболевании. Показаниями к данной методике являются: отсутствие эффекта медикаментозного лечения и угрозы дальнейшего разрастания тканей, длительно сохраняющаяся отрицательная симптоматика при незначительных, небольших размерах аденомы простаты, а также желание самого пациента провести оперативное лечение. Но есть и недостатки: большой размер аденомы и наличие конкрементов в мочевом пузыре [8, 2]. Однако многие исследования доказали, что размер не является препятствием для использования данного метода (оперировались пациенты с объемом простаты до 120 мл) [9].
Главным инструментом для проведения трансуретральной резекции (ТУР) является резектоскоп. С его помощью в полость мочеиспускательного канала можно поместить тубус, и уже по нему вводить рабочие инструменты и элементы. Также важно отметить, что за счет наличия в приборе ирригационной системы, через которую и подается жидкость, во время операции производится орошение [8, 10].
В сравнении со странами США и Европы, в России значительно выше количество осложнений после оперативного лечения ДГПЖ у больных. К примеру, после данной операции, проведенной у 5003 больных с ДГПЖ с кровотечением как в интраоперационном периоде, так и в раннем послеоперационном периоде, в 11,5% случаев потребовалось проведение гемотрансфузии или повторной операции; сохранение ирритативной симптоматики в позднем послеоперационном периоде имело место в 10,6% случаев, стриктура уретры отмечалась в 6,9% случаев, острый уретрит наблюдался у 5,8% больных, склероз шейки мочевого пузыря – в 4,2% случаев, острый эпидидимит – в 2,9% случаев и недержание мочи – у 1,6% больных.
Альтернативные методики оперативного лечения и вмешательства требуют дальнейших клинических испытаний или же уступают в эффективности открытой аденомэктомии и ТУР [3, 6].
От выбранной методики оперативного лечения зависят послеоперационные результаты количества послеоперационных осложнений, длительность послеоперационного периода, реабилитации. Стоит также отметить, что каждый из методов хирургического лечения имеет как недостатки, так и преимущества. К примеру, чреспузырная аденомэктомия длится 50±4 мин, что дольше, чем ТУР – 31±7 мин. Сроки пребывания больных в стационаре после проведения операции открытым методом составляют 10±3 дня, что также дольше, чем после проведения ТУР – 5±2 дня (рис. 1).
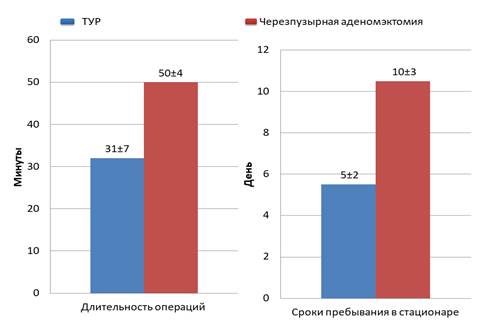
Рис. 1. Эффективность хирургического лечения
После проведения операции открытым методом кровотечения наблюдались чаще – 7, чем после проведения ТУР – 1. Острая задержка мочи имела место у 2 прооперированных после ТУР, после чреспузырной аденомэктомии – у 3 пациентов. Но методика ТУР также имеет недостатки: к ним относились травмы сфинктера и уретры (4), в то время как лишь у 1 прооперированного методом чреспузырной аденомэктомии наблюдаются данные травмы (табл. 1).
ПСА после ТУР снизился с 8,62 до 0,46; после чреспузырной аденомэктомии – с 9,43 до 0,54. ТРУЗИ объем простаты после ТУР уменьшился с 52,4 до 24,6; после открытого метода – с 78,3 до 25,7. По шкале IPSS QoL после ТУР снизилась с 15,8 до 3,6 балла; после чреспузырной аденомэктомии – с 18,2 до 3,5 балла. Качество жизни по шкале улучшилось после ТУР с 4,96 до 1,85; после чреспузырной аденомэктомии – с 5,24 до 2,16 балла (табл. 2).
Таблица 1
Осложнения хирургического лечения
|
Осложнения |
ТУР |
Чреспузырная аденомэктомия |
|
Кровотечения |
1 (14,3%) |
7 (63,6%) |
|
Острая задержка мочи |
2 (28,5%) |
3 (27,3%) |
|
Травмы сфинктера и уретры |
4 (57,2%) |
1 (9%) |
Таблица 2
Динамика клинико-лабораторных показателей
|
Характеристика |
ТУР (до операции) |
Чреспузырная аденомэктомия (до операции) |
ТУР (после операции) |
Чреспузырная аденомэктомия (после операции) |
|
ПСА (нг/мл) |
8,62 |
9,43 |
0,46 |
0,54 |
|
V простаты (мл) |
52,4 |
78,3 |
24,6 |
25,7 |
|
Шкала IPSS |
15,8 |
18,2 |
3,6 |
3,5 |
|
Шкала Qol |
4,96 |
5,24 |
1,85 |
2,16 |
Выводы
Достоинствами открытой чреспузырной простатэктомии являются доступность (нет необходимости в специфическом дорогостоящем оборудовании), возможность проведения операции независимо от объема гиперплазированной предстательной железы. При этом хотелось бы напомнить, что метод трансуретральной резекции значительно облегчает операцию при больших размерах опухолей. Также к преимуществам можно отнести сокращение сроков пребывания и низкий процент послеоперационной летальности. Данный вид вмешательства обладает клинической эффективностью, но также имеет и некоторые осложнения.



