Черепно-мозговая травма (ЧМТ) признается одной из важнейших медико-социальных проблем ввиду значительной распространенности и тяжести медицинских, социальных и экономических последствий [4], [2], [6], [7].
С целью планирования оптимальных путей диагностики, лечения и профилактики у детей чрезвычайно актуальным является изучение социальных, клинических и организационных аспектов ЧМТ у детей [3]. Решение поставленных задач требует изучения вопросов причин, структуры ЧМТ у детей, а также анализа состояния лечебно-диагностической помощи детям с ЧМТ в условиях конкретного региона [5], [1].
Материалы и методы
С этой целью нами был проведен клинико-статистический и социально-гигиенический анализ 1033 случаев ЧМТ у детей, произошедших в течение года (2003 г.).
Результаты и их обсуждение
Анализ проведенных эпидемиологических исследований показал, что на 2003 г. в Ульяновской области распространенность ЧМТ у детей составила 4,56%. При сравнении с показателями в других регионах (Санкт-Петербург — 5,19%; Ижевск — 5,12%; Москва — 4,1%; Саратов — 2,2%) распространенность ЧМТ у детей в нашем регионе находится на уровне выше среднего. Отмечен достоверно (р < 0,05) более высокий уровень распространенности ЧМТ у детского населения города (6,85%), в отличие от сельской местности (1,76%).
Основными причинами ЧМТ у детей были бытовые и уличные травмы, что в нашем исследовании составило 41,9 и 33,4 % соответственно. Школьная травма занимает третье место, составляя 15,7%. При этом количество уличных травм у мальчиков достоверно (р < 0,05) выше (24,9 %), чем у девочек (8,5%).
По нашим данным, социальными условиями получения ЧМТ детьми были: нахождение ребенка без контроля взрослых в группе сверстников (63,5%), неорганизованность детей после школы (54%). Отмечено, что больше подвержены ЧМТ гиперактивные дети (непоседы) — 48,6%.
При анализе структур ЧМТ у детей в Ульяновской области было выявлено, что легкая ЧМТ в виде сотрясения головного мозга составляет в структуре ЧМТ у детей 91,97%.
ЧМТ средней и тяжелой степени тяжести составили в нашем исследовании 8,03%. При расчете общего количества средней и тяжелой ЧМТ учитывались случаи ЧМТ у детей, умерших до госпитализации, но при подтвержденном диагнозе тяжелого ушиба головного мозга у 17 человек (1,64%) методом патологоанатомического исследования.
Структура ушибов головного мозга у детей распределилась следующим образом: ушиб головного мозга легкой степени тяжести – 37,4% (31 человек); ушиб головного мозга средней степени – 31,3% (26 человек); ушиб головного мозга тяжелой степени – 31,3% (26 человек).
При изучении ЧМТ у детей в зависимости от целостности кожных покровов и твердой мозговой оболочки нами установлено, что основной клинической формой у детей была закрытая ЧМТ, занимающая 95,85% (994 человек) от всех травм. Открытая непроникающая черепно-мозговая травма встретилась в 3,67% (34 человека), а открытая проникающая ЧМТ была диагностирована только при ушибе головного мозга тяжелой степени в 0,48% (5 человек) случаях. При вдавленных переломах в сочетании с внутричерепными гематомами и гидромами закрытая ЧМТ встретилась в 0,58% (6 человек).
Черепно-мозговая травма в виде сдавления головного мозга отмечена у 25 пострадавших. В общей структуре ЧМТ у детей сдавления головного мозга составили 2,4%, ушибы головного мозга — 36,8%. Причинами сдавления головного мозга послужили изолированные внутричерепные гематомы и гидромы – 36% (9 человек), вдавленные переломы свода черепа — 48% (12 человек), вдавленный перелом в сочетании с внутричерепными гематомами, гидромами — 16% (4 человек).
Диагноз сочетанной ЧМТ у детей выставлен в 22 случаях, что в общем количестве ЧМТ составило 2,1%. Преобладающее число сочетанной ЧМТ приходится на средний школьный возраст (11–14 лет).
При анализе показателей летальности нами установлено, что данные по региону ниже, чем среднероссийские показатели. Общая летальность составила 1,64%. Больничная летальность равнялась 0,62% (среднероссийский показатель 1,7%). Послеоперационная летальность составила 1,44% (среднероссийский показатель 7,7%). Наиболее высокая доля летальности выявлена в возрастной группе от 7 до 14 лет — 88,2%. Из всех умерших 70,6% погибли на месте происшествия и по пути в больницу. Причиной смерти при ЧМТ чаще служат сочетанные травмы, которые наблюдались у 11 детей (64,7%).
Среднее время оказания специализированной нейрохирургической помощи после получения черепно-мозговой травмы составило 1 ч 45 мин.
Все дети с черепно-мозговой травмой в зависимости от степени тяжести были распределены по шкале комы Глазго. Группа детей, состояние которых определялось как «удовлетворительное», включала только пострадавших с сотрясением головного мозга и составила 92% (балловая оценка — 13–15), в группу средней тяжести отнесены дети с ушибами головного мозга легкой и средней степени тяжести, эта группа составила 6,9% (8–12 баллов). Ушибы головного мозга тяжелой степени, куда соответственно вошли и внутричерепные гематомы, гидромы, сопутствующие переломы костей черепа, составили 1,26% (4–7 баллов). Умершие составили 1,64%, при этом изначальная кома соответствовала уровню 0–3 балла.
На основе приведенных общих данных характеристики клинических форм ЧМТ у детей можно сделать вывод о необходимости разработки алгоритмов лечебно-диагностических действий с целью повышения качества медицинской помощи детям с ЧМТ.
Ульяновская область в плане оказания нейрохирургической помощи детям с ЧМТ опирается на «педиатрическую модель», которая в условиях ограниченности компьютерной и магнитно-резонансной томографии заключается в том, что первичная диагностика включает в себя не только неврологический осмотр, но и использование скрининг-метода нейровизуализации (ультрасонографии) и дальнейший клинико-ультрасонографический мониторинг. На основе этой модели и результатов исследования, клинических и эпидемиологических данных, а также опыта, накопленного Детским нейрохирургическим центром, был разработан алгоритм действий при подозрении на ЧМТ у ребенка (рисунок) с учетом места возникновения травмы и ее тяжести, который применяется и по настоящее время. Данный алгоритм определяет, что при подозрении на ЧМТ у ребенка ему на месте происшествия должна быть оказана первая медицинская помощь. Необходимо провести мероприятия по устранению факторов, угрожающих жизни ребенка, при необходимости выполнить иммобилизационные мероприятия и в кратчайшие сроки доставить его в детское нейрохирургическое отделение. При постановке диагноза ЧМТ ребенку должен проводиться ультразвуковой мониторинг внутричерепного состояния и при необходимости — оперативное лечение с последующим послеоперационным ультразвуковым и клиническим мониторингом. При травме, полученной ребенком за пределами города, после оказания первой медицинской помощи ребенок транспортируется в центральную районную больницу, где осматривается дежурным доктором с привлечением врача-невролога. Ему проводятся диагностические манипуляции (рентгенография черепа, ЭХО-ЭГ, по возможности — транскраниальная ультрасонография, осмотр окулиста). При постановке диагноза легкой ЧМТ ребенок продолжает лечение в данном учреждении под наблюдением врача-невролога. При поступлении ребенка в любую районную больницу области с подозрением на среднетяжелую и тяжелую ЧМТ он находится под динамическим наблюдением невролога, хирурга, реаниматолога в условиях отделения интенсивной терапии. Врач данной больницы связывается с оператором реанимационно-консультативного центра (РКЦ), который представлен круглосуточной службой по оказанию специализированной консультативной и практической помощи в районах области. В структуре РКЦ имеется мобильная нейрохирургическая группа в составе врача анестезиолога-реаниматолога, врача-нейрохирурга, медицинской сестры. Мобильность обеспечивается реанимобилем, оборудованным всем необходимым реанимационным оборудованием. После консультации с нейрохирургом решается вопрос о выезде данной группы к больному.
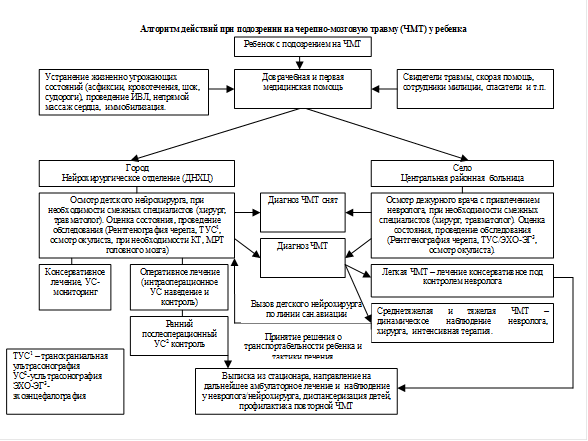
На месте врач-нейрохирург консультирует ребенка, при необходимости проводит ему экстренные оперативные вмешательства, решает вопрос о транспортировке ребенка в детский специализированный нейрохирургический центр. Все дети после стационарного лечения направляются на дальнейшее амбулаторное лечение и наблюдение у врача-невролога, нейрохирурга. Проводятся мероприятия по профилактике повторных ЧМТ у данной категории больных.
Алгоритм лечения обеспечивает полный охват детей с подозрением на ЧМТ на различных этапах оказания медицинской помощи, своевременность и качество диагностики, лечение в течение всего лечебно-диагностического процесса. Особенно актуальным является применение алгоритма в условиях недоступности современных методов нейровизуализации, таких как компьютерная и магнитно-резонансная томография головного мозга.
Выводы
Распространенность ЧМТ у детей Ульяновской области находится на уровне 4,56 на 1000. Уровень распространенности черепно-мозговой травмы среди детей, проживающих в городской местности (6,85%), достоверно выше, чем в сельской (1,76%). Наиболее часто (69,4%) получают черепно-мозговую травму дети школьного возраста (7–14 лет). В структуре причин черепно-мозговых травм у детей преобладают бытовые (41,9%) и уличные травмы (33,4%). Смертность от ЧМТ у детей области составила 0,075%.
Среди клинических форм черепно-мозговой травмы у детей преобладает сотрясение головного мозга (91,97%).
Более половины полученных черепно-мозговых травм (51%) у детей связаны с отсутствием контроля взрослых. В 54% случаев дети, получившие черепно-мозговую травму, являются гиперактивными (непоседы). Детский специализированный нейрохирургический центр является системообразующим элементом модели организации специализированной нейротравматологической помощи детям в условиях региона. В условиях ограниченности КТ и МРТ предложенный алгоритм обеспечивает своевременность и качество диагностики в течение всего лечебно-диагностического процесса.
Представленные результаты получены в рамках выполнения Ульяновским государственным университетом государственного задания Минобрнауки России.
Рецензенты:
Белова Л.А., д.м.н., ФГБОУ ВПО «Ульяновский государственный университет», г. Ульяновск;
Мидленко В.И., д.м.н., профессор, зав. кафедрой госпитальной хирургии ФГБОУ ВПО «Ульяновский государственный университет», г. Ульяновск.
Библиографическая ссылка
Горбунов М.В., Мидленко А.И., Машин В.В., Горбунов В.И., Мидленко М.А., Ишматов Р.Ф., Червонный Д.С. ЧЕРЕПНО-МОЗГОВОЙ ТРАВМАТИЗМ У ДЕТЕЙ: СОЦИАЛЬНЫЕ, КЛИНИЧЕСКИЕ И ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ // Современные проблемы науки и образования. – 2015. – № 1-1. ;URL: https://science-education.ru/ru/article/view?id=17606 (дата обращения: 20.04.2024).



