В настоящее время в здравоохранении Республики Беларусь заняты около 40 тыс. врачей, среди которых абсолютное большинство составляют женщины репродуктивного возраста. Среди них в связи с полифакторным воздействием вредных производственных факторов группами высокого риска по ухудшению состояния здоровья являются врачи акушеры-гинекологи и терапевты. Поэтому изучение впервые выявленной заболеваемости данного контингента медицинского персонала в сложившихся на их рабочих местах условиях труда является весьма актуальной задачей, так как при ее анализе можно получить наиболее полное представление об эффективности профилактических социально-гигиенических и медико-организационных мероприятий.
Цель исследования: изучить динамику и структуру впервые выявленной заболеваемости женщин-врачей репродуктивного возраста в зависимости от сложившихся условий труда, в которых осуществлялась их профессиональная деятельность.
Материалы и методы исследования. Изучено состояние впервые выявленной заболеваемости женщин-врачей акушеров-гинекологов (основная группа, n=107) и терапевтов (контрольная группа, n=104) в возрасте 23–49 лет, осуществлявших в 2012–2016 гг. производственную деятельность как в поликлиниках (женских консультациях), так и акушерско-гинекологических и терапевтических стационарах организаций здравоохранения Гродненской области (Республика Беларусь).
Оценка структуры и динамики показателей проведена на основе данных, полученных при выкопировке сведений из медицинских карт амбулаторного больного – ф. 025/у-07, статистических талонов для регистрации заключительных (уточненных) диагнозов – ф. 025-2/у-07, медицинских карт стационарного больного – ф. 003/у-07, статистических карт выбывшего из стационара – ф. 066/у-07.
Условия труда были оценены по результатам проведенной аттестации рабочих мест [1].
Расчет относительного риска (далее – ОР) был произведен по стандартной методике [2].
Обработка данных осуществлена с применением программы «STATISTICA 10.0».
Результаты исследования и их обсуждение. В 2012–2016 гг. в структуре впервые выявленной заболеваемости женщин-врачей акушеров-гинекологов и терапевтов первые рейтинговые места занимали болезни органов дыхания (40,1 % и 62,8 %, соответственно), осложнения беременности, родов и послеродового периода (16,5 % и 14,6 %, соответственно), а также болезни мочеполовой системы (13,7 % и 12,4 %, соответственно). Доля иных классов болезней не превышала 10 %.
В рассматриваемый период в основной группе динамика заболеваемости болезнями органов дыхания была разнонаправленной, тогда как в группе контроля характеризовалась выраженным ростом: показатель к концу рассматриваемого периода достиг 39,42 на 100 работниц. Среднее же значение показателя среди врачей-терапевтов составило 24,80±10,29 на 100 работниц и было почти в 2 раза большим, чем в основной группе (p<0,05) (рисунок 1).
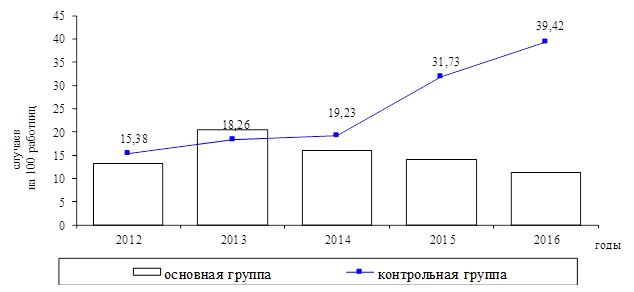
Рис. 1. Динамика впервые выявленной заболеваемости болезнями органов дыхания в 2012–2016 гг.
Формирование уровней заболеваемости болезнями данного класса женщин-врачей протекало в условиях неблагоприятного воздействия производственных факторов биологической природы (класс вредности 3.2) [3], среди которых основными оказались трудовая деятельность в контакте с биоматериалами, обладающими труднопереносимым запахом (4 балла по шкале Райта), работа с микроорганизмами 3–4-й групп патогенности и высокая общая бактериальная обсемененность воздуха рабочей зоны. Максимальным последний показатель был в кабинетах врачей-терапевтов поликлиник (214,7±12,48 микробных тел в 1 м3), а наименьшие значения были зарегистрированы в физиологических и обсервационных родильных залах (123,1±7,21 и 194,1±14,19 микробных тел в 1 м3, соответственно), что превышало установленные нормативы. Это в условиях неизбежной постоянной циркуляции госпитальных штаммов и при прямом контакте врачей с биологическим материалом [7, 8], составлявшем, согласно результатам нашего исследования, от 68,0 % до 89,9 % продолжительности смены, даже при соблюдении всех требований охраны труда не позволило женщинам обеих групп избежать поражений заболеваниями органов дыхания. Причем основным в структуру болезней данного класса был долевой вклад острых инфекций верхних дыхательных путей: 92,5 % – среди врачей акушеров-гинекологов и 95,1 % – среди врачей-терапевтов, а процентная доля пневмоний оказалась существенно меньшей и не превысила 7,5 % (врачи акушеры-гинекологи).
Динамика заболеваемости осложнениями беременности у женщин обеих групп оказалась разнонаправленной: если среди врачей акушеров-гинекологов значение показателя уменьшилось с 9,345 в 2012 г. до 4,672 на 100 работниц в 2016 г., то среди врачей-терапевтов показатель, достигнув минимального значения в 2013 г. (2,884 на 100 работниц), в последующие годы возрастал и составил 9,615 на 100 работниц в 2016 г. (рисунок 2).
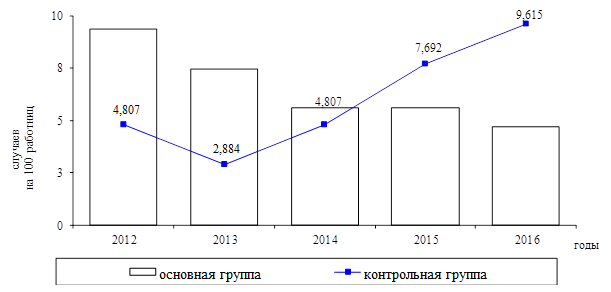
Рис. 2. Динамика впервые выявленной заболеваемости осложнениями беременности, родов и послеродового периода в 2012–2016 гг.
Существенный вклад в формирование этих показателей, кроме биологических, внесли и химические производственные факторы (класс вредности 3.1). Так, несмотря на то, что проведенный на рабочих местах качественный анализ воздуха после его однократного забора не позволил выявить превышений предельно допустимых концентраций (далее – ПДК) химических токсикантов (далее – ХТ), тем не менее известно, что в течение смены концентрации ХТ, как правило, изменяются, оказывая на организм интермиттирующее действие, которое нередко более выражено, чем непрерывное [4]. Причем ХТ, обладающие общей и местной избирательной токсичностью и способные проникать в организм через органы дыхания, пищеварения, неповрежденную кожу и слизистые оболочки [5], вызывают нарушения в функционировании репродуктивной системы даже без каких-либо признаков отравлений с последующим развитием у стажированных работников в возрасте 30–40 лет развитие осложнений беременности и родов [6, 7], что и было регистрировано нами. Проведенный расчет ОР, значения которого составили среди врачей акушеров-гинекологов и терапевтов, соответственно, 2,07 и 1,98, позволил установить, что воздействие ХТ повысило частоту неблагоприятных исходов гестации у женщин обеих групп в 1,6–2,0 раза.
Вероятность увеличения частоты развития данного рода патологии у врачей обеих групп, безусловно, возрастала в условиях высоких показателей напряжённости труда (класс вредности 3.2). Так, плотность рабочего дня составила 85,2 % вследствие высоких нагрузок интеллектуального и эмоционального характера при решении сложных задач по комплексной оценке результатов оказания медицинской помощи в условиях дефицита времени при поступлении большого объема информации и высокой степени риска для собственной жизни и степенью ответственности за безопасность пациентов. Существенными на организм врачей также оказались и сенсорные нагрузки, включая длительность сосредоточенного наблюдения, достигавшей 68,0 % от продолжительности смены, и продолжительность времени наблюдения за экранами видеотерминалов – не менее 2,5 ч за смену. Это у врачей создавало предпосылки для возникновения и прогрессирования с увеличением стажа работы симптомов синдрома эмоционального выгорания (далее – СЭВ) [8, 9], рассматриваемого в качестве производственно обусловленного заболевания, провоцирующего осложнений гестации [10], профилактике которого, согласно Глобальному плану действий ВОЗ по здоровью работающих на 2008–2017 гг., следует уделять особое внимание [11]. Нами наличие симптомов СЭВ было подтверждено для женщин обеих групп: у врачей-терапевтов сформированной оказалась только одна его фаза (резистенции), а у врачей акушеров-гинекологов две – резистенции и истощения (таблица 1).
Таблица 1
Общие показатели СЭВ и его структура по фазам у врачей (в баллах)
|
Группы |
Фазы СЭВ |
Итоговый уровень СЭВ |
||
|
напряжение |
резистенция |
истощение |
||
|
основная |
57,38±2,61 |
64,39±3,57 |
65,29±2,51 |
187,06±9,53 |
|
контрольная |
58,42±2,74 |
56,29±3,96 |
61,63±2,98 |
176,34±11,49 |
При изучении динамики впервые выявленной заболеваемости болезнями мочеполовой системы установлено, что в 2012–2016 гг. показатель среди врачей акушеров-гинекологов поступательно снижался, а его минимальное значение, достигнутое в 2016 г., составило 2,803 на 100 работниц и оказалось почти в 3 раза меньшим, чем к началу рассматриваемого периода. В отличие от женщин основной группы уровень показателя среди врачей-терапевтов за пятилетие несколько возрос, а его максимум, достигнутый в 2016 г., составил 6,73 на 100 работниц, превысив значения в основной группе более чем в 2 раза (рисунок 3).
В формирование структуры заболеваемости данной патологией наибольший вклад внесли невоспалительные болезни половых органов, представленные преимущественно нарушениями менструального цикла (91,8 % – среди врачей акушеров-гинекологов и 87,3 % – среди врачей-терапевтов), что, как известно, характерно для неспецифических эффектов воздействия на репродуктивную систему ХТ, напряженности и тяжести труда [12, 13].
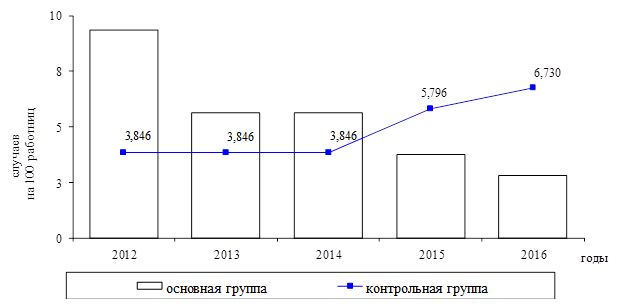
Рис. 3. Динамика впервые выявленной заболеваемости болезнями мочеполовой системы в 2012–2016 гг.
Так, в воздухе рабочей зоны врачей в виде паров и аэрозолей присутствовали ряд ХТ 2–3 классов опасности (этиловый спирт, водорода перекись, наркотические анальгетики – в стационаре, этиловый спирт – в поликлинике), воздействию которых, однако, женщины могли подвергаться не более чем 10 % продолжительности смены и в концентрациях, которые были значительно ниже ПДК. Тем не менее, учитывая, что женский организм весьма чувствителен к воздействию ХТ, нарушения менструальной функции могли возникать у врачей обеих групп вследствие развития гиперпролактинемии и относительной гиперэстрогении [14].
Проведенный расчет ОР позволил установить, что вероятность развития нарушений менструальной функции при воздействии ХТ составила среди врачей акушеров-гинекологов и терапевтов, соответственно, 2,02 и 2,09, что приводило к возрастанию частоты развития заболеваний у женщин обеих групп в 1,5–2,2 раза. Причем вероятность развития данного рода патологии у врачей обеих групп, безусловно, возрастала в условиях повышенной тяжести труда [15], которая была обусловлена, в первую очередь, пребыванием в вынужденной рабочей позе (стоя или сидя), в которой женщины находились до 60,0 % рабочего времени, выполнением в ходе осуществления лечебно-диагностического процесса до 1000 региональных рабочих движений и до 80 наклонов корпуса, а также при перемещениях в пространстве, составлявших от 2 до 4 км в течение времени рабочей смены.
Выводы. Таким образом, профессиональная деятельность женщин-врачей акушеров-гинекологов и терапевтов фертильного возраста протекает в условиях выраженного неблагоприятного воздействия вредных производственных факторов, что приводит к формированию соответствующей структуры и уровней впервые выявленной заболеваемости.
Библиографическая ссылка
Наумов И.А., Лисок Е.С. ВПЕРВЫЕ ВЫЯВЛЕННАЯ ЗАБОЛЕВАЕМОСТЬ ЖЕНЩИН-ВРАЧЕЙ РЕПРОДУКТИВНОГО ВОЗРАСТА КАК ОТРАЖЕНИЕ УСЛОВИЙ ИХ ПРОИЗВОДСТВЕННОЙ ДЕЯТЕЛЬНОСТИ // Современные проблемы науки и образования. – 2017. – № 5. ;URL: https://science-education.ru/ru/article/view?id=26884 (дата обращения: 18.04.2024).



