Оперативное лечение больных с деформациями позвоночника при идиопатическом сколиозе остается важной и актуальной проблемой. Сколиозы поясничной и грудопоясничной локализации (V и VI тип Lenke) [1-3] во многих клиниках мира лечатся с применением вентрального сегментарного инструментария. В сравнении с различными вариантами дорсального инструментария вентральный обладает некоторыми преимуществами [4; 5]:
- полноценная визуализация вентральных отделов позвонков,
- меньшая протяженность зоны инструментального спондилодеза,
- прямое деротирующее воздействие на тела позвонков,
- снижение интраоперационной кровопотери,
- менее заметный послеоперационный рубец.
Но существует и ряд недостатков, которые препятствуют широкому распространению вентрального инструментария, а именно:
- высокий уровень сложности выполнения оперативного доступа,
- недостаточная механическая прочность имплантатов,
- увеличение или формирование кифотической деформации,
- послеоперационное прогрессирование.
Наличие вышеуказанных недостатков в применении вентрального инструментария подтолкнуло авторов провести данное исследование.
Цель исследования. Установить причину послеоперационного прогрессирования сколиотической деформации у пациентов с деформациями позвоночника V и VI типов по Lenke, перенесших оперативное лечение с использованием вентрального сегментарного инструментария.
Материал и методы. В отделении детской и подростковой вертебрологии Новосибирского НИИТО им. Я.Л. Цивьяна оперирована группа пациентов с идиопатическим сколиозом поясничной/грудопоясничной локализации с использованием вентрального инструментария. Детальный анализ полученных результатов представлен нами ранее [6]. В частности, выяснилось, что при весьма существенной коррекции основной дуги (33,9° или 69,6%) отмечается достаточно выраженное послеоперационное прогрессирование – 6,4° (18,9% от достигнутой коррекции). Анализ причин послеоперационного прогрессирования нами не проводился, а литературные данные, касающиеся определения протяженности зоны спондилодеза, разноречивы [7; 8].
Проведен ретроспективный анализ результатов хирургического лечения 21 пациента с идиопатическим сколиозом грудопоясничной и поясничной локализации с применением вентрального сегментарного инструментария третьего поколения в Новосибирском НИИТО за период с 2006 по 2009 г. (табл. 1).
Средний возраст прооперированных пациентов составил 20 (13-43) лет, преобладали лица женского пола (М/Ж = 2/19). Средняя продолжительность послеоперационного наблюдения за пациентами составила 56,4 (24-108) мес. Что касается локализации основной дуги, то у 19 пациентов она была грудопоясничной (вершина искривления на уровне Th11- Th12) и только у 2 – поясничной (вершина искривления на уровне L2-L3) [9].
Были исследованы следующие параметры до операции, через две недели после вмешательства и в конце периода наблюдения [10; 11]:
- угол Cobb основной дуги, ее протяженность и локализация вершины искривления,
- угол Cobb грудного противоискривления,
- угол Cobb грудного кифоза,
- угол Cobb поясничного лордоза,
- степень клиновидности межпозвонковых дисков, смежных с зоной инструментального спондилодеза.
Хирургическое вмешательство осуществлялось в соответствии с классической техникой: коррекция выполнялась в положении на боку, соответствующем вогнутой стороне деформации. При деформациях поясничной/грудопоясничной локализации доступ осуществляют через ложе IX-X ребра. Всем больным производилась мобилизация ригидной дуги, с удалением межпозвонковых дисков с замыкательными пластинками до задней стенки фиброзного кольца на протяжении инструментирования. Винты проводились бикортикально, межтеловые пространства заполнялись крошкой резецированного ребра, после чего производился монтаж стержней, коррекция и стабилизация деформации [12; 13].
Результаты. Основная дуга. Средняя исходная величина деформации составила 49,8° (33-70°), в результате оперативного вмешательства величина основной дуги уменьшилась до 14,7° (5-27°), то есть коррекция составила 35,1° (70%). В конце периода послеоперационного наблюдения средняя величина основной дуги равнялась 22,8°, то есть финальная коррекция составила 27° от исходной величины основной дуги. Послеоперационное прогрессирование дуги 8,1° от достигнутой коррекции (табл. 2).
Противоискривление. Средняя исходная величина деформации – 27,6° (18-38°). В результате вмешательства средняя величина противоискривления уменьшена до 13,8° (2-24°), коррекция – 13,8° (50%). В конце срока послеоперационного наблюдения угол Cobb противодуги равнялся 18°, послеоперационная потеря коррекции составила 23%, финальная коррекция составила – 9,6° от исходной величины вторичной дуги.
Грудной кифоз. До операции величина грудного кифоза равнялась 30° (8-59°), сразу после оперативного лечения – 28,5° (0-48°), что составляет 5%, а в конце периода наблюдения – 30,1° (14-59°). В конечном итоге величина грудного кифоза изменилась на 0,1° (0,3%).
Поясничный лордоз. До оперативного лечения величина поясничного лордоза равнялась 59,5° (43-88°), сразу после хирургического вмешательства – 49,7° (39-69°), что составляет 16,5%, а в конце периода наблюдения – 55,9° (44-75°). В конечном итоге величина поясничного лордоза изменилась на 3,6° (6%).
Таблица 1
Исходные данные пациентов, прооперированных в клинике детской и подростковой вертебрологии Новосибирского НИИТО им. Я.Л. Цивьяна с 2006 по 2009 гг. с идиопатическим сколиозом поясничной/грудопоясничной локализации с использованием вентрального инструментария
|
Пациент |
основная дуга |
вторичная дуга |
кифоз |
лордоз |
баланс |
возраст на момент операции |
срок наблюдения, мес |
протяженность инструментария |
Угол диска выше инст-я |
Угол диска ниже инст-я |
|||
|
угол Cobb |
Протяж. |
вершина |
угол Cobb |
протяженность |
|||||||||
|
1 |
39 |
Th11-L2 |
Th12 |
22 |
Th4-Th10(Th7) |
24 |
64 |
20 |
13 |
72 |
Th 11-L3 |
1 |
6 |
|
2 |
50 |
Th10-L3 |
L1 |
28 |
35 |
59 |
12 |
13 |
24 |
Th 11-L4 |
4 |
25 |
|
|
3 |
45 |
Th11-L4 |
L1-2 |
18 |
Th7-Th10(Th8-9) |
42 |
50 |
4 |
13 |
72 |
Th 12-L4 |
4 |
8 |
|
4 |
66 |
Th11-L4 |
L2 |
34 |
Th7-Th11(Th9) |
29 |
48 |
58 |
14 |
72 |
L1-L5 |
6 |
|
|
5 |
33 |
Th11-L3 |
L1-2 |
39 |
74 |
3 |
16 |
60 |
Th 11-L3 |
6 |
4 |
||
|
6 |
45 |
Th11-L3 |
L1 |
28 |
Th1-Th10(Th8) |
54 |
67 |
34 |
16 |
72 |
Th 11-L4 |
7 |
5 |
|
7 |
54 |
Th11-L4 |
L1-2 |
13 |
46 |
17 |
16 |
24 |
Th 12-L4 |
4 |
8 |
||
|
8 |
47 |
Th10-L3 |
L1 |
33 |
Th5-Th9(Th7) |
31 |
57 |
34 |
16 |
48 |
Th 11-L3 |
7 |
7 |
|
9 |
42 |
Th10-L3 |
Th12-L1 |
21 |
59 |
85 |
20 |
16 |
24 |
Th 10-L3 |
6 |
5 |
|
|
10 |
60 |
Th10-L3 |
Th12-L1 |
26 |
Th1-Th9 |
58 |
88 |
16 |
17 |
60 |
Th 11-L2 |
1 |
3 |
|
11 |
70 |
Th11-L2 |
Th13 |
18 |
Th7-Th10(Th8-9) |
21 |
51 |
39 |
17 |
60 |
Th 12-L3 |
6 |
|
|
12 |
37 |
Th11-L3 |
L1 |
20 |
Th7-Th10(Th8-9) |
24 |
69 |
43 |
17 |
60 |
Th 11-L2 |
4 |
0 |
|
13 |
51 |
Th10-L3 |
Th12 |
15 |
60 |
15 |
18 |
48 |
Th 10-L3 |
2 |
4 |
||
|
14 |
56 |
Th10-L3 |
Th12-L1 |
20 |
44 |
37 |
20 |
48 |
Th 11-L3 |
8 |
9 |
||
|
15 |
47 |
Th12-L3 |
L1-2 |
36 |
28 |
50 |
40 |
22 |
72 |
Th 12-L4 |
4 |
10 |
|
|
16 |
54 |
Th12-L4 |
L2 |
36 |
Th4-Th11(Th8) |
8 |
43 |
5 |
25 |
108 |
Th 12-L4 |
0 |
15 |
|
17 |
42 |
Th10-L3 |
L1 |
19 |
60 |
22 |
25 |
36 |
Th 12-L4 |
4 |
9 |
||
|
18 |
38 |
Th12-L4 |
L2 |
20 |
Th7-11(Th10) |
41 |
50 |
37 |
28 |
36 |
Th 12-L4 |
2 |
3 |
|
19 |
60 |
Th11-L3 |
L1 |
33 |
Th1-Th10(Th3-4) |
20 |
53 |
25 |
38 |
24 |
Th 11-L3 |
2 |
12 |
|
20 |
65 |
Th11-L3 |
Th12-L1 |
51 |
Th5-Th10(Th8) |
31 |
73 |
4 |
17 |
96 |
Th 12-L4 |
4 |
35 |
|
21 |
45 |
Th11-L3 |
L1-2 |
30 |
Th6-Th10(Th8) |
19 |
58 |
41 |
43 |
48 |
Th 11-L4 |
5 |
4 |
|
Таблица 2 Результаты оперативного лечения пациентов с идиопатическим сколиозом поясничной/грудопоясничной локализации с использованием вентрального инструментария в разные периоды наблюдения |
|||||||||||||||||||||
|
Пациент |
Основная дуга |
Вторичная дуга |
Кифоз |
Лордоз |
Баланс |
Клиновидность диска выше |
Клиновидность диска ниже |
||||||||||||||
|
до операции |
сразу после операции |
в конце срока наблюдения |
до операции |
сразу после операции |
в конце срока наблюдения |
до операции |
сразу после операции |
в конце срока наблюдения |
до операции |
сразу после операции |
в конце срока наблюдения |
до операции |
сразу после операции |
в конце срока наблюдения |
до операции |
сразу после операции |
в конце срока наблюдения |
до операции |
сразу после операции |
в конце срока наблюдения |
|
|
1 |
39 |
15 |
20 |
22 |
2 |
18 |
24 |
21 |
14 |
64 |
61 |
60 |
20 |
12 |
5 |
1 |
1 |
5 |
6 |
2 |
4 |
|
2 |
50 |
24 |
43 |
28 |
10 |
12 |
35 |
25 |
41 |
59 |
47 |
56 |
12 |
10 |
4 |
4 |
10 |
25 |
4 |
5 |
|
|
3 |
45 |
7 |
8 |
18 |
12 |
12 |
42 |
26 |
27 |
50 |
44 |
57 |
4 |
2 |
4 |
3 |
3 |
8 |
4 |
7 |
|
|
4 |
66 |
22 |
26 |
34 |
19 |
25 |
29 |
24 |
28 |
48 |
40 |
48 |
58 |
36 |
20 |
6 |
5 |
10 |
|||
|
5 |
33 |
13 |
15 |
39 |
48 |
59 |
74 |
48 |
60 |
3 |
35 |
10 |
6 |
5 |
7 |
4 |
2 |
6 |
|||
|
6 |
45 |
5 |
22 |
28 |
10 |
20 |
54 |
37 |
40 |
67 |
55 |
69 |
34 |
13 |
2 |
7 |
6 |
6 |
5 |
5 |
5 |
|
7 |
54 |
15 |
22 |
13 |
15 |
30 |
46 |
42 |
51 |
17 |
4 |
2 |
4 |
8 |
6 |
14 |
|||||
|
8 |
47 |
7 |
20 |
33 |
23 |
27 |
31 |
21 |
33 |
57 |
43 |
57 |
34 |
32 |
12 |
7 |
2 |
4 |
7 |
4 |
|
|
9 |
42 |
6 |
11 |
21 |
12 |
13 |
59 |
46 |
40 |
85 |
58 |
66 |
20 |
17 |
12 |
6 |
3 |
3 |
5 |
3 |
5 |
|
10 |
60 |
22 |
24 |
26 |
19 |
17 |
58 |
47 |
42 |
88 |
70 |
53 |
16 |
4 |
1 |
0 |
0 |
3 |
3 |
4 |
|
|
11 |
70 |
22 |
32 |
18 |
13 |
13 |
21 |
37 |
42 |
51 |
40 |
64 |
39 |
13 |
16 |
6 |
4 |
6 |
5 |
10 |
|
|
12 |
37 |
15 |
16 |
20 |
13 |
15 |
24 |
32 |
26 |
69 |
67 |
55 |
43 |
1 |
2 |
4 |
2 |
4 |
0 |
0 |
3 |
|
13 |
51 |
16 |
36 |
15 |
24 |
21 |
60 |
51 |
46 |
15 |
8 |
2 |
0 |
5 |
4 |
3 |
3 |
||||
|
14 |
56 |
27 |
35 |
20 |
21 |
44 |
41 |
75 |
37 |
6 |
8 |
5 |
8 |
9 |
6 |
8 |
|||||
|
15 |
47 |
19 |
25 |
36 |
24 |
31 |
28 |
24 |
28 |
50 |
39 |
47 |
40 |
14,5 |
12 |
4 |
2 |
3 |
10 |
6 |
8 |
|
16 |
54 |
7 |
17 |
36 |
15 |
17 |
8 |
3 |
19 |
43 |
41 |
39 |
5 |
38 |
2 |
0 |
5 |
12 |
15 |
0 |
2 |
|
17 |
42 |
12 |
18 |
19 |
17 |
20 |
60 |
50 |
61 |
22 |
2 |
12 |
4 |
3 |
4 |
9 |
6 |
8 |
|||
|
18 |
38 |
6 |
18 |
20 |
12 |
15 |
41 |
30 |
32 |
50 |
40 |
52 |
37 |
46 |
2 |
2 |
0 |
1 |
3 |
0 |
2 |
|
19 |
60 |
17 |
27 |
33 |
11 |
18 |
20 |
23 |
22 |
53 |
41 |
44 |
25 |
22 |
2 |
2 |
1 |
3 |
12 |
0 |
6 |
|
20 |
65 |
15 |
25 |
38 |
14 |
19 |
31 |
42 |
25 |
73 |
69 |
56 |
4 |
2 |
8 |
4 |
1 |
4 |
35 |
4 |
8 |
|
21 |
45 |
17 |
19 |
30 |
11 |
16 |
19 |
28 |
23 |
58 |
56 |
58 |
41 |
10 |
15 |
5 |
0 |
5 |
4 |
2 |
7 |
|
ср. зна-чение |
49,8 |
14,7 |
22,8 |
27,6 |
13,8 |
18,0 |
30,0 |
28,5 |
30,1 |
59,5 |
49,7 |
55,9 |
25,0 |
18,0 |
8,3 |
4,5 |
2,5 |
5,0 |
9,5 |
3,7 |
6,6 |
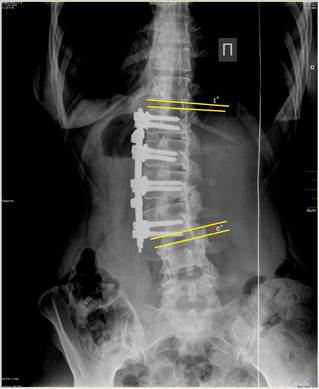 а
а
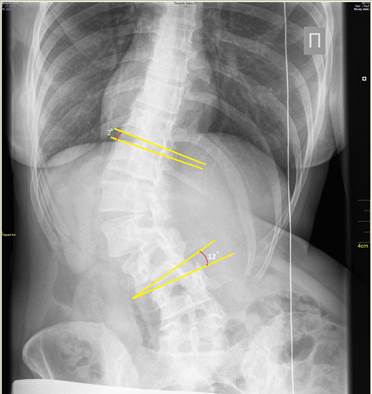 б
б
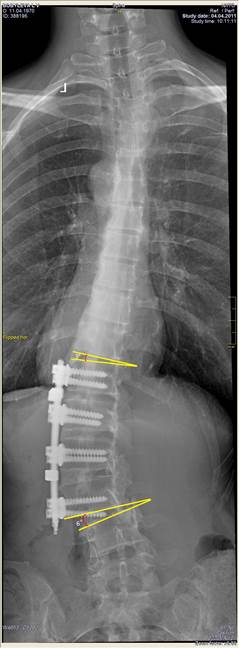 в
в
Пациентка Б., 38 лет. Диагноз: идиопатический левосторонний грудопоясничный сколиоз IV степени:
а) рентгенограмма в прямой проекции до операции (общий угол 60°); б) рентгенограмма после оперативного лечения вентральным инструментарием (отражена степень изменения величины клиновидности межпозвонковых дисков выше и ниже зоны инструментирования), общий угол – 17°;
в) рентгенограмма в прямой проекции через 2 года после оперативного лечения (отмечается послеоперационная прогрессия сколиотической деформации, общий угол – 27°); увеличение клиновидности межпозвонковых дисков выше и ниже зоны инструментирования
Фронтальный дисбаланс (отклонение средней крестцовой линии от центроида тела Th1 позвонка) до операции составил 25 (3-41) мм, сразу после операции уменьшился до 18 (1-46) мм, а в конце периода наблюдения равнялся всего 4,5 (2-20) мм.
Протяженность инструментального блока варьировала от трех до шести позвонков, составляя в среднем 3,7 сегмента.
Верхняя граница блока располагалась на уровне Th10-L2, нижняя – L1-L5.
Причем в 11 случаях протяженность инструментирования и спондилодеза совпадала с протяженностью основной дуги, а у 10 пациентов верхняя граница спондилодеза располагалась на один уровень ниже протяженности основной дуги.
Угол клиновидности межпозвонкового диска выше уровня инструментирования
До оперативного лечения средняя величина клиновидности диска выше уровня инструментирования составляла 4,5° (0-12°), сразу после оперативного лечения 2,5° (0-6°), в конце срока наблюдения – 5,0° (1-12°). В конечном итоге величина клиновидности диска выше уровня инструментирования изменилась на 0,5° (11,1%).
Угол клиновидности межпозвонкового диска ниже уровня инструментирования
До оперативного лечения средняя величина клиновидности диска ниже уровня инструментирования составляла 9,5° (0-35°) (рисунок), сразу после оперативного лечения – 3,7° (0-10°), в конце срока наблюдения – 6,6°(2-16°). В конечном итоге величина клиновидности диска ниже уровня инструментирования изменилась на 2,9° (30,5%) (табл. 3).
Таблица 3
Сравнительная характеристика средних значений полученных результатов
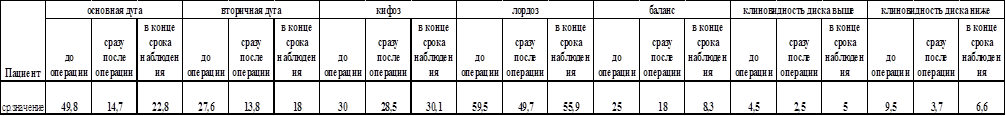
Обсуждение. Ближайшие послеоперационные результаты можно расценить как вполне удовлетворительные. Это касается обеих дуг, сагиттального контура грудного и поясничного отделов позвоночника, фронтального баланса туловища. Однако в конце периода наблюдения мы отметили довольно существенное прогрессирование сколиотической деформации (первичная дуга) в сравнении с результатами коррекции сразу после вмешательства.
У нас сложилось впечатление, что послеоперационное прогрессирование в отдаленном периоде сочетается с усилением клиновидности смежных с зоной инструментирования межпозвонковых дисков, при этом данное явление выражено у тех пациентов, у которых помимо основной дуги имелось еще и противоискривление [14].
Ранее была выявлена закономерность относительно дорзального инструментария. Она заключалась в том, что если угол наклона нижнего инструментированного позвонка составляет более 5°, то это является показателем высокого риска послеоперационного прогрессирования сколиотической деформации [15]. Сразу после операции наклон нижнего инструментированного позвонка на прямой спондилограмме в положении стоя составил 8,3° (1-18°), а в конце срока наблюдения – 9,05° (2-20°). Сразу после операции только у семи пациентов он составлял менее 5°. Во всех остальных случаях – от 6 до 18°. В конце срока наблюдения у 14 из 21 пациентов произошло увеличение показателей наклона нижнего инструментированного позвонка.
Выявилась четкая закономерность в том, что чем больше свободных уровней оставалось дистальнее последнего инструментированного сегмента, тем более выражено увеличение клиновидности нижележащего межпозвонкового диска, то есть дистальные сегменты остаются в положении наклона.
В тех же случаях, когда уровень L4-L5 был включен в зону спондилодеза, угол клиновидности этого межпозвонкового диска в отдаленном периоде наблюдения увеличивался незначительно по отношению с показателями, полученными сразу после оперативного лечения.
То же самое можно сказать и про величину клиновидности межпозвонкового диска, лежащего выше краниального инструментированного позвонка. Несмотря на то что почти у половины прооперированных пациентов зона инструментирования совпадала с протяженностью основной дуги, мы все равно получили послеоперационное прогрессирование в отдаленном периоде наблюдения.
Вероятно, следует включать в зону инструментирования на один сегмент больше по отношению к замыкательным позвонкам основной дуги.
Несмотря на вышесказанное, у 15 пациентов в отдаленном периоде наблюдения мы отметили изменения баланса туловища в положительную сторону. Это можно расценивать как стремление тела пациента занять «экономичное» положение в пространстве, расположиться в пределах конуса экономии [16], а недостаточное вхождение ПДС в зону инструментирования приводит к послеоперационному прогрессированию сколиотической деформации.
Косвенным подтверждением данного предположения могут быть результаты, полученные специалистами из НИДОИ им. Г.И. Турнера [12]. Ими был проведен анализ хирургического лечения 36 детей женского пола в возрасте от 15 до 18 лет. Из них 22 пациента с грудопоясничной основной дугой, и 14 – с поясничной. Величина основной дуги варьировала в пределах от 42 до 76°.
Протяженность фиксации составляла от Th10 до L4 (5-7 позвонков). Средний срок наблюдения составил 52 месяца, а средний процент потери коррекции не превысил 2%.
Столь благоприятный исход оперативного лечения сколиотической деформации, вероятно, обусловлен тем, что в зону инструментального спондилодеза включались смежные с ней сегменты. Еще одним немаловажным фактором успешной коррекции сколиотической деформации является то, что протяженность инструментирования включала на один позвоночный сегмент больше в краниальном и каудальном направлении, чем протяженность основной дуги. Это, в свою очередь, давало стабильную коррекцию и предотвращало послеоперационное прогрессирование либо сводило его к минимуму.
Заключение. Операции при сколиотических деформациях позвоночника, выполненные из вентрального доступа, обладают высокой эффективностью, это подтверждается результатами коррекции, полученными сразу после хирургического вмешательства: до 70% от исходной величины деформации. Однако необходимо проведение рационального предоперационного планирования с определением уровня и количества инструментированных сегментов. Полученные нами данные позволяют предположить, что в определенных случаях для предотвращения послеоперационного прогрессирования сколиотической деформации целесообразно увеличить количество инструментируемых сегментов и зоны спондилодеза на один уровень выше и ниже от границ основной дуги. Небольшое количество исследованных нами случаев не позволяет делать более категоричные выводы. Необходимы новые исследования.
Библиографическая ссылка
Михайловский М.В., Чернядьева М.А. АНАЛИЗ ПРИЧИН ПОСЛЕОПЕРАЦИОННОГО ПРОГРЕССИРОВАНИЯ ИДИОПАТИЧЕСКОГО СКОЛИОЗА (V И VI ТИП LENKE) ПОСЛЕ КОРРЕКЦИИ С ПРИМЕНЕНИЕМ ВЕНТРАЛЬНОГО ИНСТРУМЕНТАРИЯ // Современные проблемы науки и образования. – 2017. – № 5. ;URL: https://science-education.ru/ru/article/view?id=27086 (дата обращения: 18.04.2024).



