В настоящее время наряду с созданием новых способов герниопластики или поиском современных протезирующих материалов нарастающее внимание уделяется влиянию морфологического состояния мышечно-соединительнотканного каркаса передней брюшной стенки на течение и прогноз грыжевой болезни [1; 2]. Главный механизм воздействия мезенхимальной дисплазии на частоту рецидивов грыж живота большинство авторов связывают с неполноценностью формирующегося рубца в области послеоперационной раны [3-5]. Но необходимо учесть, что среди грыженосителей с большим постоянством фиксируются и другие внешние и внутренние проявления дисплазии соединительной ткани [6; 7], указывающие на системность коллагенопатии, что диктует необходимость детальной оценки существующих взаимосвязей грыж живота с другими характерными стигмами мезенхимальной недостаточности.
Цель исследования: установить вероятную взаимосвязь между грыжевыми образованиями передней брюшной стенки и фенотипическими проявлениями соединительнотканной дисплазии иной локализации.
Материалы и методы. В период с 2016 по 2018 г. на базе кафедры хирургических болезней медицинского факультета ПГУ им. Т.Г. Шевченко и хирургического отделения ГУ «Республиканская клиническая больница», г. Тирасполь обследовано 129 больных с различной локализацией грыж передней брюшной стенки. Из них мужчины составили 84 (65,1%), женщины – 45 (34,9%) человек. Средний возраст обследованных – 58,5 + 0,74 года. Среди обследованных у 95 (73,6%) пациентов грыжи локализовались в паховых областях, у 24 (18,6%) – в области послеоперационного рубца по средней линии живота, и в 10 (7,8%) случаях больные имели пупочные грыжевые дефекты. Сочетание паховых с послеоперационными или пупочными грыжевыми дефектами выявлено у 6 (4,6%) человек. Критерием исключения пациентов из обследования стало наличие рубцов на передней брюшной стенке, не связанных с ранее перенесенным грыжесечением.
Пациенты, имеющие паховые грыжи справа, составили 56 (58,9%) человек. Левосторонняя локализация паховых грыж встречалась в 39 (41,1%) случаях. Рецидивные паховые грыжи выявлены у 11 (11,5%) больных. При осмотре особое внимание уделяли 17 (17,8%) пациентам, имеющим в анамнезе грыжесечение по поводу паховой грыжи с контралатеральной стороны, и 9 (9,4%) больным с двусторонней локализацией паховых грыж. Послеоперационные срединные грыжи гигантских размеров обнаружены среди 4 (16,7%), больших размеров – 15 (62,5%), средних размеров – 5 (20,8%) больных. Рецидивы послеоперационных срединных грыж обнаружены в 3 (12,5%) случаях. Пупочные грыжи во всех 10 (7,8%) наблюдениях характеризовались средними размерами грыжевых дефектов, сопровождались околопупочными или верхне-нижнесрединными диастазами прямых мышц второй, третьей степени. У одного (10%) из пациентов обнаружен рецидив пупочной грыжи после аутопластики по Сапежко.
С целью выявления распространенности фенотипических проявлений соединительнотканной дисплазии нами использовался модифицированный опросник [8]. Наибольшее внимание при этом уделялось следующим признакам несиндромной дисплазии соединительной ткани (НДСТ): деформациям позвоночного столба и грудной клетки, аномалиям расположения глаз и радиально-лакунарному типу радужной оболочки [9]; неправильной форме черепной коробки, полости рта, полости носа, ушных раковин, стоп и патологии репродуктивной системы больного. Учитывались также показатели гипермобильности суставов [10] и гиперрастяжимости кожи [11]. Каждому выявленному фену дисплазии у больного, согласно опроснику, присваивалось от одного до трех баллов, суммирование которых позволяло отнести пациентов к группам с легкими, средними и тяжелыми проявлениями НДСТ. С помощью программы Statistica 10.0 в каждой группе определяли среднее арифметическое значение баллов с ошибкой средней величины.
Анализ фенов диспластического синдрома среди 95 (73,6%) пациентов с паховыми грыжами показал, что у 69 (72,6%) из них была обнаружена легкая степень проявлений НДСТ со средним значением количества набранных баллов 7,8 + 0,6; у 22 (23,1%) – средняя степень с числом баллов 12,5 + 1,2 и у 4 (4,3%) – тяжелые проявления соединительнотканной дисплазии с суммой 17,5 + 2,4 балла. Причем у 19 (73%) пациентов из числа больных, имеющих в анамнезе грыжесечение паховой грыжи с противоположной стороны или на момент осмотра – двустороннюю локализацию паховой грыжи, констатирован уровень средней тяжести проявлений НДСТ. Среди малых признаков дисплазии у больных с паховыми грыжами чаще встречались такие, как вегетососудистая дисфункция – в 44 (46,3%), деформация грудной клетки – в 38 (40%), искривление позвоночного столба – в 36 (37,8%), варикозная болезнь нижних конечностей – в 35 (36,8%), нарушение сердечной проводимости – в 33 (34,7%), гипермобильность суставов – в 32 (33,6%), наличие стрий на коже – в 31 (32,6%), радиально-лакунарный тип радужной оболочки – в 29 (30,5%), гиперрастяжимость кожи – в 10 (10,5%) случаях. В связи с эхокардиоскопической диагностикой пролапса митрального клапана, дополнительных внутрижелудочковых хорд наряду с признаками изменений кожи и скелета 6 (6,3%) пациентов причислены к MASS-фенотипу (Mitral valve, Aorta, Skeleton, Skin).
В связи с тем что НДСТ является полиморфной патологией (Стрельцова Е.В., 2011), т.е. мутации в одних и тех же генах или их комбинациях в зависимости от условий внешней среды способны проявляться различным набором фенов дисфибриллогенеза, решено было провести их ассоциированный анализ с вариантами проявления грыжевой болезни в паховой области, а именно: с правосторонней и левосторонней локализацией грыжевого дефекта; с пахово-мошоночной грыжей; при наличии двусторонней паховой грыжи во время осмотра или в анамнезе грыжесечения с контралатеральной стороны; при рецидивах грыж в области паха; сочетании паховых грыж с грыжами другой локализации. В случае когда один из признаков дисфибриллогенеза выявлялся при всех вариантах проявления грыжевой болезни в паховой области, констатировалась абсолютно достоверная его связь с данной локализацией грыжевого дефекта на передней брюшной стенке.
Так, из 50 рассмотренных во время анализа стигм НДСТ абсолютно достоверной связью с шестью установленными вариантами проявления грыжевой болезни в паховой области обладали только 6 (12%) фенов, таких как вегетососудистая дисфункция, искривление позвоночного столба, hallus valgus, гипермобильность суставов, варикозная болезнь нижних конечностей и геморрой. Таким образом, гены, ответственные за проявления коллагенопатии в паховой области, в 100% случаев обуславливали и формирование вышеперечисленных патологических процессов (рис. 1).
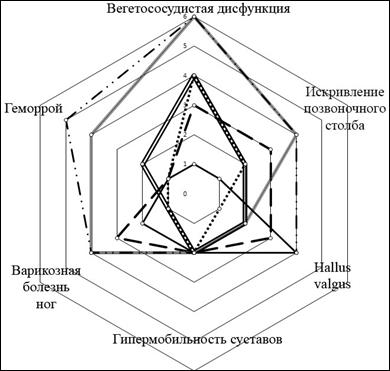
Рис. 1. Взаимоотношение различных вариантов течения грыжевой болезни в паховой области с абсолютно значимыми фенами несиндромной дисплазии соединительной ткани:
1 – сочетание паховых грыж с другими грыжами; 2 – двусторонняя локализация паховых грыж; 3 – рецидив паховых грыж; 4 – пахово-мошоночная грыжа; 5 – паховая грыжа слева; 6 – паховая грыжа справа
Поэтому присутствие у пациентов во время осмотра всех 6 вышеназванных признаков НДСТ необходимо рассматривать, как один из серьезных факторов риска образования или рецидивирования паховых грыж.
Уровнем взаимосвязи в 83% с локализацией грыжевых дефектов в паховой области обладал лишь один (2%) признак мезенхимального дисморфогенеза – наличие пигментных пятен или большого количества невусов на коже. Нарушение сердечной проводимости с чувством перебоев в работе сердца и частые простудные заболевания с тонзилэктомией в анамнезе встречались в 4 (66%) из 6 вариантов проявления грыжевой болезни в паховом промежутке. Частота встречаемости остальных внешних признаков НДСТ при всех клинических проявлениях грыжевой болезни в паховой области не превышала 50% с учетом различных вариантов их сочетания друг с другом.
Качественный и количественный состав внешних признаков НДСТ у 24 (18,6%) больных с послеоперационными срединными грыжами обладал следующей структурной характеристикой: дискинезия желчных путей с холецистолитиазом и холецистэктомией в анамнезе встречалась в 14 (58,3%); геморрой – в 11 (45,8%); варикозная болезнь нижних конечностей и вегетососудистая дисфункция – в 10 (41,6%); склонность к простудным заболеваниям с тонзилэктомией в анамнезе – в 9 (37,5%); гипермобильность суставов, искривление носовой перегородки и наличие стрий на коже – в 6 (25%); искривление позвоночного столба, хронические запоры, ломкость сосудов кожи с быстрым образованием гематом – в 5 (20,8%) наблюдениях. Легкая степень мезенхимальной недостаточности выявлена у 15 (62,5%) больных со средним количеством набранных баллов в группе 8,5 + 1,9; средний уровень тяжести соединительнотканной дисплазии – у 6 (25%) и тяжелый – у 3 (12,5%) пациентов со средней величиной баллов 14,2 + 2,5 и 17,8 + 4,1 соответственно. У одного больного (4,1%) при ирригоскопии обнаружена аномалия развития толстого кишечника с незавершенным поворотом и левосторонней локализацией червеобразного отростка.
Для анализа взаимосвязи выявленных стигм соединительнотканного дисморфогенеза с вариантами послеоперационной грыжевой болезни по срединной линии живота, использовались следующие ее клинические проявления: послеоперационная срединная грыжа гигантских размеров, послеоперационная срединная грыжа больших размеров, послеоперационная срединная грыжа средних размеров, рецидив послеоперационной срединной грыжи. Абсолютной связью с послеоперационными срединными грыжами обладали следующие 8 (16%) стигм НДСТ, встречающиеся в 100% вариантов грыжевой болезни в рассматриваемой области передней брюшной стенки: наличие стрий на коже; ломкость сосудов кожи со склонностью к быстрому образованию гематом; вегетососудистая дисфункция; искривление носовой перегородки; склонность к простудным заболеваниям с тонзилэктомией в анамнезе; варикозная болезнь ног; геморрой; дискинезия желчных путей с холецистолитиазом и холецистэктомией в анамнезе (рис. 2).
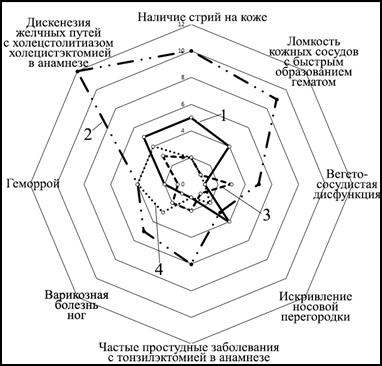
Рис. 2. Взаимоотношение различных вариантов течения грыжевой болезни по средней линии живота с абсолютно значимыми фенами несиндромной дисплазии соединительной ткани: 1 – срединные грыжи средних размеров; 2 – срединные грыжи больших размеров; 3 – срединные грыжи гигантских размеров; 4 – рецидив срединных грыж
Таким образом, для больных с послеоперационными срединными грыжами по сравнению с пациентами, имеющими паховые грыжевые дефекты, наряду с общими для обеих групп стигмами, были характерны 5 (10%) совсем иных внешних признаков дисплазии, суммарное наличие которых при осмотре пациентов должно учитываться в качестве абсолютных факторов риска грыжеобразования или его рецидивирования по средней линии живота.
Уровнем взаимосвязи в 75% со срединными послеоперационными грыжами обладали такие стигмы НДСТ, как деформация грудной клетки; мышечная слабость; нарушение сердечной проводимости с чувством перебоев в работе сердца; наличие пигментных пятен или большого количества невусов на коже; гипермобильность суставов и хронические запоры.
Фены НДСТ среди 10 (7,8%) пациентов с пупочными грыжевыми дефектами имели следующие характерные черты распределения: дискинезия желчных путей с холецистолитиазом и холецистэктомией в анамнезе встречалась в 8 (80%); варикозная болезнь ног – в 6 (60%); вегетососудистая дисфункция – в 4 (40%); ломкость сосудов кожи со склонностью к быстрому образованию гематом – в 3 (30%); искривление носовой перегородки – в 2 (20%); наличие стрий на коже – в 1 (10%) случае. Легкая степень соединительнотканной дисплазии со средним числом баллов 6,3 + 0,9 обнаружена у 6 (60%) больных; уровнем средней и тяжелой степени НДСТ обладали по 2 (20%) пациента, у которых средние значения баллов составили 11,1 + 3,7 и 18,3 + 5,6 соответственно.
Ассоциированная связь выявленных признаков соединительнотканного дисморфогенеза при локализации грыжевой болезни в области пупочного кольца просчитана по отношению к следующим клиническим вариантам данной патологии: пупочные грыжи средних размеров с околопупочным диастазом прямых мышц; пупочные грыжи средних размеров с тотальным диастазом прямых мышц; рецидив пупочной грыжи. При этом во всех случаях проявлений грыжевой болезни в области пупка встречались следующие 3 (6%) признака НДСТ: дискинезия желчных путей с холецистолитиазом и холецистэктомией в анамнезе; варикозная болезнь ног; вегетососудистая дисфункция (рис. 3).
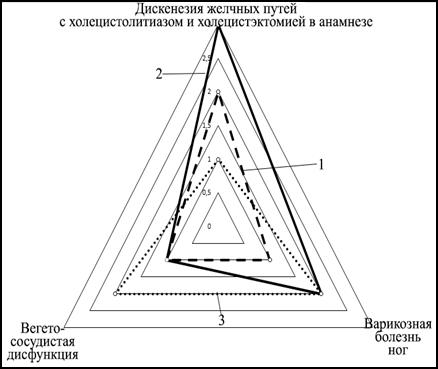
Рис. 3. Взаимоотношение различных вариантов течения грыжевой болезни в области пупочного кольца с абсолютно значимыми фенами несиндромной дисплазии соединительной ткани: 1 – пупочные грыжи средних размеров с околопупочным диастазом прямых мышц; 2 – пупочные грыжи средних размеров с тотальным диастазом прямых мышц; 3 – рецидив пупочных грыж
Необходимо заметить, что среди пациентов со срединными послеоперационными и пупочными грыжами перечни стигм НДСТ, являющиеся абсолютными факторами риска возникновения грыж данных локализаций, были в некоторой степени тождественны, что предположительно может подтверждать общность их патогенетических механизмов развития.
С уровнем взаимосвязи в 66% с локализацией грыж в пупочной области обладали такие фены соединительнотканного дисморфогенеза, как пигментные пятна или большое количество невусов на коже; искривление носовой перегородки; нарушение сердечной проводимости с чувством перебоев в работе сердца.
Относительной ролью для формирования групп риска рецидивов грыжеобразования или профилактики осложненного течения раннего послеоперационного периода при всех рассмотренных локализациях и клинических вариантах грыжевой болезни передней брюшной стенки с уровнем значимости от 66% до 83% обладали 2 (4%) признака НДСТ: пигментные пятна или большое количество невусов на коже; нарушение сердечной проводимости с чувством перебоев в работе сердца.
Результаты и обсуждение. Полученные результаты исследования позволяют сделать заключение, что при всех рассмотренных вариантах локализации грыж на передней брюшной стенке отмечается факт их сочетания с определённым набором других внешних признаков несостоятельности соединительной ткани [6]. Таким образом, больных с грыжами живота необходимо рассматривать как особую группу пациентов, лечение которых должно учитывать наличие патологии соединительной ткани в передней брюшной стенке [4].
Выводы
1. Грыжевую болезнь необходимо рассматривать как частное проявление недостаточности мышечно-соединительнотканного каркаса передней брюшной стенки.
2. Паховая локализация грыжевых дефектов сочеталась с 6 (12%) фенами дисфибриллогенеза, полный набор которых следует отнести к наиболее часто встречаемым факторам риска, способствующим рецидиву грыжеобразования.
3. Особой взаимосвязью с послеоперационными срединными грыжами обладали 8 (16%) стигм дисплазии, причем дискинезия желчных путей, вегетососудистая дисфункция и варикозная болезнь ног предположительно вследствие единого герниогенеза были свойственны в том числе и пупочным грыжам.
Библиографическая ссылка
Райляну Р.И., Ботезату А.А., Подолинный Г.И., Паскалов Ю.С., Маршалюк А.В. ГРЫЖЕВАЯ БОЛЕЗНЬ КАК ПРОЯВЛЕНИЕ СИСТЕМНОЙ СОЕДИНИТЕЛЬНОТКАННОЙ ДИСПЛАЗИИ // Современные проблемы науки и образования. – 2018. – № 3. ;URL: https://science-education.ru/ru/article/view?id=27715 (дата обращения: 26.04.2024).



