Варикозная болезнь (ВБ) нижних конечностей является часто встречающимся заболеванием хирургического профиля [1–3]. Наибольшую проблему представляет лечение больных с трофическими нарушениями, прежде всего с венозными трофическими язвами [3–5].
Современные специалисты в области флебологии применяют разнообразные методы для коррекции варикозного синдрома и развивающихся трофических нарушений [5–7]. Наиболее радикальным и изученным методом лечения больных ВБ с различными стадиями и проявлениями данной патологии считается флебэктомия [3]. Наряду с классическим хирургическим вмешательством российские и зарубежные флебологи используют в своей практике у больных с ВБ и интраоперационную стволовую катетерную склерооблитерацию (ИСКС) [8–10].
Послеоперацинный ультразвуковой контроль расценивается большинством специалистов как важнейший компонент оценки динамики течения ВБ и результативности применения всех существующих видов вмешательств у больных с хроническими заболеваниями вен, а значит, способствует формированию стратегии дальнейшего лечения [11]. Поэтому, на наш взгляд, весьма важно выполнить изучение ультразвуковой характеристики венозной системы через несколько лет после склерохирургического вмешательства с кроссэктомией и венэктомии у больных с трофическими нарушениями, в том числе и с венозными язвами на фоне варикозной болезни.
Цель работы: проанализировать результаты ультразвукового исследования венозного русла у больных с исходными венозными язвами и другими трофическими нарушениями на фоне варикозной болезни в отдаленном временном интервале после интраоперационной стволовой катетерной склерооблитерации и флебэктомии.
Материал и методы исследования. Проведена оценка результатов ультразвуковой диагностики 68 пациентов с ВБ при наличии исходных трофических нарушений разной степени выраженности (клинические классы С4–С6, CEAP) в отдаленном послеоперационном временном интервале (5–9 лет) после ИСКС большой подкожной вены (БПВ), сочетавшейся с кроссэктомией, или венэктомии по Бэбкокку–Нарату. Эти хирургические вмешательства дополняли лигированием несостоятельных перфорантных вен голени. В исследование не включали пациентов моложе 18 лет, больных с тромбофлебитом и оперативным вмешательством на варикозно измененной малой подкожной вене (МПВ).
Основная группа была представлена 37 пациентами (37 нижних конечностей) после склерохирургического варианта лечения, группа сравнения – 31 больной (40 конечностей) с выполненной венэктомией. Среди 68 пациентов мужчин было 17 (25%), женщин – 51 (75%). Значительное число пациентов (52 – 76,47%) были старше 50 лет и страдали ВБ более 10 лет. Степень выраженности трофических расстройств до операции и в отдаленном временном интервале наблюдения оценивали по Международной классификации CEAP (1994).
Дуплексное ангиосканирование (ДАС) периферических вен конечностей выполняли до вмешательства, в ближайшем и отдаленном послеоперационном периоде, используя ультразвуковую аппаратуру – SonoAcePico, Medison, Корея и Philips EnVisor HD, США, с двумя видами датчиков – линейными (7–10 МГц) и конвексными (3,5–5 МГц). Для получения оптимального объема информации модифицировали и дополнили существующие схемы исследования вен для выработки собственной стандартизированной программы ультразвукового исследования в послеоперационном периоде. Все полученные данные были подвергнуты статистической обработке (STATISTICA 7.0, StatSoft Inc., 2006). При сравнительном анализе частоты встречаемости изучаемых качественных признаков использовали критерий хи-квадрат (χ2), с поправкой Йейтса на непрерывность, критерий Пирсона и точный критерий Фишера. Расценивали уровень статистической значимости как приемлемый, если значение р<0,05.
Результаты исследования и обсуждение
Система глубоких вен нижних конечностей
Среди больных основной группы (37 конечностей) при ангиосканировании выявили клапанную недостаточность бедренной вены (БВ) в 6 (16,22%) случаях, подколенной вены (ПкВ) – в 6 (16,22%), берцовых и суральных вен – в 6 (16,22%) наблюдениях. У пациентов группы сравнения (40 конечностей) патологический венозный рефлюкс в БВ обнаружили на 6 (15,0%) конечностях, ПкВ – на 9 (22,50%), в венах голени – на 9 (22,50%) соответственно. Таким образом, в группе респондентов, перенесших венэктомию, в отдаленном временном послеоперационном интервале статистически значимо чаще фиксировали несостоятельность клапанов подколенной ПкВ (р<0,05) и в венах голени (р<0,05).
Существуют различные мнения о влиянии первичной клапанной недостаточности глубоких вен на динамику течения ВБ и риск рецидива. Большинство практикующих флебологов отмечают следующую закономерность: патологический венозный рефлюкс по глубоким венам встречается чаще у больных с продолжительным анамнезом заболевания, при усугублении выраженности симптоматики заболевания [12].
Система поверхностных вен нижних конечностей
1. Сафенофеморальная область. Абсолютно у всех обследованных пациентов обеих групп длина культи БПВ была не более 3 см, что свидетельствует об отсутствии технических недочетов выполненной кроссэктомии. В то же время варикозную трансформацию приустьевых притоков при короткой культе БПВ зарегистрировали в группе больных после склерохирургического лечения – у 3 из 37 (8,10 %) конечностей, после венэктомии – у 2 из 40 (5,0%). В основной группе варикозная трансформация приустьевых притоков при короткой культе определяется статистически значимо чаще (р<0,05). Весьма частой ультразвуковой находкой был варикозно трансформированный верхний приустьевой приток – v. еpigastrica superficialis (рис. 1).
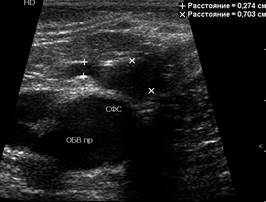
Рис. 1. Варикозное расширение v. еpigastrica superficialis (в В-режиме)
2. Ствол БПВ. После склерохирургического лечения в отдаленном временном интервале наблюдения при ДАС возможно обнаружить один из трех вариантов состояния ствола БПВ – облитерацию, полную или частичную реканализацию, что отражает эффективность преобразования обработаной склерозантом вены в фиброзный тяж в соответствии с индивидуальными особенностями венозной гемодинамики. Итак, облитерация БПВ через несколько лет после ИСКС была зафиксирована на 15 (40,55%) конечностях. Полная реканализация магистрального ствола (просвет проходим, полностью окрашивается в режиме цветового допплеровского картирования, с патологическим венозным рефлюксом) обнаружена у 15 (40,55%) пациентов. Промежуточный вариант – частичная реканализация БПВ – был выявлен в 7 (18,91%) наблюдениях (рис. 2, 3).
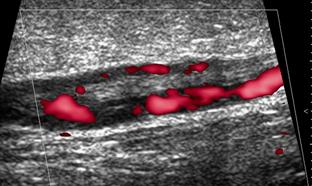
Рис. 2. Частичная реканализация ствола БПВ после ИСКС (режим энергетического допплеровского картирования)
В отдаленном временном интервале наблюдения у пациентов обеих групп оставленный или добавочный ствол БПВ обнаружен не был. Выявление резидуального магистрального ствола (фрагментарно или на всем протяжении) указывает на тактические и технические ошибки предшествующей операции. При ИСКС, когда механическая экстракция БПВ не предполагается, визуализация еще одной подкожной вены между листками фасции (симптом «египетского глаза») по медиальной поверхности нижней конечности в сочетании с лоцируемой склерозированной БПВ однозначно свидетельствует об удвоении магистрального ствола. По мнению различных авторов, такая анатомическая особенность, как удвоение БПВ, не является редкостью и встречается в 2–37% случаев в популяции [13, 14].
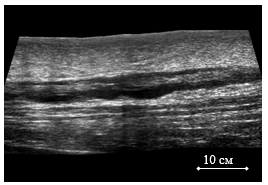
Рис. 3. Частичная реканализация ствола БПВ после ИСКС (панорамное ангиосканирование)
3. Притоки стволов подкожных вен. Среди пациентов основной группы варикозное расширение переднемедиальной добавочной подкожной вены выявили в 6 (16,22%) наблюдениях, в группе больных после венэктомии – в 14 (35,0%) случаях, что статистически значимо чаще (р<0,05). Варикозную трансформацию межсафенной вены после ИСКС зарегистрировали на 9 (24,32%) конечностях, в группе сравнения – на 10 (25,0%). Значимого различия по частоте выявления вышеуказанного притока БПВ после различных видов лечения не обнаружили.
4. МПВ. На дооперационном этапе при ангиосканировании вен нижних конечностей у пациентов обеих изучаемых групп признаков ВБ в бассейне МПВ не зафиксировали. Несмотря на это, в отдаленном временном интервале наблюдения патологическую извитость, расширение и клапанную недостаточность МПВ выявили как у пациентов после склерохирургического, так и после хирургического варианта лечения, чаще у пациентов группы сравнения (р<0,05). Варикозная деформация интактной ранее МПВ и ее притоков, формирующаяся у больных после различных оперативных вмешательств, свидетельствует в пользу прогредиентного характера течения заболевания.
5. Подкожные вены, не относящиеся к бассейнам БПВ и МПВ. Признаки так называемого латерального варикоза, включающие варикозную трансформацию латеральной подкожной вены (рис. 4) и несостоятельность дренирующих перфорантных вен по латеральной поверхности нижней конечности, в группе респондентов после хирургического варианта лечения (6 конечностей) регистрировали статистически значимо чаще (р<0,05), чем у пациентов, перенесших ИСКС с кроссэктомией (1 конечность).
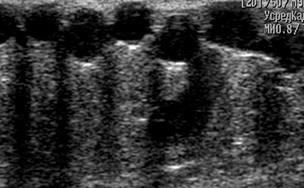
Рис. 4. Латеральная подкожная вена (диаметр до 6,5 см)
Перфорантные вены нижних конечностей
По результатам ДАС горизонтальный патологический венозный сброс, обусловленный клапанной недостаточностью перфорантных вен бедра, подтвержден в 15 (40,55%) случаях после склерохирургического лечения, в 16 (40,0 %) – после венэктомии. Статистический анализ не доказал значимость различия групп по этому признаку. Самой частой эхографической находкой в отдаленном послеоперационном временном интервале наблюдения у больных ВБ с исходными венозными язвами и другими трофическими расстройствами после различных методов лечения была клапанная несостоятельность перфорантных вен голени непосредственно в зоне патологически измененных мягких тканей. В большинстве случаев обнаруженные несостоятельные дренирующие вены лоцировались по медиальной поверхности голени (проекционные зоны Кокетта и Шермана). Приоритетное значение в оценке работы клапанов имело исследование в режиме энергетического доплеровского картирования, учитывая низкую скорость венозного кровотока (рис. 5).
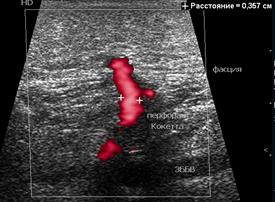
Рис. 5. Патологический венозный рефлюкс в перфорантной вене голени (режим энергетического доплеровского картирования)
Итак, клапанная несостоятельность вен голени зафиксирована при обследовании респондентов основной группы – на 36 (97,29%) нижних конечностях, в группе сравнения – на 39 (97,50%), при этом не обнаружено статистически значимого различия.
На наш взгляд, следует подчеркнуть, что у всех больных с исходными трофическими нарушениями во время предшествующих операций перевязка некомпетентных перфорантных вен голени была проведена в сочетании с ИСКС или при венэктомии, что подтверждает современную гипотезу о перфорантогенезе после хирургической коррекции горизонтального рефлюкса.
Заключение
Разработанный стандартизированный протокол ультразвукового исследования венозного русла конечностей предоставил возможность детального анализа изменений сосудистой архитектоники и систематизации выявленных особенностей у больных ВБ с исходными трофическими нарушениями в отдаленном временном интервале после различных операций (венэктомия, стволовая катетерная склерооблитерация).
Выявленная палитра патологических ультразвуковых характеристик подтверждает прогрессирующий характер течения ВБ, несмотря на доказанную эффективность представленных вариантов оперативных вмешательств больных с C4–C6 клиническими классами по CEAP.
При статистическом анализе характеристик ДАС периферических вен у больных с исходными венозными язвами и другими трофическими нарушениями через 5–9 лет после операций выявили, что при сравнении 7 патологических УЗИ-признаков среди 13 обнаруженных различий между изучаемыми группами не было. Ультразвуковые параметры, различия по которым статистически значимы (6 из 13), не специфичны для демонстрируемых вариантов лечения. Из 13 признаков 5 регистрировали чаще после венэктомии, что требует дальнейшего анализа результатов различных видов лечения в отдаленном послеоперационном интервале наблюдения.
Обнаружение изменений, выявленных при ультразвуковом мониторинге, поможет своевременно и грамотно их устранить, замедлить прогрессирование заболевания и развитие рецидива трофических нарушений у данной категории больных.
Библиографическая ссылка
Куликова А.Н., Лосев Р.З., Гафурова Д.Р., Чаббаров Р.Г., Пятницкий А.Г., Алипов В.В. РЕЗУЛЬТАТЫ УЛЬТРАЗВУКОВОГО ИССЛЕДОВАНИЯ ВЕН НИЖНИХ КОНЕЧНОСТЕЙ В ОТДАЛЕННОМ ПЕРИОДЕ НАБЛЮДЕНИЯ ПОСЛЕ СКЛЕРОХИРУРГИЧЕСКОГО И ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ У БОЛЬНЫХ ВАРИКОЗНОЙ БОЛЕЗНЬЮ С ИСХОДНЫМИ ЯЗВАМИ И ДРУГИМИ ТРОФИЧЕСКИМИ НАРУШЕНИЯМИ // Современные проблемы науки и образования. – 2019. – № 3. ;URL: https://science-education.ru/ru/article/view?id=28973 (дата обращения: 20.04.2024).



