Микроспория – высококонтагиозная дерматофития, вызываемая грибами рода Microsporum [6]. Эпидемиологическая ситуация по заболеваемости микроспорией детей в Российской Федерации неблагоприятная, интенсивный показатель варьирует от 10 до 600 случаев на 100 тыс. детского населения. Автором отмечено, что в Саратовской области в 2013 г. участились случаи регистрации грибковых инфекций на 6,9?%, из них 77?% приходится на больных микроспорией [7]. Заболеваемость микроспорией детского населения в Свердловской области сохраняется на стабильно высоком уровне, в 2014 году составила 218,5 на 100 тыс. населения [5].
Основным возбудителем микоза в России является Microsporum canis [4]. Заражение, как правило, происходит при контакте с больными кошками или через предметы, инфицированные их шерстью. Заражение от человека наблюдается крайне редко, в среднем в 2% случаев.
Классификация микоза определяется локализацией очагов поражения, различают микроспорию волосистой части головы; микроспорию гладкой кожи туловища и конечностей, обращая внимание на вовлечение в патологический процесс не только пушковых волос, но и жестких волос ресниц, бровей, верхней губы подбородка, лобка, половых губ. Отдельно выделяют микроспорийные онихомикозы, которые встречаются редко [3].
Начальными клиническими симптомами при микроспории гладкой кожи, вызванной M. canis, являются пятно или папула с явлениями воспаления и шелушения, которые появляются через неделю после заражения. В дальнейшем элементы приобретают форму очагов кольцевидной формы с выраженным валиком по периферии, диаметром от 0,5 до 3 см. Периферический валик состоит из папул, при экссудации кроме папул могут наблюдаться везикулы, корочки. Характерны очаги в форме «кольцо в кольце».
При поражении волосистой части головы возникают единичные очаги в теменной, височных областях. Очаги округлой формы, с четкими границами, с минимально выраженным воспалением, размером от 1 до 5 см. По периферии первичных крупных очагов могут наблюдаться отсевы – мелкие очажки в диаметре от 0,5 до 2 см. В очагах наблюдается шелушение, сероватые чешуйки, волосы становятся тусклыми, разрежаются или обламываются над уровнем кожи на высоте 4-6 мм. В лучах лампы Вуда наблюдается характерное изумрудное свечение волос, картина напоминает скошенный луг, историческое название микоза «стригущий лишай». При антропонозной микроспории очаги обычно располагаются на границе волосистой части головы и гладкой кожи, сливаются, по форме полицикличные, воспаление и шелушение минимальны, волосы в очагах не обламываются, длина волос сохранена [1].
Помимо типичной клинической картины зооантропонозной микроспории описаны атипичные варианты, удельный вес которых увеличился [1; 9; 10]. Исследователи указывают, что высыпания при атипичных вариантах микроспории могут сопровождаться выраженной эритемой, отеком, слабым шелушением. В таких случаях ошибочно диагностируется синдром Свита, центробежная эритема Дарье, многоформная экссудативная эритема, эритема Афцелиуса-Липшютца [1; 11; 16].
Авторами описаны атипичные, в том числе глубокие, формы микроспории, клинически проявляющиеся инфильтрацией, нагноением. При локализации на волосистой части головы высыпания имитируют инфильтративно-нагноительную трихофитию типа kerion Celsii и глубокие формы пиодермии [8; 15].
Кerion Сelsii (от греч. kerion – медовые соты; Aulus Cornelius Celsus – римский философ и врач, впервые описал клиническую картину данной формы tinea capitis) характеризуется образованием глубоких фолликулярных абсцессов, обычно в очаге округлой формы. Чаще очаги располагаются на волосистой части головы, кожи лица, шеи, открытых участках тела, где имеются пушковые волосы. Элементы отграничены от прилегающих тканей, поверхность их покрыта корками, после снятия которых из зияющих отверстий волосяных фолликулов выделяется гной светло-желтого цвета, напоминающий мед. Основными возбудителями Кerion Сelsii являются дерматофиты рода Trichophyton и Microsporum [13; 15].
Глубокие формы микроспории возникают на фоне реакции гиперчувствительности к компонентам грибковой клетки или продуктам жизнедеятельности гриба. Кerion Сelsii обычно наблюдается на коже головы, возможна нетипичная локализация в паховой области, области наружных половых органов [14]. Наиболее частым осложнением данной формы микоза является формирование рубцовой алопеции.
По данным авторов, глубокие формы микроспории регистрируются у 4,8-6,3% больных. M.Scerlev et al. (2010) наблюдали 58 больных глубокими формами микоза волосистой части головы в течение восьми лет, вызванные Microsporum spp. При культуральном исследовании был выделен М. canis в 52 cлучаях и М. gypseum – в 6 cлучаях [15]. G. Ginter-Hanselmayer et al. (2007) указывают, что в странах Средиземноморья и приграничных странах, таких как Австрия, Венгрия, Германия и Польша, M. сanis является основным возбудителем tinea capitis и наиболее распространенным патогеном, вызывающим кerion у человека [12].
Формированию инфильтративно-нагноительных форм микроспории способствуют нерациональная терапия, наличие сопутствующих заболеваний, позднее обращение к врачу [2]. При инфильтративно-нагноительной микроспории за счет резорбции продуктов жизнедеятельности грибов и нередко присоединяющейся вторичной бактериальной инфекции, а также лизиса тканей наблюдается общая интоксикация, которая проявляется недомоганием, головной болью, лихорадкой.
По данным исследователей, инфильтративно-нагноительная форма волосистой части головы относится к редким формам, в связи с эти приводим наши наблюдения.
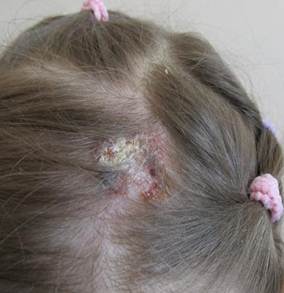
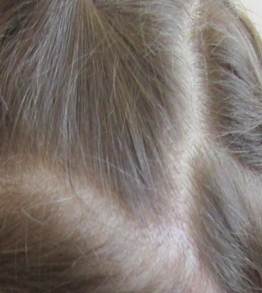
А. Б.
Рис. 1. Больная Н., 7 лет, с инфильтративно-нагноительной формой микроспории волосистой части головы до (А) и после лечения (Б)
Больная Н., 7 лет, отмечает появление высыпаний на коже волосистой части головы 2 недели назад. Обратились за медицинской помощью в поликлинику по месту жительства, где был установлен диагноз «стрептодермия волосистой части головы», микологическое исследование не проводилось. Назначена наружная терапия: liquoris Кastellani, linimentum streptocidi 5%, рекомендовано исключение водных процедур. В связи с отсутствием эффекта от проведенного лечения девочка направлена к хирургу с диагнозом «пиогенная гранулема». Хирургом рекомендована консультация врача-дерматовенеролога МАУ «ДГКБ № 9».
Status specialis. На коже волосистой части головы, в теменной области слева определяется ограниченный, опухолевидно возвышающийся, умеренной плотности очаг диаметром 2х3 см, покрытый гнойными корками. Волосы из очага легко удаляются, из отверстий опустевших фолликулов обильно выделяется гной.
Поднижнечелюстные, передние шейные лимфатические узлы до 1,5 см в диаметре, умеренно болезненные, не спаяны с подлежащими тканями. При осмотре - температура тела 36,5 °С (рис. 1А). Общеклинические исследования: в общем анализе крови отмечен лимфоцитоз 60%, биохимические показатели и общий анализ мочи в переделах нормы.
При сборе эпидемиологического анамнеза установлено, что ребенок контактировал с бродячими кошками, находясь на каникулах в деревне у бабушки. Проведена люминесцентная диагностика, микроскопическое исследование чешуек кожи и волос, взят биоматериал для культурального исследования волос и чешуек из очага с целью определения типа возбудителя. Свечения в лампе Вуда не наблюдалось. При микроскопии чешуек кожи обнаружены нити мицелия, волос – поражение волоса по типу ectothrix megasporon. При бактериологическом исследовании волос и чешуек выявлен М. canis.
В соответствии с федеральными клиническими рекомендациями по ведению больных микроспорией (РОДК, 2015 г.) ребенку была назначена системная антимикотическая терапия гризеофульвином перорально с чайной ложкой растительного масла из расчета 22 мг на кг массы тела в сутки в 3 приема ежедневно до первого отрицательного микроскопического исследования на наличие грибов, затем через день в течение 2 недель, далее 2 недели 1 раз в 3 дня. Проводилось наружное лечение: Unguentum Ichthyoli 10% 2 раза в сутки с противовоспалительной целью в начале курса терапии, затем Сream Ketoconazoli 2% 2 раза в сутки. Длительность лечения составила 2 месяца, критериями излеченности явились трехкратные отрицательные результаты микроскопического исследования на грибы. После проведенного лечения наблюдалось разрешение очага на коже волосистой части головы, воспалительные явления в очагах регрессировали, рост волоса в местах поражения восстановился, что связано с небольшим диагностическим периодом, рациональным лечением микоза, в результате чего разрушения волосяного фолликула не произошло и рубцовая алопеция не сформировалась (рис. 1Б).
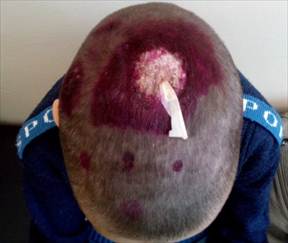
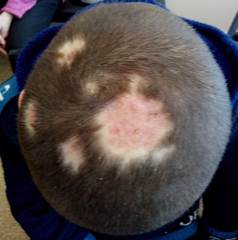
А. Б.
Рис. 2. Пациент Б., 9 лет, с инфильтративно-нагноительной формой микроспории волосистой части головы до (А) и после лечения (Б)
Пациент Б., 9 лет, в течение одного месяца наблюдался в лечебном учреждении области у челюстно-лицевого хирурга с диагнозом: «фурункулы волосистой части головы». Получал антибиотикотерапию, осуществлялось дренирование очагов, в связи с отсутствием положительной динамики был направлен на консультацию в МАУ «ДГКБ № 9».
Status specialis. На коже волосистой части головы, в области макушки определяется крупный очаг в диаметре 5 см, покрытый гнойными корками, в центре очага хирургический дренаж. По периферии крупного очага в теменной области справа и слева имеются мелкие, диаметром 2х3 см, очаги, возвышающиеся над уровнем кожи, покрыты гнойными корками. Волосы из мелких очагов также легко эпилировались, из отверстий волосяных фолликулов выделялся гной.
Регионарный лимфаденит не определялся. При осмотре - температура тела 36,6 °С (рис. 2А). Общеклинические исследования: в общем анализе крови отмечен лейкоцитоз (12,5 х 1012), сдвиг лейкоцитарной формулы влево (баз. 1%, эоз. 2%, сегм. 75%, лимф. 20%, мон. 3%), биохимические показатели и общий анализ мочи в переделах нормы.
При сборе эпидемиологического анамнеза установлено, что ребенок посещал парикмахерскую за 2 недели до начала заболевания, контакт с животными отрицает. При проведении люминесцентной диагностики специфического свечения в лампе Вуда не было. При микроскопическом исследовании кожных чешуек выявлены нити мицелия, определялось поражение волоса по типу endothrix. При бактериологическом исследовании волос и чешуек выявлен М. canis.
На фоне системной антимикотической терапии гризеофульвином, адекватного наружного лечения (противовоспалительные и антимикотические препараты) через 2,5 месяца наблюдалось клиническое и микологическое излечение. Критерием излеченности явились трехкратные отрицательные результаты микроскопического исследования на грибы. У данного пацинта в результате запоздалой диагностики и длительного неадекватного наружного лечения впоследствии сфомировалась вторичная рубцовая алопеция (рис. 2Б).
Гризеофульвин - противогрибковый антибиотик, является «золотым стандартом» лечения микозов волосистой части головы, входит в список наиболее важных лекарственных средств, необходимых в базовой системе здравоохранения, по данным Всемирной организации здравоохранения. Фунгистатическое действие препарата связано с влиянием на микротубулярные белки клетки гриба, в результате чего происходит разрыв веретенообразных митотических структур и остановка митотического деления клеток гриба в метафазе, нарушение формирования клеточной стенки. Препарат селективно накапливается в кератиноцитах кожи, волос и ногтей, прочно связывается с новообразованным кератином, обеспечивая ему высокую резистентность к грибковой инвазии.
Наружное лечение направлено на устранение воспаления, с этой целью назначаются местные препараты, содержащие ихтиол. После стихания острого воспаления показана местная противогрибковая терапия в виде крема, шампуня, содержащего кетоконазол, для уменьшения распространения спор грибковой инфекции и сокращения продолжительности лечения.

Рис. 3. Фрагмент телеконференции в Минздраве Свердловской области «Клинико-эпидемиологические особенности дерматофитий», подготовленной для врачей первичного звена Свердловской области
Недостаточная настороженность врачей смежных специальностей в отношении дерматомикозов приводит к задержке лечебно-диагностических и противоэпидемических мероприятий. С целью повышения информированности врачей первичного звена об особенностях эпидемиологии, клинической картины грибковых заболеваний, а также взаимодействия с заинтересованными службами сотрудниками кафедр кожных и венерических болезней и эпидемиологии ГБОУ ВПО «УГМУ» Минздрава России совместно с сотрудниками ГБУЗ СО «СОКВД» подготовлена и проведена телеконференция, в которой приняли участие участковые врачи: терапевты и педиатры, врачи общей практики, хирурги районных поликлиник, дерматовенерологи лечебно-профилактических учреждений Свердловской области (рис. 3). Обсуждались вопросы маршрутизации пациентов, проводился разбор диагностических ошибок. Отмечено, что своевременная диагностика и лечение дерматофитий позволяет профилактировать осложнения микоза, а также провести соответствующий комплекс противоэпидемических мероприятий, предотвращающих распространение данного заболевания.
Библиографическая ссылка
Уфимцева М.А., Антонова С.Б., Струин Н.Л., Бочкарев Ю.М., Шубина А.С. ИНФИЛЬТРАТИВНО-НАГНОИТЕЛЬНАЯ МИКРОСПОРИЯ У ДЕТЕЙ 7 И 9 ЛЕТ. КЛИНИЧЕСКИЕ СЛУЧАИ // Современные проблемы науки и образования. – 2016. – № 3. ;URL: https://science-education.ru/ru/article/view?id=24704 (дата обращения: 20.04.2024).



