Внебольничная пневмония – это острое инфекционное заболевание легких различной (преимущественно) бактериальной этиологии, развившееся вне больницы или в первые 48–72 часа госпитализации, сопровождаемое лихорадкой и симптомами поражения нижних дыхательных путей (одышка, кашель и физикальные данные), при наличии инфильтративных изменений на рентгенограмме [5]. Несмотря на современные достижения в диагностике и лечении детская заболеваемость и смертность от пневмонии остается высокой. Максимальная заболеваемость пневмонией у детей наблюдается в возрасте 2–4 лет (3–7 %) и у подростков в возрасте 15–18 лет (0,8–1,3 %). В структуре заболеваемости на долю детей первого года жизни приходится 1–3%, а с 2 до 4 лет – уже 35–40 % [5].
Новые перспективные возможности в диагностике пневмоний открывает ультразвуковое исследование грудной клетки [4,10]. Оно актуально не только в стационарах, но и при амбулаторном приеме, поскольку выполняется в режиме реального времени на любом ультразвуковом оборудовании без специальной подготовки ребенка.
Воздушная лёгочная ткань не доступна ультразвуковой визуализации вследствие полного отражения ультразвука от воздуха в субплевральных альвеолах, но при потере воздушности паренхима лёгкого хорошо лоцируется на всю глубину патологических изменений [5,6]. Ультразвуковая семиотика пневмонии у взрослых изложена в монографиях [8,9], однако её эхокартина у детей изучена пока недостаточно [1,3,7], не разработаны эхографические особенности воспалительных инфильтратов с учетом возрастной морфологии лёгких и степени тяжести воспалительного процесса. В связи с этим целью работы являлось изучение ультразвуковой семиотики пневмоний у детей разного возраста.
Материалы и методы
В основу работы положены результаты УЗИ грудной клетки 154 пациентов с пневмонией, находившихся на лечении в Республиканской детской клинической больницы города Чебоксары в 2013-2014 гг., из них 87 (56,5%) мальчиков и 67 (43,5%) девочек. Для детального анализа эхосемиотики пневмонии дети были разделены на 4 возрастные группы с учетом возрастной морфологии легких [2].
Группа 1: от рождения до 3 месяцев, 14 (9,1%) детей (9 мальчиков, 5 девочек). В строении легких детей этой группы сохраняются черты, присущие легким плода: большое количество рыхлой соединительной ткани и слабое развитие эластического каркаса, более выраженная фиброзная система плевры и междольковых перегородок.
Группа 2: с 3 месяцев до 3 лет, 60 (39,0%) детей (38 мальчиков, 22 девочки). Это период интенсивного роста легочных долей и сегментов с увеличением длины и ширины респираторных бронхов и альвеолярных ходов, объёма функционирующих альвеол; выравнивание по степени зрелости и объему отдельных сегментов.
Группа 3: с 4 до 7 лет, 49 (31,8%) детей (25 мальчиков, 24 девочки). Заканчивается процесс дифференцировки элементов бронхолегочной системы, почти полностью исчезает соединительная ткань в перегородках, достигает совершенства эластический каркас легкого, завершается формирование ацинусов. Важной особенностью является формирование межальвеолярных сообщений – пор Кона, которые играют существенную роль в коллатеральной вентиляции при нарушении бронхиальной проходимости.
Группа 4: с 7 до 18 лет, 31 (20,1%) ребенок (15 мальчиков, 16 девочек). Легкие полностью сформированы, по виду и архитектонике соответствуют легким взрослого.
УЗИ грудной клетки проводилось на ультразвуковых сканерах Hitachi Vision Avius (Япония) и SonoScape S8Exp (Китай) мультичастотными линейными (4-11 МГц) и конвексными (4-11 МГц) датчиками. Изображение в виде отдельных кадров или кинопетли архивировалось на жёсткий диск прибора с последующим изучением на персональном компьютере. За время госпитализации при динамическом наблюдении всем 154 пациентам ТТУЗИ делалось не менее 3 раз, а при тяжёлом состоянии пациента – до 5 раз.
Детям старше года УЗИ выполнялось в вертикальном и горизонтальном положении, детям до года – только в положении лежа. Передние отделы лёгких и плевры исследовались в положении ребёнка сидя с максимально расправленными плечами, боковые – с поднятой вверх рукой, задние – слегка согнув спину, ссутулившись, а при осмотре задних отделов верхних долей – с дополнительным поочередным отведением руки косо вверх в противоположную сторону. Сканирование проводилось в продольной и поперечной плоскости, с плавным покачиванием датчика при перемещении его по межреберью. Исследование начинали из верхних межреберий сзади, последовательно перемещая датчик от паравертебральных отделов к латеральным и далее – к парастернальным, осматривая сверху вниз сначала одну половину грудной клетки, затем – другую.
При визуализации участка безвоздушной лёгочной ткани производилось его измерение в двух взаимно перпендикулярных плоскостях, определялась локализация по долям и сегментам, оценивались контуры, эхогенность, эхоструктура. В эхоструктуре учитывалось количество, характер распределения, форма и другие особенности изображения гиперэхогенных сигналов от воздуха, анэхогенных трубчатых структур и жидкостных включений. При плевральном выпоте оценивался его объём и эхоструктура, состояние плевры: наличие и толщина плевральных наложений, их распространённость и контуры.
Заключение формировалось с учётом клинической классификации пневмонии с обязательным определением формы и локализации воспалительного процесса – очаговая, сегментарная, долевая пневмония, с указанием номера пораженного сегмента и доли, а также состояния плевральной полости.
Результаты и обсуждение
Всем 154 детям при объективном осмотре поставлен диагноз пневмония, из них у 126 (81,8%) выявлена типичная рентгенологическая картина заболевания, у остальных 28 (18,2%) детей пневмонии оказались рентген негативными. Им проведена КТ легких, на которой диагноз пневмония подтвержден. При УЗИ легких, проведенном независимо от результатов рентгенографии, у всех пациентов обнаружена зона нарушения воздушности лёгочной ткани различных размеров. У 147 (95,5%) детей эхокартина пневмонии сопровождалась клинико-анамнестическими данными воспалительного процесса в лёгком, что позволило сделать заключение о пневмонии при первом УЗИ. У остальных 7 (4,5%) детей было несоответствие эхосимптомов клинической картине, что потребовало дифференциальной диагностики.
Современная морфологическая классификация выделяет очаговую, очагово-сливную, сегментарную, полисегментарную, лобарную форму паренхиматозной пневмонии [5]. По эхосемиотике мы объединили их в 2 группы, принципиально различавшихся по степени однородности и размеру безвоздушного участка, и назвали очаговой и распространённой ультразвуковой формой воспалительной инфильтрации.
Очаговая ультразвуковая форма выявлена у 90 (58,4%) детей и включила в себя очаговую 39 (25,3%) и очагово-сливную пневмонию 51 (33,1%). Для неё характерно наличие небольшого субплеврального очага округлой или вытянутой формы, размером до 15 мм, с однородной гипоэхогенной структурой и чётким неровным контуром (рис. 1) без сигналов от кровотока при цветовом допплеровском картировании. При очаговой патоморфологической форме лоцировался единичный мелкий пневмонический фокус шаровидной формы. При очагово-сливной пневмонии визуализировались несколько очагов, прилежавших друг к другу или близко расположенных, но разделённых воздушной лёгочной тканью.
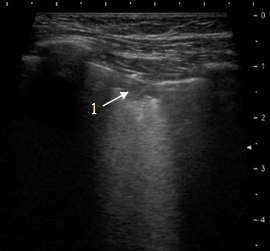
Рис. 1. Очаговая пневмония: однородный гипоэхогенный очаг (1) с чётким неровным контуром
Выделение очаговой пневмонии в отдельную ультразвуковую форму обусловлено как эхографической картиной, так и вопросами дифференциальной диагностики. Хотя морфологически это участок воспалительной инфильтрации лёгочной ткани, но лоцируется как очаговый процесс, что включает его в синдром пристеночного образования и требует дифференцировки с другими субплевральными очагами. В детском возрасте основным заболеванием при синдроме пристеночного образования является очаговая пневмония, в отличие от взрослых, где нозологический спектр шире и в нём преобладают абсцессы и периферический рак лёгкого, а среди мелких очагов – инфаркты и метастазы.
Распространённая ультразвуковая форма диагностирована у 64 (41,5%) детей и объединила сегментарную 31 (20,1%), полисегментарную 23 (14,9%) и лобарную 10 (6,5%) пневмонию. Они имели схожую эхокартину, отличавшуюся только размером безвоздушной зоны и её формой. Ультразвуковое изображение этих пневмоний у детей в целом не отличалось от эхосемиотики у взрослых пациентов. Объём поражения определялся по проекции безвоздушной зоны на грудную стенку в соответствии с принятым делением лёгкого на доли и сегменты. Отличием сегментарных пневмоний была треугольная форма безвоздушного участка с вершиной к корню лёгкого и основанием к грудной стенке (рис. 2). Долевые пневмонии сохраняли анатомическую форму инфильтрированных отделов лёгкого.
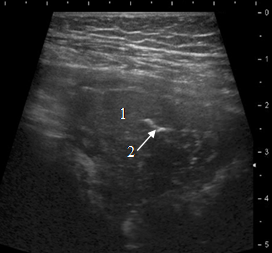
Рис. 2. Сегментарная пневмония: безвоздушный гипоэхогенный участок треугольной формы (1) с линейными гиперэхогенными элементами воздушной эхобронхограммы (2)
Воспалительно изменённая безвоздушная паренхима лёгкого лоцировалась в виде гипоэхогенного мелкозернистого участка чаще с неоднородной структурой за счёт различного количества линейных гиперэхогенных сигналов, представлявших собой отражение ультразвука от воздуха в бронхах – воздушная эхобронхограмма. Она выявлена нами у 78 (50,6%) детей, чаще в виде радиально расходившихся от корня к периферии коротких отрезков, реже они лоцировались на достаточном протяжении и ветвились. Количество и характер распределения элементов воздушной эхобронхограммы в воспалительном инфильтрате зависели от степени тяжести пневмонии и являлись одним из важных критериев её обратного развития при динамическом наблюдении.
В структуре распространённых пневмонических инфильтратов визуализировались эхогенные стенки сосудов в виде парных тонких параллельных полосок с анэхогенным просветом. В серошкальном режиме они были значительно тоньше и ровнее, чем гиперэхогенные линии от воздушных бронхов, не вызывали ревербераций «хвоста кометы», а при ЦДК анэхогенный просвет между ними прокрашивался. Безвоздушная зона имела равномерную васкуляризацию с правильной сосудистой архитектоникой.
Признаком деструктивных изменений в воспалительном инфильтрате служило наличие в структуре безвоздушной лёгочной ткани одного или нескольких гипоэхогенных участков размерами до 10-15 мм округлой или неправильной формы с чёткими неровными контурами – полости распада с жидким содержимым. Такие гипоэхогенные очаги выявлялись, как правило, у детей старшей возрастной группы при тяжёлой долевой пневмонии, реже они обнаруживались у детей 3 группы.
Внутрилёгочные контуры зоны воспаления были неровными, местами нечёткими, вдоль границы с воздушной лёгочной тканью наблюдались артефакты «хвоста кометы». Граница с соседней воздушной долей по ходу междолевой плевры, наоборот, была чёткая и ровная в виде гиперэхогенной линии. Исчезновение при воспалительной инфильтрации интенсивного гиперэхогенного сигнала от воздуха в субплевральных альвеолах создавало возможность визуализации висцерального листка плевры в виде тонкой эхогенной линии на поверхности безвоздушного участка.
Пневмония у детей, особенно младшего возраста, практически всегда протекала с появлением плеврального выпота объёмом от 5 до 50 мл. Минимальное количество жидкости наблюдалось на уровне воспалительного инфильтрата в виде анэхогенного щелевидного пространства толщиной от 2 мм, сопровождавшегося расхождением листков плевры. В более тяжёлых случаях жидкость лоцировалась в рёберно-диафрагмальных синусах в виде анэхогенного содержимого, по мере накопления распространяясь всё шире в базальных отделах плевральной полости и поднимаясь вверх вдоль грудной стенки.
Возможности УЗИ в диагностике интерстициальной пневмонии ниже, чем при паренхиматозной. Поскольку интерстициальная пневмония характеризуется развитием острого воспаления в альвеолярной стенке и интерстициальной ткани без первичной экссудации в респираторные отделы, то воздушность альвеол сохраняется и воспалительный инфильтрат не формируется, поэтому ультразвук не проникает вглубь сохранившего воздушность лёгкого. Соответственно, пристеночная гиперэхогенная линия от его поверхности не исчезает, а только видоизменяется, что и является основным ультразвуковым критерием этой формы пневмонии. Поверхность лёгкого в зоне интерстициального воспаления выглядит как менее чёткая пристеночная гиперэхогенная линия без артефактов «повторного эхо», но с множественными артефактами «хвоста кометы» (рис. 3).
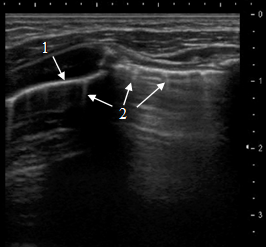
Рис. 3. Интерстициальная пневмония: пристеночная гиперэхогенная линия (1) без артефактов «повторного эхо», но с множественными артефактами «хвоста кометы» (2).
Артефакты «хвоста кометы» могут быть вызваны не только воспалительным отёком интерстиция, но и его фиброзными изменениями при пневмосклерозе, бронхолёгочной дисплазии или застойными явлениями в лёгких при сердечной недостаточности. Поэтому говорить об интерстициальной пневмонии можно только при соответствующей клинико-лабораторной картине или прослеженной в динамики паренхиматозной пневмонии, иначе необходимо искать другую причину появления «хвостов кометы».
Анализ ультразвукового изображения пневмонии в выделенных подгруппах детей разного возраста показал следующие возрастные особенности эхосемиотики воспалительного инфильтрата и его обратного развития. В группе 1 наиболее часто встречались очаговые пневмонии в виде гипоэхогенных однородных очагов размерами до 10 мм с локализацией в задних сегментах верхней и нижней доли (2, 6, 10 сегменты). Значительно реже встречались более крупные воспалительные инфильтраты в пределах сегмента, долевой инфильтрации в этом возрасте мы не наблюдали. Элементы воздушной эхобронхограммы визуализировались только когда размер инфильтрата приближался к сегменту. Необходимо отметить, что даже небольшие воспалительные очаги нередко сопровождались клинической картиной тяжёлой пневмонии.
При адекватной и своевременной этиотропной терапии восстановление воздушности паренхимы происходило быстрее по сравнению с аналогичными формами пневмонии у детей других групп. Однако на месте рассосавшегося инфильтрата более длительно, как минимум на неделю дольше, сохранялись интерстициальные изменения в виде неровной гиперэхогенной пристеночной линии с артефактами «хвоста кометы». Плевральный выпот на стороне поражения, как на уроне инфильтрата, так и в плевральном синусе наблюдался в минимальном количестве, чаще в виде анэхогенного пространства толщиной до 5 мм.
Во 2 группе детей передние и задние сегменты лёгких поражались одинаково часто, в основном также в виде очаговых инфильтратов, но уже более крупного размера до 20 мм. Пневмония в этой группе тоже всегда сопровождалась небольшим по объёму плевральным выпотом, лоцировавшимся уже не только на уровне инфильтрата, но и в плевральных синусах. Клинически степень тяжести заболевания уже в большей степени зависела от размеров воспалительного инфильтрата и нарастала по мере увеличения безвоздушной зоны.
У детей 3 группы воспалительные инфильтраты обнаруживались чаще в средней доле справа и в язычковых сегментах слева, а также в 10 сегментах с обеих сторон, что связано с анатомическим строением бронхиального дерева. Эти сегменты хуже вентилируются бронхами, там быстрее адгезируются и размножаются патогенные бактерии. По форме преобладали сегментарные пневмонии с быстрым нарастанием объёма воспалительной инфильтрации при несвоевременном лечении. Возможно, это связано с интенсивным развитием в этом возрасте пор Кона и увеличением функциональной роли коллатеральной вентиляции, способствующей распространению инфекционного агента в пределах доли.
В этом возрасте значительно чаще встречались долевые пневмонии, в структуре которых всегда прослеживались элементы воздушной эхобронхограммы. Увеличение их количества в первые дни этиотропной терапии являлось прогностически благоприятным признаком. Плевральный выпот также всегда присутствовал на стороне поражения, и его количество нарастало в зависимости от давности процесса.
В 4 группе детей преобладали долевые пневмонии с локализацией в нижних долях и в средней доле справа с типичной эхосемиотикой, как у взрослых пациентов, представленной воздушной эхобронхограммой различной степени выраженности на гипоэхогенном фоне безвоздушной лёгочной ткани.
Во 2 и в 4 группах детей очень часто наблюдались интерстициальные воспалительные изменения в лёгких. Если они определялись с двух сторон с неравномерным распределением по поверхности лёгкого в виде отдельных зон и протекали с клиникой атипичной пневмонии, то диагностировалась интерстициальная пневмония. Она всегда сопровождалась небольшим количеством выпота в плевральной полости. У 62 (40,2%) детей выявленные при УЗИ интерстициальные изменения в лёгком не подтверждались рентгенологическими данными, но в динамике на фоне этиотропной терапии они исчезали по мере выздоровления.
Выводы
УЗИ легких является доступным высоко информативным радиологически безопасным методом диагностики пневмонии у детей разных возрастных групп. В эхосемиотике пневмонии можно выделить очаговую и распространённую ультразвуковую форму. Очаговая представляет собой мелкий субплевральный воспалительный инфильтрат округлой формы с однородной гипоэхогенной структурой и характерна для новорожденных и детей младшего возраста. Распространённая занимает объём от сегмента до доли, имеет вид безвоздушной зоны треугольной формы с нечёткими контурами и неоднородной эхоструктурой с воздушной эхобронхограммой и встречается у детей старшего возраста.
Рецензенты:
Казакова Л.В., д.м.н., заведующая отделением функциональной диагностики ФБУ «Приволжский окружной медицинский центр» ФМБА России, г. Нижний Новгород;
Халецкая О.В., д.м.н., профессор, заведующая кафедрой госпитальной педиатрии ГБОУ ВПО «Нижегородская государственная медицинская академия» Минздрава России, г. Нижний Новгород.



