Хирургическая коррекция деформаций позвоночника на фоне остеопороза не имеет однозначного решения. Часто используются технологии с применением канюлированных винтов и введением костного цемента, в других случаях хирурги стараются использовать больше опорных элементов, чтобы более равномерно распределить нагрузку [1, 2]. Данная проблема чаще встречается при хирургических вмешательствах у пациентов старшей возрастной группы. При идиопатических сколиозах, которые корригируются в молодом возрасте, остеопороз встречается крайне редко. Отдельной проблемой стоят ревизионные операции, когда необходимо устранить последствия предыдущих вмешательств, а также предотвратить риск необходимости повторных ревизий. В нашем случае рассмотрен вариант комбинированной транспедикулярно-петлевой фиксации как один из альтернативных вариантов лечения нестабильности металлоконструкции со значительной резорбцией костной ткани в месте ранее установленных транспедикулярных винтов.
Цель исследования – представление результатов лечения пациентки с использованием комбинированной транспедикулярно-петлевой фиксации на фоне нестабильности ранее установленной металлоконструкции.
Материалы и методы исследования. В клинику детской и подростковой вертебрологии Новосибирского НИИТО обратилась пациентка 34 лет с диагнозом: «Посттравматический непрогрессирующий декомпенсированный ригидный правосторонний грудопоясничный кифосколиоз IV степени. Задний правосторонний реберно-позвоночный горб. Миелопатия нижнегрудного отдела позвоночника, нижняя параплегия, нарушение функции тазовых органов по центральному типу». Из анамнеза известно, что в возрасте 2 лет попала в ДТП, будучи пассажиром автомобиля. В результате травмы были получены компрессионный перелом тел Th6 и Th7 позвонков, ушиб спинного мозга, нижняя параплегия с нарушением функции тазовых органов. К 10–12 годам отмечен незначительный регресс неврологической симптоматики – появились чувство наполнения мочевого пузыря, возможность удержания мочи на срок до 2–3 ч, дискомфорт в нижних конечностях. В 12 лет проводились деторсионно-варизирующая остеотомия левого бедра, фиксация Г-образной пластиной по поводу подвывиха левого тазобедренного сустава. Деформация позвоночника прогрессировала постепенно до 18-летнего возраста, после чего грубого прогрессирования не отмечалось. На момент обращения пациентка предъявляла жалобы на дискомфорт в грудопоясничном отделе позвоночника после вертикальных нагрузок, невозможность длительного сидения, косметический дефект. Проведено полное клиническое и параклиническое обследование. По результатам МРТ позвоночника компрессии спинного мозга аномалий его развития не выявлено. По результатам денситометрии определено, что минеральная костная плотность предплечий соответствует возрастной норме, в области тазобедренных суставов определяется низкая минеральная плотность, исследование затруднено по причине наличия металлоконструкции. Минеральная плотность поясничного отдела низкая, соответствует остеопении (T-критерий –1,1, Z-критерий –1,3). Рентгенологически угол сколиотической деформации составил 121°, кифотической деформации – 79°.
Результаты исследования и их обсуждение. Учитывая отсутствие компрессии спинного мозга, отсутствие выраженного болевого синдрома, основные жалобы на дискомфорт в положении сидя, грубость исходной деформации, доктора приняли решение снизить инвазивность операции и не прибегать к тотальной транспедикулярной фиксации. Исходная параплегия исключала возможность чрезмерных вертикальных нагрузок, соответственно риск механических осложнений в виде перелома инструментария сводился к минимуму. Пассивная коррекция и стабилизация позвоночника с проведением заднего спондилодеза должны были позволить более комфортно и длительно находиться в положении сидя. Исходные показатели минеральной плотности костной ткани соответствовали остеопении, что позволило рассчитывать на стабильную фиксацию многоопорной конструкции без использования костного цемента.
Была проведена коррекция деформации позвоночника гибридным сегментарным инструментарием в условиях скелетного вытяжения за череп и голени. Зона спондилодеза Th3-L5. Транспедикулярные винты установлены попарно в Th8, Th9 и L1, L5 позвонки толщиной 6,0 мм, верхний захват сформирован крюковой. Интраоперационно выявлено, что при достаточно плотном кортикальном слое у пациентки весьма слабая губчатая часть позвонка. При этом установленная металлоконструкция после коррекции была стабильна, признаков дислокации и мальпозиции винтов после коррекции деформации не было выявлено. Исходная сколиотическая дуга в результате операции уменьшена до 59°, кифоз составил 50° (рис. 1).
Ранний послеоперационный период протекал без особенностей. На 4-е сутки после операции пациентка была вертикализирована в кровати с дозированными, до 10 мин одномоментно, положениями сидя. На 7-е сутки пересаживалась в кресло-каталку с постепенным увеличением времени нахождения в положении сидя. К 10-м суткам начала пренебрегать помощью персонала при пересаживании. После неловкого движения при пересаживании появились жалобы на увеличение боли в области операции. К 11-м суткам появилось отделяемое в нижней трети послеоперационного шва. Были наложены вторичные швы, дважды пунктирована гематома в области нижней трети послеоперационной раны.
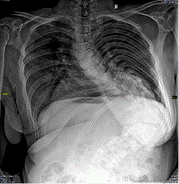
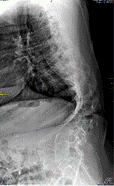
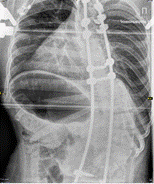
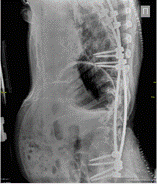
а б в г
Рис. 1. Пациентка Т., 34 года. Грубый паралитический правосторонний грудопоясничный кифосколиоз: а – угол сколиотической дуги 121°; б – угол грудопоясничного кифоза 79°; в – после операции величина сколиотической дуги 59°;г – после операции кифоз 50°
Был проведен перемонтаж металлоконструкции со смещением дистальных точек фиксации правого стержня на уровень S1, S2. Интраоперационно отмечена значительная деструкция корней дуг позвонков. Послеоперационный период без особенностей, заживление первичным натяжением. После вертикализации выполнен рентген-контроль – положение металлоконструкции стабильное (рис. 2).
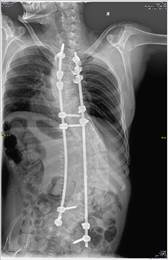
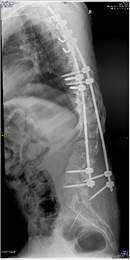
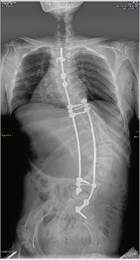
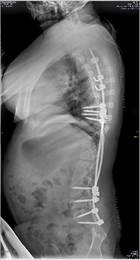
а б в г
Рис. 2. Пациентка Т.: а – рентгенограмма в прямой проекции в положении сидя на 12-е сутки после первичной операции (отмечается дислокация дистальных винтов правого стрежня); б – рентгенограмма в боковой проекции в положении сидя (полный выход винтов из тел позвонков); в, г – рентгенограммы в прямой и боковой проекциях после проведенного перемонтажа металлоконструкции с продлением точек фиксации правого стержня до уровня S1, S2
По данным рентгенологического исследования в положении сидя выявлена дислокация винтов справа на уровне L4 и L5.
После постепенного увеличения времени пребывания в положении сидя нарастал болевой синдром в области вмешательства. Через месяц после операции появилось отделяемое из нижней трети послеоперационного рубца. Лечение получала консервативное по месту жительства. По бактериологическим посевам роста микрофлоры не выявлено. На контрольной рентгенограмме выявлена нестабильность металлоконструкции в виде миграции шурупов каудально справа на уровне S1 и S2. Пациентка повторно госпитализирована. Выполнен перемонтаж металлоконструкции. В ходе операции обнаружены дефекты костной ткани в диаметре более 2,0 см в области установленных ранее шурупов на уровне S1 и S2. С учетом стабильности левого стержня нижние точки опоры слева не переносились, добавлен одни шуруп на уровне L3.
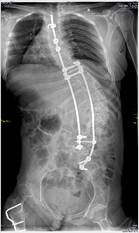
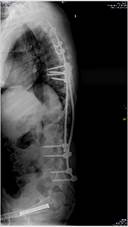
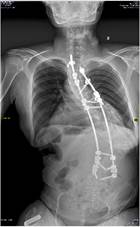
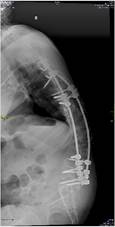
а б в г
Рис. 3. Пациентка Т.: а, б – рентгенограммы через 1,5 месяца после перемонтажа металлоконструкции (отмечаются нестабильность винтов правого стержня на уровнях S1, S2, резорбция костной ткани); в, г – рентгенограммы в прямой и боковой проекциях после проведенного перемонтажа с установкой винтов на уровнях L3, L4, L5 позвонков, укрепленных петлевой фиксацией
При планировании использования точек опоры был оценен объем деструкции костной ткани и принято решение, что применение костного цемента несет в себе крайне высокий риск его выхода за пределы позвонков. Поэтому принято решение – отказаться от использования костного цемента. Справа винты установлены экстрапедикулярно, введены через латеральную стенку педикулы с увеличением угла введения на уровнях L3, L4, L5. Для достижения более прочной фиксации при исходно плотной кортикальной костной ткани решено использовать петлевую фиксацию. Были применены петли Zimmer Universal Сlamps, которые в сравнении с проволочными петлями более широкие, и соответственно менее травматичны для дужки позвонка. Cлева – установлены за дужку L3 и L5 позвонков, справа – за дужку L4. Таким образом, использован комбинированный метод фиксации на одном уровне: и введение транспедикулярного винта, и фиксация петлей (рис. 3).
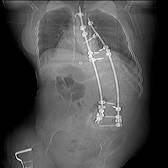
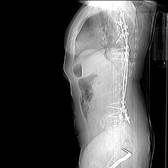
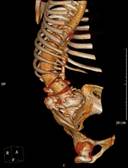
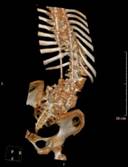
а б в г
Рис. 4. Пациентка Т.: а, б – рентгенограммы в прямой и боковой проекциях на сроке 2 года после операции (коррекция сохраняется, точки опоры стабильны); в, г – МСКТ позвоночника на сроке 2 года после операции
В ходе операции получена стабильная коррекция. Послеоперационный период без особенностей. Срок наблюдения – 2 года. На контрольных томограммах визуализируется передний костный блок на уровне L5-S1, сзади – костный блок на всем протяжении инструментария, элементы металлоконструкции в костном чехле (рис. 4).
В современной литературе приводится достаточно много данных про методы лечения деформаций позвоночника при остеопорозе, в том числе по использованию костного цемента [3, 4]. Также достаточно подробно описаны факторы риска развития осложнений при проведении транспедикулярной фиксации [5]. Есть определенные подходы к лечению паралитических сколиозов, с рекомендациями фиксации таза [6]. В нашем случае исходно, по данным денситометрии, выявлена остеопения поясничного отдела позвоночника при нормальной костной плотности в остальных отделах. По этой причине и было запланировано оперативное вмешательство без использования цементной пластики. Конечно, выявленная интраоперационно крайне низкая плотность спонгиозной костной ткани говорила об остеопорозе, но после установки шурупов признаков нестабильности обнаружено не было. Первичная операция прошла без технических трудностей, отверстия для введения шурупов были сформированы сразу, без многочисленных попыток, что могло бы стать фактором риска для развития нестабильности [5]. При этом тот факт, что пациентка самостоятельно пересаживалась с кровати в коляску, совершая резкие движения, относится к факторам риска развития нестабильности [5]. В нашем клиническом случае угол наклона таза относительно L5 позвонка составлял 13°, что является допустимым, чтобы при данной процедуре не выполнять фиксацию таза [7]. Также к развитию нестабильности инструментария мог привести такой фактор, как небольшое количество опорных элементов в поясничном отделе. Однако, чем больше элементов металлоконструкции установлено, тем больше приходится изгибать сам стержень, что, в свою очередь, также является фактором риска, но только для перелома стержня металлоконструкции [7]. Таким образом, у пациентки было множество неблагоприятных факторов, которые в итоге привели к нестабильности металлоконструкции [8]. При этом даже после вертикализации, до начала активных резких движений, выполненная коррекция была стабильной.
При проведении перемонтажа инструментария было решено не трогать левый стержень, который оставался стабильным, чтобы не нарушить его положение, а провести спондилодез с фиксацией в сегментах S1 и S2 справа, что является более надежным по сравнению с фиксацией за гребни подвздошных костей [9]. К сожалению, и при данной методике не удалось достичь стойкого результата. При активных длительных вертикальных нагрузках данный способ фиксации также оказался нестабильным, что, в свою очередь, привело к выраженной резорбции костной ткани вокруг винтов с формированием дефекта до 2,0 см в диаметре.
При планировании последующего вмешательства основным вариантом стабилизации являлась цементная фиксация. Опасения вызывали возможный выход костного цемента в окружающие ткани и стабильность фиксации, так как диаметр образовавшихся полостей от шурупов составлял более 2,0 см. Именно поэтому было принято решение использовать в качестве дополнительной стабилизации петлевую фиксацию. Винты в тела L3, L4 и L5 позвонков были заведены экстрапедикулярно, через боковую стенку педикулы, с формированием новых отверстий с большим углом к центру, а за счет петель достигнута более стабильная фиксация в условиях плотной кортикальной костной ткани.
Заключение. Презентация данного клинического случая направлена на то, чтобы показать возможности комбинированной фиксации позвоночника с использованием транспедикуряной и петлевой фиксации, а также подчеркивает важность предоперационного планирования и оценки возможных факторов риска развития осложнений при коррекции паралитических сколиозов с остеопорозом. Данный вариант фиксации может быть рассмотрен при плотной кортикальной части позвонка, но крайне низкой по плотности спонгиозной ткани, при отсутствии выраженного остеопороза при проведении предоперационной денситометрии, как альтернатива цементной фиксации.



