В современных условиях ведения войны увеличивается частота тяжелых повреждений верхних и нижних конечностей. По данным военной статистики Istoria-mediajournal за 2020 год, от общего количества травм минно-разрывные и огнестрельные ранения нижних конечностей составляют 35%, верхних – 15% [1]. Многолетний опыт использования аппарата Илизарова и созданные на основе его применения методики управляемого чрескостного остеосинтеза (УЧО) показывают значительные возможности, реализация которых предполагает методичную работу по совершенствованию как компрессионно-дистракционных аппаратов, так и методик лечения. Этот тезис подтверждают Е.В. Крюков [2], R. Cooperstein, M. Holzworth, A.O. Brien [3].
Анализ литературы также показал, что лечение больных хроническим остеомиелитом с наличием обширных очагов поражения диафиза бедренной кости является одной из наиболее сложных проблем травматологии. Больные этой категории в течение многих лет переносят множество безуспешных оперативных вмешательств [4]. По данным Д.С. Абаевой [5], в литературе часто описываются способы лечения, предусматривающие применение интрамедуллярного остеосинтеза в сочетании с ауто-, алло-трансплантатами, что обусловливает необходимость выполнения травматичного оперативного вмешательства. Велика вероятность неудач – металлические фиксаторы и трансплантаты в ряде случаев отторгаются либо процесс их перестройки протекает длительное время, что удлиняет сроки лечения или приводит к неудовлетворительным результатам. При лечении данной патологии нередко используется методика замещения резецированного очага аутотрансплантатом из кости на сосудистой ножке (Z. Yang, H. Tao, Z. Ye [6]). По данным С.П. Миронова, А.В.Цискарашвили, Д.С. Горбатюк [7] и A. Shiha, A.R. Hafez, M. Kenawey [8], частота неудовлетворительных результатов лечения этой патологии довольно высока и составляет при открытых переломах с обширным разрушением мягких тканей от 21 до 46,2%, а рецидивы заболевания отмечаются у 40% больных. От 50 до 90% из них становятся стойкими инвалидами.
Реабилитация пациентов усугубляется изменением резистентности к большинству самых последних поколений антибактериальных средств, что способствует росту числа гнойных осложнений и часто заканчивается ампутацией (H. Baecker, S. Frieler, T.A.Schildhauer [9]; P. Adam, P. Clavert [10]).
Ряд существующих методик лечения больных хроническим остеомиелитом основаны на сформулированном Г.А. Илизаровым принципе улучшения регионального кровоснабжения и эффекте повышения бактерицидной активности тканей в условиях действия сил напряжения. Вместе с тем формы остеомиелитического поражения кости столь многообразны, что приходится видоизменять существующие методики исходя из складывающейся клинической ситуации. Разрабатывать их новые варианты обязывают и требования лечения больных в кратчайшие сроки нахождения в стационаре (А.В. Губин, Н.М. Клюшин [11]).
С учетом проблем всех известных методик лечения больных с остеомиелитическим поражением диафизарной области бедренной кости целью исследования явился анализ проведенного хирургического лечения больных с хроническим остеомиелитом диафиза бедренной кости для научного обоснования эффективной тактики вмешательства на очаге поражения. Для этого были решены следующие задачи:
1) дана характеристика рациональным доступам к остеомиелитическому очагу и к непораженным участкам костномозгового канала;
2) описаны клинические случаи применения оригинальных способов одномоментного иссечения остеомиелитического очага и сопоставления костных отломков бедренной кости с созданием их упругой фиксации и дозированной компрессии;
3) дана сравнительная характеристика послеоперационного состояния пациентов относительно дооперационного периода.
Материал и методы исследования
Работа основана на опыте лечения 11 больных хроническим остеомиелитом бедра свищевой формы, из которых 4 женщины и 7 мужчин. Возраст пациентов составлял от 14 до 38 лет (26,8–8,32 года). Длительность заболевания у всех больных составляла от 1 года до 7 лет (4,2–2,1 года). У 5 больных был хронический гематогенный остеомиелит, у 6 – хронический посттравматический остеомиелит. Ранее всем 11 пациентам было произведено 44 операции. В среднем на каждого больного приходилось по 7,3 операции. Обострения заболевания после ранее проведенных оперативных вмешательств отмечены у всех больных: они имели свищи с гнойным отделяемым в диафизарной области бедра.
На момент поступления ортопедический статус характеризовался: остеомиелитическими полостями у 5 пациентов с избыточной длиной от 4 до 6 см, посттравматическими дефектами бедренной кости у 6 больных от 3 до 7 см, размер укорочения бедра у данных 6 больных входит в величину дефекта. Контрактуры суставов и грубые рубцовые изменения, отеки, свищи были у всех 11 пациентов.
В процессе обследования больных использованы следующие методы: клинические, рентгенологические и бактериологические.
На основе анализа комплексных исследований решено использовать следующие приемы доступа к остеомиелитическому очагу. Одномоментное сближение противостоящих концов отломков, их сопоставление и стабильная фиксация после проведения резекции очага поражения области диафиза бедренной кости решено использовать классический продольный оперативный доступ с одновременным иссечением свищевых ходов. Но, если они будут проходить через толщу мышц, соприкасаясь с артериями, венами, нервными стволами, то операционный доступ к остеомиелитическому очагу решено выполнять вне этой «опасной зоны», но выполнив кюретаж свищевого хода в мягких тканях.
На основе анализа комплексных исследований нами будут применены два оперативных способа, позволяющих оптимизировать лечение больных хроническим остеомиелитом. Это две методики управляемого чрескостного остеосинтеза (УЧО). Выбор их определяли для каждого пациента индивидуально. Первая методика «русский замок» используется при избыточной длине и для замещения остеомиелитической полости бедренной кости (рис. 1) [12]. Остеомиелитический очаг вскрывается на всем протяжении с двух сторон. Удаляется коробка остеомиелитической полости в пределах здоровых тканей. Образуется сквозной дефект кости в виде паза. Используя данную методику, можно с высокой точностью устранить избыточную длину бедренной кости, при этом сформированный сквозной дефект в 2 раза длиннее ее избыточной длины. После поперечной остеотомии в центре паза костные отломки погружают друг в друга до сопоставления в замкообразное соединение, которое исключает взаимное смещение по ширине и способствует увеличению механической прочности, позволяет увеличить ее толщину на истонченном участке.
Вторая методика – «штекер», защищенная Патентом РФ № 2604769 (рис. 2) [13], используется при отсутствии избыточной длины.
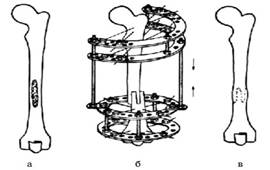
Рис. 1. Схема варианта методики замещения остеомиелитического очага при избыточной длине «русский замок»: а – наличие остеомиелитического очага при избыточной длине бедра; б – выполнение чрескостного остеосинтеза;
в – замещение остеомиелитической полости сохранившимися частями ее стенок, устранение избыточной длины бедра и его осевой деформации [12]
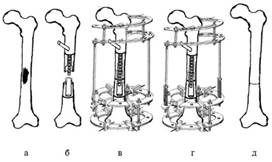
Рис. 2. Схема варианта методики замещения остеомиелитического очага диафиза бедренной кости «штекер»:а – остеомиелитический очаг диафиза бедренной кости;
б – введение эластической, перфорированной трубки для декомпрессии костномозгового канала; в – образование костной спайки;
г – фиксации для получения устойчивой статико-динамической нагрузки;
д – результат оперативного лечения. Патент РФ № 2604769 [13]
У пациентов проведен бактериологический анализ микрофлоры из раневого отделяемого и свищей. Всего проведено 43 исследования при поступлении пациентов и спустя 1, 2 и 3 месяца после операции.
Материалы исследования были подвергнуты статистической обработке с использованием методов параметрического и непараметрического анализа. Накопление, корректировка, систематизация исходной информации и визуализация полученных результатов осуществлялись в электронных таблицах Microsoft Office Excel 2016. Статистический анализ проводили с использованием программы STATISTICA 13.3 (разработчик – StatSoft.Inc). Количественные показатели оценивали на предмет соответствия нормальному распределению, для этого использовали критерий Шапиро–Уилка (n=11).
Для сравнения независимых совокупностей (в подгруппе женщин и мужчин, в подгруппах пациентов в возрасте 14–25 лет и 26–34 лет) в случаях отсутствия признаков нормального распределения данных использовали U-критерий Манна–Уитни. Для этого составляли единый ранжированный ряд из обеих сопоставляемых выборок, расставив их элементы по степени нарастания признака и приписав меньшему значению меньший ранг. Затем разделяли единый ранжированный ряд на два ряда, состоящих соответственно из единиц первой и второй выборок, в каждом из которых отдельно подсчитывали сумму рангов. После этого рассчитывали значение U-критерия по следующей формуле:
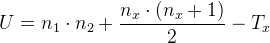
где n1 – количество элементов в первой выборке, n2 – количество элементов во второй выборке, nx – количество элементов в большей выборке, Tx – сумма рангов в большей выборке.
Рассчитанные значения U-критерия Манна–Уитни сравнивались с критическими при заданном уровне значимости: в том случае, если рассчитанное значение U было равно или меньше критического, признавалась статистическая значимость различий.
При сравнении двух и более зависимых совокупностей (пациенты до лечения и после лечения; пациенты до лечения, после лечения спустя 1 месяц, 2 месяца, 3 месяца), распределение которых отличалось от нормального, использовали непараметрический критерий Фридмана, рассчитываемый по следующей формуле:
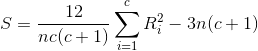
где n – число исследуемых, с – число условий, определяющих количество сравниваемых совокупностей, Ri – сумма рангов, присвоенных исследуемым, для каждого отдельного условия.
Интерпретацию критерия Фридмана выполняли путем сравнения с критическим значением: если критическое значение превышало фактическое, принималась нулевая гипотеза, в обратном случае признавалась статистическая значимость различий сравниваемых совокупностей.
Результаты исследования и их обсуждение
Анализ результатов лечения показал, что использование приема одномоментного сближения противостоящих концов отломков, их сопоставление и стабильная фиксация наиболее благоприятны после проведения резекции очага поражения области диафиза бедренной кости. Данный прием был выполнен всем пациентам. При этом классический продольный оперативный доступ проводили в области свищевых ходов с одновременным их иссечением. Но у 3 пациентов они проходили через толщу мышц, соприкасаясь с артериями, венами, нервными стволами, поэтому операционный доступ к остеомиелитическому очагу выполняли вне «опасной зоны», т.е. разрез мягких тканей до пораженной кости проводили вне свищевого хода, ограничившись его кюретажем. Такой доступ применен у 2 больных при выполнении технологии «русский замок» и у 1 больного с использованием второго оперативного доступа «штекер».
Для иллюстрации приводим клинический пример: больной Х., 32 лет поступил с диагнозом «хронический гематогенный остеомиелит правого бедра, свищевая форма» (рис. 3).
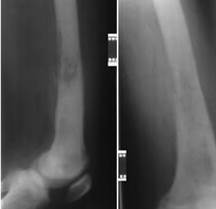
Рис. 3. Больной Х., 32 лет, рентгенограммы правой бедренной кости до лечения
В ходе оперативного вмешательства через разрез по наружной поверхности правого бедра иссекли свищевой ход. Выделили участок бедренной кости с остеомиелитическим очагом. Дважды пересекли кость в области остеомиелитической полости: остеотомию выполнили у дистальной вершины, оставив 1,5–2,0 см, где сформировали приемное ложе цилиндрической формы, а конец проксимального отломка удалили до здоровой костной ткани и обработали в виде «штекера» под размеры приемного ложа. Выполнили осевую туннелизацию окклюзий, участков сужения склерозированных концов отломков до непораженных участков костномозгового канала. Через просверленное в костномозговой канал отверстие со стороны приемного ложа ввели декомпрессирующую эластическую перфорированную трубку, при сопоставлении костных отломков ее погрузили в «штекер». Отломки сопоставили между собой до плотного соприкосновения и в заданном положении фиксировали с помощью аппарата внешней фиксации (рис. 4).
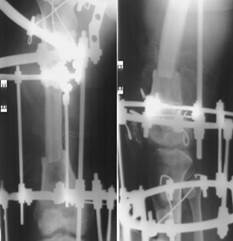
Рис. 4. Больной Х., 32 лет, рентгенограммы правой бедренной кости после операции
Операцию завершили ушиванием раны, наложением асептической повязки и стабилизацией системы аппарата. Декомпрессионная эластическая трубка удалена через 6 дней после операции. В послеоперационном периоде с 5–7-го дня 10 дней осуществляли дозированное сближение отломков до их торцевого по 0,25 мм 4 раза в день. После этого гайки на резьбовых стержнях, закрепленных между кольцом и другой проксимальной и дистальной базы аппарата внешней фиксации, закручивали до упора. Этим создавалась жесткая фиксация, способствующая образованию костной спайки. Через месяц после ее образования выполнили перемонтаж аппарата внешней фиксации, заключающийся в установке пружин на резьбовые стержни, закрепленные между кольцом и другой проксимальной и дистальной базой аппарата внешней фиксации. Это позволило перевести жесткую фиксацию в упругую, преобразующую костную спайку в обширную костную мозоль на месте стыка костных отломков в форме «штекера». Такой режим фиксации поддерживали до получения устойчивой стойко-динамической нагрузки в течение 93 дней. Свищ закрылся через месяц после операции. Получив рентгенограммы с признаками сращения, убрали резьбовые стержни с пружинами и провели клиническую пробу. Убедившись в сращении, осуществили демонтаж аппарата. Дополнительной иммобилизации не требовалось. Пациент регулярно посещал занятия лечебной физкультурой. На момент демонтажа аппарата у больного имелось укорочение конечности 5 см. От восстановления длины конечности пациент отказался.
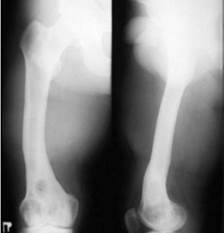 |
На контрольном осмотре через год достигнутый результат лечения сохранялся: признаков остеомиелитического процесса нет, больной ходит без средств опоры, в обычной обуви, компенсируя укорочение. В результате гнойный процесс был купирован и достигнуто сращение отломков (рис. 5).
Рис. 5. Больной Х., 32 лет, рентгенограммы правого бедра, отдаленный результат
В процессе лечения изучаемой группы нами были использованы описанные методики. У всех пациентов получен положительный результат лечения. Создание и поддержание в тканях сегментов конечностей состояния «напряжение-сжатие» в системе «кость – аппарат» достигались в послеоперационном периоде путем дозированной компрессии отломков кости с учетом последующей фиксации до их консолидации. Продолжительность компрессии – 11±1 дней, фиксация – 82±11 дней.
В связи с тем, что достоверных различий в показателях числа, видов осложнений, патологических изменений до и после лечения с учетом гендерного признака не выявлено, о чем свидетельствует рассчитанный критерий U-критерий Манна–Уитни (равен 18,5 при критическом значении U-критерия Манна–Уитни, при заданной численности сравниваемых групп составляет 3 (18,5>3, следовательно различия уровня признака в сравниваемых группах статистически не значимы, р>0,05)), далее приведенный анализ приводится без разделения на группы женщин и мужчин. Кроме того, в пользу общего анализа без учета возраста свидетельствуют полученные результаты о степени его влияния на количество выявленных осложнений. Коэффициент корреляции (r) быль равен 0,033. Связь между исследуемыми признаками – прямая, теснота (сила) связи по шкале Чеддока – слабая. Число степеней свободы (f) составляла 9. t-критерий Стьюдента равен 0,100. Критическое значение t-критерия Стьюдента при данном числе степеней свободы составляет 2,262. tнабл<tкрит, зависимость признаков статистически не значима (p=0,922577). Уравнение парной линейной регрессии: y = 5,56532 + 0,00266 * x. Коэффициент детерминации r2 был равен 0,001 (факторный признак x определяет 0,1% дисперсии зависимого признака y). Средняя ошибка аппроксимации (характеризовала адекватность регрессионной модели) составляла 10,3%.
Среди всех зафиксированных осложнений у пациентов при лечении ведущее место занимали воспалительные процессы (66,7%), из которых 50% составляли нагноение мягких тканей области спиц и 16,7% – воспаление мягких тканей остеомиелитического очага (рис. 6). Данный факт указывает на актуальность своевременной коррекции микробной флоры у пациентов с данной патологией.

Рис. 6. Осложнения при лечении больных (n=11)
Исследование микробного спектра раневого отделяемого у пациентов показало, что при поступлении среди выделенных штаммов превалировал Staphylococcus aureus в 42,7% случаев; на втором месте по встречаемости в 21,5% случаев высевался Proteus mirabilis (рис.7).
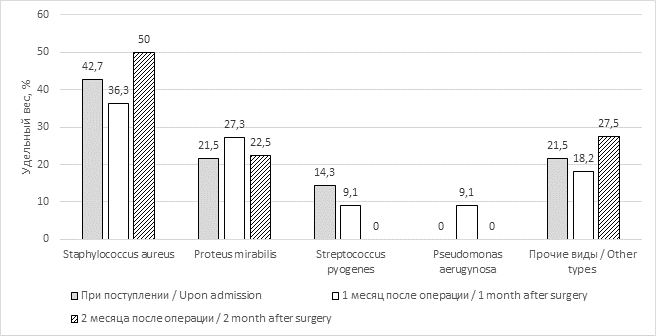
Рис. 7. Удельный вес выделяемой микрофлоры из ран и свищей пациентов
Прочие виды бактерий, которые суммарно составляли 21,5±12,65%, были представлены в основном грамположительными палочками, в единичных случаях были выделены Alcaligenes faecalis, Enterobacter spp, Citrobacter spp, Staphylococcus epidermidis, Staphylococcus saprophyticus. Обращают на себя внимание некоторые особенности динамики роста высеваемой микрофлоры. Так, после операции в первый месяц отмечались снижение доли Staphylococcus aureus с 42,7 до 36,3% и увеличение до 50% ко второму месяцу после операции. Удельный вес высеваемого Proteus mirabilis, напротив, к первому месяцу лечения увеличился с 21,5±12,65 до 27,3%, тогда как к третьему месяцу после лечения уменьшился до 22,5%. Необходимо отметить, что к третьему месяцу после операции исследуемые типы микроорганизмов не выделялись. В целом установленная динамика изменения микрофлоры не носила достоверный характер (X2r=5,2; р=0,07427).
Вероятно, снижение высеваемости микрофлоры и ее полное отсутствие уже к третьему месяцу после операции связаны с активизацией естественных антимикробных механизмов тканевой защиты, возникающей при чрескостном остеосинтезе, которая была описана еще в 1990-х годах. Данный феномен объяснялся стимулирующим влиянием напряжения растяжения на неогенез тканей, адекватностью кровоснабжения и нагрузки. В основе механизма повышения естественной бактерицидной активности тканей лежат усиление интенсивности анаэробного гликолиза на начальных сроках лечения и оптимизация тканевой оксигенации в последующем. Кроме того, значительный вклад в описываемый феномен вносят суммарная бактерицидная активность сыворотки крови и клеточные реакции иммунитета (за счет усиления фагоцитоза, эффекторных функций лимфоцитов и др.). До настоящего времени молекулярные и клеточные механизмы данного явления остаются недостаточно изученными [14].
В послеоперационном периоде под влиянием напряжения в системе «кость – аппарат» и целенаправленной антибиотикотерапии отмечалось уменьшение отделяемого из свищевых каналов, изменился его характер – четко прослеживался переход от гнойного содержимого к серозному с сокращением гноеродной микрофлоры.
Отдаленные результаты изучены у всех больных. Рецидива заболевания не было. При этом количество патологических признаков после лечения сократилось в 2,8 раза (таблица), а рассчитанный критерий Фридмана свидетельствует о достоверности полученных различий (X2r=5,4444; р=0,01963).
Патологические признаки до и после лечения
|
Патологические признаки |
До лечения |
После лечения |
|
Дефекты бедра кости |
6 (8,3%) |
– |
|
Избыточная длина сегмента конечности |
5 (6,9%) |
– |
|
Остеомиелитические полости |
5 (6,9%) |
– |
|
Укорочение конечностей СМ, % |
6 (8,3%) |
6 (8,3%) |
|
Свищи |
9 (12,5%) |
– |
|
Контрактуры коленного сустава |
9 (12,5%) |
3 (4,2%) |
|
Контрактуры голеностопного сустава |
3 (4,2%) |
1 (1,4%) |
|
Дополнительные средства опоры |
11 (15,3%) |
6 (8,3%) |
|
Грубые рубцовые изменения |
11 (15,3%) |
11 (15,3%) |
|
Отеки |
7 (9,8%) |
3 (4,2%) |
|
Всего |
72 (100%) |
30 (41,7%) |
У всех пациентов второй группы из патологических признаков осталось укорочение. Так как данные больные длительное время не нагружали больную конечность, передвигались с костылями, устранение данного косметического дефекта будет выполнено вторым этапом, после их обучения ходьбе с тростью с полной нагрузкой на оперированную ногу. Эти больные имеют третью группу инвалидности, трудоспособны.
Заключение. Эффективность лечения больных хроническим остеомиелитом по методу Г.А. Илизарова зависит от адекватно выбранного метода лечения, объема дозированной компрессии отломков кости с учетом вида их соединения и последующей фиксации.
Выводы
1) обеспечены рациональные доступы к остеомиелитическому очагу и к непораженным участкам костномозгового канала;
2) внедрены оригинальные способы одномоментного иссечения остеомиелитического очага и сопоставления костных отломков бедренной кости с созданием их упругой фиксации и дозированной компрессии;
3) эффективность применения оперативных способов фиксации костных отломков после иссечения остеомиелитического очага: первого – путем соединения костных отломков по типу «русского замка», второго – путем создания приемного ложа цилиндрической формы и конгруэнтного под его размер «штекера» на дистальном и проксимальном концах отломков – доказана снижением количества патологических признаков после лечения в 2,8 раза (X2r=5,4444; р=0,01963).



