Коморбидность является негативным трендом последних десятилетий. Больной с сочетанием нескольких заболеваний на приеме у врача – скорее правило, чем исключение. Ведение коморбидных больных сопряжено с диагностическими трудностями, низкой комплаентностью пациентов и вероятностью полипрагмазии [1]. Инфаркта миокарда, развившийся у больных с хронической обструктивной болезнью легких, как на фоне обострения, так и вне его, являет собой пример частого и неблагоприятного сочетания двух заболеваний. Участие клеточных элементов крови в типовых реакциях обеспечения метаболического гомеостаза, тромбообразования, атеросклеротического ремоделирования сосудистой стенки, воспалительного ответа обосновывает интерес к изучению кровяных элементов в развитии ХОБЛ, ИБС и оценке их прогностической значимости [2]. Поиск простых и убедительных маркеров тяжести состояния и предикторов осложненного течения и неблагоприятного исхода инфаркта миокарда заставляет обратить внимание на гематологические индексы клеточной реактивности. Их расчет производится на основе стандартного общего анализа крови, не требуя ни финансовых, ни временных затрат [3].
Одним из гематологических индексов, наиболее часто использующихся в работах современных авторов, является нейтрофильно-лимфоцитарный индекс (НЛИ) [3, 4, 5]. Он характеризует наличие и выраженность воспалительной реакции в организме.
Цель исследования: определить клинико-диагностическую значимость нейтрофильно-лимфоцитарного индекса в остром периоде инфаркта миокарда у больных с хронической обструктивной болезнью легких.
Материал и методы исследования. Обследованию подверглись 325 больных ИМ; из них у 195 ИМ имелась диагностированная ранее ХОБЛ стабильного течения (ИМ+ХОБЛ), а у 130 ИМ протекал в виде мононозологии (ИМ без ХОБЛ). В группу контроля вошли 110 лиц без значимой соматической патологии, сопоставимых по полу и возрасту.
Диагноз ИМ выставлялся в соответствии с клиническими рекомендациями (2020) на основании данных ЭКГ и динамического повышения уровня тропонина. Критерии включения пациентов в исследование: ИМ I типа, наличие ХОБЛ вне обострения, диагноз, которой ранее был подтвержден результатами спирометрии, наличие информированного согласия больного на участие в исследовании и готовность соблюдать комплаенс. Критерии исключения: другие типы ИМ; перенесенный ранее ИМ; наличие значимой соматической патологии, способной оказать влияние на исследуемые показатели. В основной группе больных ИМ+ХОБЛ средний возраст составил 56,0 [52,0; 60,0] лет. В данной группе было 189 мужчин и 6 женщин. Инфаркт миокарда с зубцом Q (Q-ИМ) отмечался у 146 человек (74,9%), многососудистое поражение коронарных артерий – у 145 (74,4%). Осложненное течение острого периода ИМ отмечено у 84 человек (41,3%). Среди осложнений острого периода отмечены нарушения ритма и проводимости, острая сердечная недостаточность высоких градаций (Killip III-IV), ТЭЛА, разрыв миокарда.
В группе больных ИМ без ХОБЛ средний возраст пациентов был 56,0 [50,0; 62,0] лет, количество мужчин и женщин – 89 и 41 соответственно. Q-ИМ наблюдался у 101 человека (77,7%), многососудистое поражение коронарных артерий – у 59 человек (45,4%) (р<0,001), осложненное течение ИМ – у 32 больных (24,6%) (р<0,001).
Всем пациентам была выполнена коронароангиография не позднее 2 часов от момента обращения за медицинской помощью. При наличии подъема сегмента ST осуществлялось первичное чрескожное вмешательство с инвазивной реперфузией. Медикаментозное лечение ИМ включало антиангинальные препараты, β-адреноблокаторы, антикоагулянты, дезагреганты, ингибиторы ангиотензинпревращающего фермента, статины.
Данное исследование было одобрено региональным независимым этическим комитетом (от 18.01.2016, протокол № 12).
Нейтрофильно-лимфоцитарный индекс (НЛИ) представляет собой соотношение клеток миелоцитарного ряда к лимфоцитам. Он рассчитывается по следующей формуле: НЛИ = (миелоциты + метамиелоциты + палочкоядерные нейтрофилы + сегментоядерные нейтрофилы) / лимфоциты.
НЛИ рассчитывался на основании общего анализа крови, взятого на начальном этапе госпитализации.
Статистическая обработка полученных данных проведена с использованием SPSS 26.0 (IBM, СЩА). Шкалированные значения имели непараметрическое распределение и с учетом этого представлены в виде медианы (Ме), и первого и третьего квартилей (Q1; Q3). При межгрупповом сравнении данных в двух группах наблюдения использовался критерий Манна–Уитни, в трех и более – Краскела–Уоллиса.
Результаты исследования и их обсуждение. Значения НЛИ в группах наблюдения представлены на рисунке.
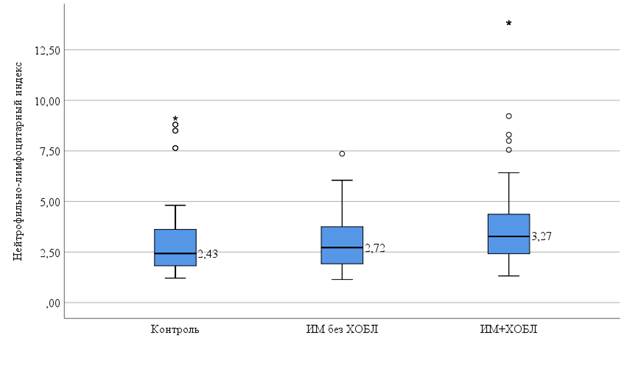
Нейтрофильно-лимфоцитарный индекс в группах наблюдения
Как видно на рисунке, НЛИ в группе больных ИМ+ХОБЛ был наиболее высоким – 3,13 [2,41; 4,22]. Он статистически значимо превышал значение данного показателя в группе контроля – 2,43 [1,82; 3,6], p<0,001, и среди больных ИМ без ХОБЛ – 2,84 [1,99; 3,75, p=0,092. Значения НЛИ у соматически здоровых лиц и больных ИМ без ХОБЛ были сопоставимы (p=0,358).
Нами была предпринята попытка проанализировать значения НЛИ в зависимости от наличия зубца Q, то есть от объема и глубины некроза (табл. 1).
Таблица 1
Нейтрофильно-лимфоцитарный индекс у больных ИМ без ХОБЛ и ИМ+ХОБЛ с различной глубиной поражения миокарда
|
Показатели |
Контроль (n=110) |
ИМ без ХОБЛ |
ИМ+ХОБЛ |
p |
||
|
Не Q-ИМ (n=29) |
Q-ИМ (n=101) |
Не Q-ИМ (n=49) |
Q-ИМ (n=146) |
|||
|
НЛИ |
2,43 [1,82; 3,6] |
3,53 [2,0; 3,91] р1=0,352
|
2,63 [1,99; 3,65] р1=1,0 р2=1,0
|
3,04 [2,24; 3,75] р1=0,563 р3=1,0
|
3,27 [2,46; 4,33] р1<0,001 р2=1,0 р3=0,021 |
<0,001 |
Примечание: р – уровень статистической значимости при межгрупповом сравнении в 5 группах; р1 – с группой соматически здоровых лиц; р2 – с больными не Q-ИМ в данной группе; р3 – с соответствующей подгруппой больных ИМ без ХОБЛ.
Как следует из таблицы 1, в группах больных ИМ без ХОБЛ и больных ИМ+ХОБЛ не было выявлено статистически значимых различий значений НЛИ в зависимости от глубины поражения миокарда (наличия зубца Q). Это свидетельствует об однотипности изменений клеточного состава крови независимо от величины некротического очага.
Нами были проанализированы значения НЛИ в зависимости от данных КАГ. Полученные данные представлены в таблице 2.
Таблица 2
Нейтрофильно-лимфоцитарный индекс у больных ИМ без ХОБЛ и ИМ+ХОБЛ при одно- и многососудистом поражении КА
|
Показатели |
Контроль (n=110) |
ИМ без ХОБЛ |
ИМ+ХОБЛ |
p |
||
|
Поражение 1 КА (n=71) |
Поражение 2 и более КА (n=59) |
Поражение 1 КА (n=50) |
Поражение 2 и более КА (n=145) |
|||
|
НЛИ |
2,43 [1,82; 3,6] |
2,97 [2,05; 3,78] p1=0,371 |
2,56 [1,94; 3,65] p1=1,0 p2=1,0 |
3,01 [2,24; 3,75] p1=0,557 p3=1,0 |
3,17 [2,46; 4,0] p1<0,001 p2=1,0 p3=0,049 |
<0,001 |
Примечание: р – уровень статистической значимости при межгрупповом сравнении в 5 группах; р1 – с группой соматически здоровых лиц; р2 – с больными с поражением 1 КА в данной группе; р3 – с соответствующей подгруппой больных ИМ без ХОБЛ.
В группе больных ИМ без ХОБЛ значения НЛИ при однососудистом и многососудистом поражении составили 2,97 [2,05; 3,78] и 2,56 [1,94; 3,65] соответственно, и это было сопоставимо между собой (p=1,0). Аналогичная картина наблюдалась у больных ИМ+ХОБЛ – значение НЛИ при однососудистом поражении составило 3,01 [2,24; 3,75], при многососудистом – 3,17 [2,46; 4,0], что не имело статистической значимости (p=1,0).
Таким образом, в нашем исследовании не отмечалось статистически значимых различий значений НЛИ у больных групп обследования при одно- и многососудистом поражении КА.
Нами была предпринята попытка выявить взаимосвязь между наличием осложнений раннего периода ИМ и значением НЛИ в группах наблюдения (табл. 3).
Таблица 3
Нейтрофильно-лимфоцитарный индекс в группах наблюдения в зависимости от наличия осложнений в остром периоде ИМ
|
Показатели |
Контроль (n=110) |
ИМ без ХОБЛ |
ИМ+ХОБЛ |
p |
||
|
Неосложненное (n=98) |
Осложненное (n=32) |
Неосложненное (n=111) |
Осложненное (n=84) |
|||
|
НЛИ |
2,43 [1,82; 3,6] |
2,77 [1,94; 3,75] p1=1,0 |
3,06 [2,29; 3,68] p1=0,683 p2=1,0 |
3,17 [2,46; 4,01] p1=0,001 p3=0,202 |
3,07 [2,28; 4,37] p1=0,004 p2=1,0 p3=1,0 |
<0,001 |
Примечание: р – уровень статистической значимости при межгрупповом сравнении в 5 группах; р1 – с соматически здоровыми лицами; р2 – с больными с неосложненным течением ИМ в данной группе; р3 – с соответствующей подгруппой больных ИМ без ХОБЛ.
Как среди больных ИМ без ХОБЛ, так и в группе больных ИМ+ХОБЛ НЛИ не продемонстрировал статистически значимых отличий в подгруппах больных с неосложненным и осложненным течением ИМ.
Таким образом, в нашем исследовании значение НЛИ у коморбидных больных ИМ+ХОБЛ статистически значимо превышало соответствующий показатель у соматически здоровых лиц и у больных ИМ без ХОБЛ. С учетом того, что значения НЛИ в группах соматически здоровых лиц и больных ИМ без ХОБЛ были сопоставимы, можно заключить, что ХОБЛ вносит свой вклад в развитие воспалительной реакции у коморбидных больных.
НЛИ фигурирует в большом количестве современных работ как значимый маркер воспалительной реакции [4, 6, 7]. При воспалении происходят активация нейтрофилов, секреция ими медиаторов воспаления. Это приводит к активации нейтрофилов. Активированные нейтрофилы могут отказывать повреждающее действие на сосудистый эндотелий. Вместе с тем развивается лимфопения, которая может быть объяснена интенсификацией апоптотических процессов в циркулирующих лимфоцитах, а также их миграцией в очаг ишемии и некроза. НЛИ может отражать выраженность воспалительного процесса. Косвенно по данному показателю можно судить о наличии нестабильных бляшек [3, 8].
В.А. Соколов с соавт. (2022) выявили высокую прогностическую значимость НЛИ при оценке риска периоперационных сердечно-сосудистых осложнений при некардиальных оперативных вмешательствах. Авторы установили предикторную роль НЛИ в отношении развития периоперационных сердечно-сосудистых осложнений, что позволило рекомендовать использование данного индекса как в качестве маркера высокого кардиального риска, так и дополнительного показателя, позволяющего выделить группу больных, которым показано углубленное, экономически затратное обследование [3].
Е.А. Сергеев с соавт. (2021) определяли взаимосвязи индикаторов легочной волемии и системного воспаления у больных с коморбидным течением ХОБЛ и ИБС, которым было произведено аортокоронарное шунтирование. Авторами выявлены высокие значения НЛИ у коморбидных больных, преимущественно за счет снижения лимфоцитов. По мнению авторов, это может быть связано с миграцией лимфоцитов из кровотока в миокард. Повышение данных индексов было ассоциировано с риском постперфузионных осложнений, связанных с искусственным кровообращением [9].
В работе М.М. Циванюк (2022) среди показателей с высоким предиктивным потенциалом обструктивного поражения коронарных артерий у больных с ОКС без подъема ST оказались: содержание лимфоцитов более 49%, отношение нейтрофилов к холестерину липопротеидов высокой плотности более 5,7 усл. ед. и НЛИ более 3 [2].
По результатам ретроспективного когортного исследования более 700 больных с критическим ИМ при высоком уровне НЛИ (более 21,1) определено, что повышен риск годовой летальности, внутристационарной и 90-дневной смертности по сравнению с группой с низким уровнем НЛИ [10].
В нашем исследовании не было выявлено зависимости значений НЛИ от глубины поражения миокарда, одно- или многососудистого поражения КА и наличия осложнений острого периода ИМ.
Заключение. На сегодняшний день ХОБЛ рассматривается как воспалительный процесс с системными проявлениями. При развитии ИМ имеет место резорбционно-некротический синдром. Наличие в патогенезе обоих заболеваний воспалительного компонента обосновывает изучение НЛИ у пациентов с кардиореспираторной коморбидностью в виде одновременного наличия ИМ и ХОБЛ. Значения НЛИ не продемонстрировали статистически значимых отличий между группами больных ИМ без ХОБЛ и контролем. У больных ИМ+ХОБЛ значение НЛИ превышало показатели в группе контроля и у больных ИМ без ХОБЛ. НЛИ не продемонстрировал зависимости от таких характеристик ИМ, как глубина поражения миокарда, одно- или многососудистое поражение и наличие осложнений острого периода ИМ. Это свидетельствует о выраженном влиянии ХОБЛ, даже стабильного течения, на развитие системно-воспалительного процесса у коморбидных больных ИМ+ХОБЛ. На наш взгляд, использование нейтрофильно-лимфоцитарного индекса у больных ИМ+ХОБЛ для оценки тяжести состояния или прогноза заболевания нецелесообразно или должно осуществляться в комплексе с другими маркерами.



