Сердечно-сосудистые заболевания встречаются чрезвычайно часто, а в структуре соматической патологии у беременных находятся в тройке лидеров [1]. Артериальная гипертензия (АГ) часто приводит к осложнениям не только при беременности, но и в родах, а также является одним из факторов риска перинатальной смертности. Пациентки с АГ относятся к группе высокого риска. Частота развития АГ при беременности составляет от 5 до 30%, сюда относятся разнородные заболевания, такие как гипертоническая болезнь и симптоматические гипертензии [2].
Достоверно известно, что АГ у беременных может сочетаться с нарушениями микроциркуляции, а также сопровождается ремоделированием сердца и сосудов, метаболическими изменениями. Исследования последних лет указывают на увеличение процента когнитивных расстройств у женщин с АГ при беременности, у них чаще диагностировали снижение работоспособности и ухудшение памяти после родов. Еще одно опасное осложнение после случаев АГ при беременности - гипертоническая ангиопатия сетчатки, которая встречается у 24- 83% пациенток и зависит от степени выраженности АГ, также известен отдаленный прогноз кардиоваскулярной, ренальной и неврологической патологии у женщин [3].
Со стороны гестационных осложнений пациентки с АГ подвержены развитию фетоплацентарной недостаточности, при которой кровоток в сосудах пуповины может быть нарушен настолько, что приведет к развитию различных осложнений. Описаны не только клинические особенности течения АГ при беременности, но и изменения на уровне морфологии. В частности, у таких пациенток отмечено уменьшение площади капилляров, увеличение диаметра ворсин, снижение количества синцитиальных узлов. Все эти изменения часто запускают каскад необратимых реакций, лежащих в основе патогенеза преэклампсии (ПЭ). При развитии АГ неизбежно страдают самые мелкие сосуды плаценты, что в сочетании со спазмом может приводить к уменьшению поступления кислорода и питательных веществ к плоду, постепенно развиваются гипоксия плода, синдром задержки развития плода и другие акушерские осложнения [3].
Цель исследования – оценить влияние гестационной артериальной гипертензии (ГАГ) на течение беременности, исходы родов и состояние плода у ранее здоровых молодых женщин.
Материал и методы исследования
Дизайн исследования: когортное ретроспективное исследование.
Проведен ретроспективный анализ данных 48 обменных карт беременных, рожениц и родильниц, наблюдаемых на базе ГАУЗ СО «ГКБ № 14», медиана возраста пациенток составила 27,5 лет (23,25; 33,75). Сформировано две группы: I группа - пациентки с нормальными значениями артериального давления (АД), II группа - пациентки с АГ. Нормальное значение уровня АД во время беременности - до 140/90 мм рт. ст.; пациентки с АГ – это женщины с уровнем АД выше 140/90 мм рт. ст. АГ имела гестационный характер во всех случаях, т.к. была впервые диагностирована после 20-й недели беременности у ранее здоровых женщин.
Критерии включения: пациентки в возрасте ≥18 лет, первый визит к врачу до 12-й недели беременности, измерение АД проведено при каждом визите беременной пациентки.
Критерии исключения: АГ, диагностированная до беременности, отсутствие данных о течении беременности.
Статистическая обработка проводилась с использованием методов параметрического и непараметрического анализа. Набор, первичный анализ информации и построение диаграмм осуществлялись в электронных таблицах Microsoft Office Excel 2019. Статистический анализ проводился с использованием программы IBM SPSS Statistics v.23 (разработчик - IBM Corporation). Сравнение номинальных данных проводилось при помощи критерия хи-квадрат Пирсона и точного критерия Фишера, различия признавались значимыми при p<0,05. Совокупности количественных показателей, распределение которых отличалось от нормального, описывались при помощи значений медианы (Me) и нижнего и верхнего квартилей. Оценка относительного риска (ОР) проводилась с расчетом границ 95% доверительного интервала (95% ДИ), значимость взаимосвязи исхода и фактора считалась доказанной в случае нахождения ДИ за пределами границы отсутствия эффекта, принимаемой за 1. Для оценки силы связи между номинальными переменными использовался критерий φ (Фи), интерпретация результатов согласно рекомендациям Rea & Parker. Значения критериев φ и V Крамера <0,1 оценивалось как «несущественная» сила взаимосвязи, 0,1 – <0,2 – «слабая», 0,2 – <0,4 – «средняя», 0,4 – <0,6 – «относительно сильная», 0,6 – <0,8 – «сильная» и 0,8 – 1,0 – «очень сильная».
Результаты исследования и их обсуждение
Осложнения со стороны матери
I группу составляли 36 (75%) пациенток, медиана возраста 31 год (24; 35), индекс массы тела (ИМТ) на первом визите к врачу составил 23 кг/м2 (20; 24), из них курили во время беременности 72,2% (n=26), соматический анамнез женщин был отягощен бронхиальной астмой в 11,1% (n=4), синдромом слабости синусового узла - 5,6% (n=2), варикозной болезнью вен нижних конечностей - 5,6% (n=2), избыточной массой тела – 16,7% (n=6), хроническим вирусным гепатитом С - 11,1% (n=4), ВИЧ-инфекцией - 11,1% (n=4).
II группу составили 12 (25%) пациенток, медиана возраста 25 лет (23; 28), ИМТ на первом визите к врачу составил 27,74 кг/м2 (24,9; 33,36), из них курили во время беременности 16,7% (n=2), соматический анамнез женщин был отягощен гипотиреозом в 16,7% (n=2) случаев, избыточной массой тела – 33,3% (n=4), ожирением I степени – 33,3% (n=2).
Выявлена относительно сильная взаимосвязь между избыточной массой тела и ожирением и развитием ГАГ (φ = 0,477, р = 0,02).
Частота развития осложнений во время беременности у пациенток I и II групп представлена на рисунке 1.
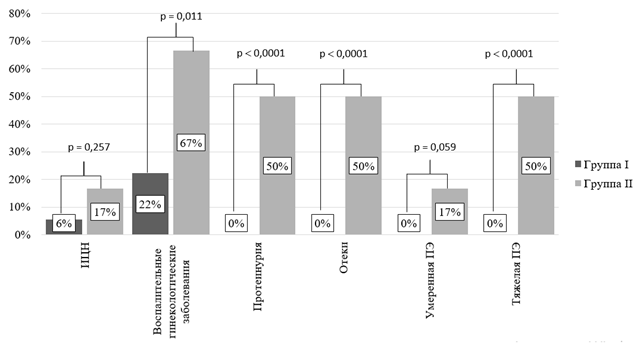
Рис. 1. Частота развития осложнений во время беременности у пациенток I и II групп
В I группе ИЦН наблюдалась в 5,6% (n=2), а во II группе в 16,7% (n=2), таким образом, во II группе ИЦН наблюдалась в 3 раза чаще, чем в I группе (95% ДИ 0,47-19,04), р > 0,05.
Во II группе воспалительные гинекологические заболевания наблюдались в 66,7% (n=8), то есть в 3 раза чаще, чем в I группе - 22,2% (n=8) (ДИ: 1,45–6,23), p < 0,05.
Во II группе гипотиреоз наблюдался в 16,7% (n=2), то есть в 3 раза чаще, чем в I группе - 5,6% (n=2) (95% ДИ 0,47-19,04), p > 0.05.
Во II группе протеинурия, отеки беременных и тяжелая преэклампсия выявлены в 50% (n=6), умеренная ПЭ в 16,7% (n=2), в то время как в I группе эти состояния не наблюдались. Выявлена сильная взаимосвязь ГАГ с протеинурией, отеками беременных и тяжелой ПЭ (φ = 0,655, р < 0,0001).
Осложнения со стороны плода
По результатам первой группы, в которую вошли 36 женщин в возрасте 31 год (24;35), во время беременности не наблюдалось повышения АД. Из них курят 72,2% (n=26), употребляют алкоголь и наркотики 0% (n=0).
Наблюдались следующие осложнения во время беременности со стороны плода: аномалии развития 5,6% (n=2), внутриутробное инфицирование 5,6% (n=2), гипоксия плода 5,6% (n=2), гипотрофия (отставание в развитии) 5,6% (n=2). Патология плаценты: предлежание плаценты 11,1% (n=4), низкое расположение плаценты 5,6% (n=2). Патологии пуповины в данной группе не наблюдалось. Патология оболочек: маловодие 11,1% (n=4), многоводие 11,1% (n=4), преждевременный разрыв 11,1% (n=4), подтекание вод 5,6% (n=2). Течение родов: срочные роды 77,8% (n=28), стремительные 5,6% (n=2), затяжные 5,6% (n=2), преждевременные 22,2% (n=8), оперативные 38,9% (n=14), дискоординация родовой деятельности 22,2% (n=8), узкий таз 5,6% (n=2), разрыв промежности 22,2% (n=12). Роды завершились рождением доношенного ребенка в 77,8% (n=28).
Частота развития осложнений, влияющих на течение и исход беременности у пациенток I и II группы, представлена на рисунках 2-5.
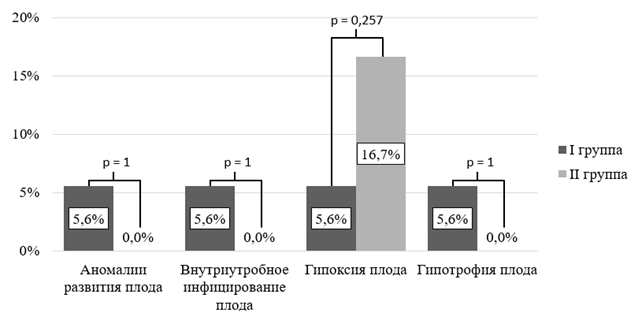
Рис. 2. Развитие осложнений беременности со стороны плода у пациенток I и II групп
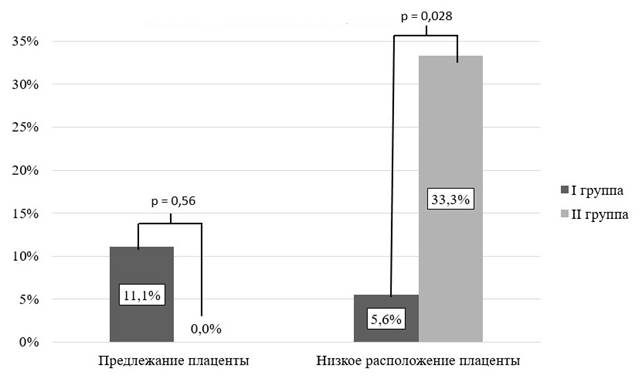
Рис. 3. Развитие патологии плаценты у пациенток I и II групп
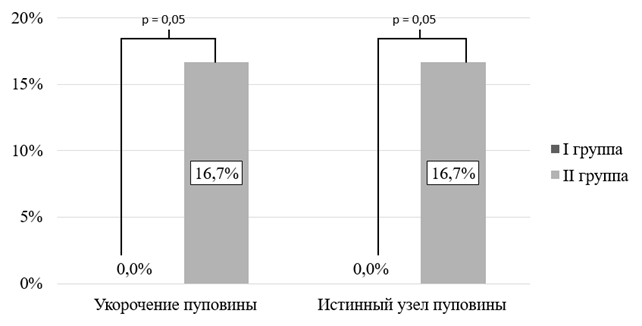
Рис. 4. Развитие патологии пуповины у пациенток I и II групп
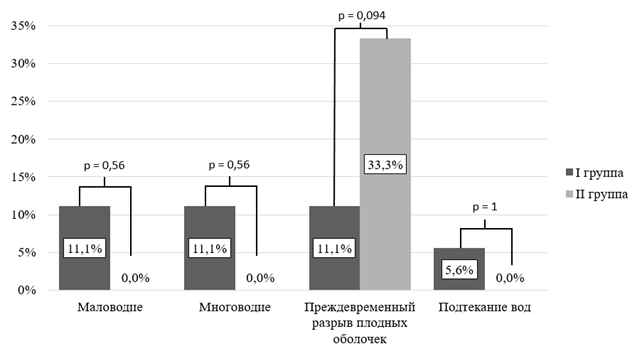
Рис. 5. Развитие патологии плодных оболочек у пациенток I и II групп
В группе I низкое расположение плаценты наблюдалась в 5,6% (n= 2). Во II группе 16,7% (n= 2), таким образом, ОР=6,95% ДИ: 1,25-28,74.
В группе I гипоксия плода в 5,6% (n= 2). Во II группе 33,3% (n= 4). Таким образом, ОР =3, 95% ДИ: 0,47–19,04.
В группе I преждевременный разрыв плодного пузыря наблюдался в 11,1% (n= 4). Во II группе 33,3% (n= 4). Таким образом, ОР =3, 95% ДИ: 0,47–19,04.
В группе I преждевременные роды наблюдались в 22,2% (n= 8). Во II группе 33,3% (n= 4). Таким образом, ОР = 1,5 95% ДИ 0,55-4,11.
В группе I оперативные роды наблюдались в 38,9% (n= 14). Во II группе 50,0% (n= 6) Таким образом, ОР= 1,29, 95% ДИ 0,64-2,59.
В группе I роды завершились рождением доношенного ребенка в 77,8% (n= 28). Во II группе в 66,7% (n= 8). Таким образом, ОР =0,6 95% ДИ: 0,152–2,36.
В проведенном исследовании было установлено, что у 25% беременных была диагностирована ГАГ с имеющимися сопутствующими осложнениями в 100% случаев.
По данным литературных источников, АГ является одной из форм эндотелиальной дисфункции в период гестации и встречается у 8–29% беременных. Рост пациенток с АГ связан с увеличением возраста первородящих (35 лет и старше), на этом фоне у них часто встречаются нарушения углеводного обмена, ожирение, сахарный диабет. Это привело к тому, что за последние десятилетия распространенность АГ увеличилась в несколько раз [4; 5].
С клинической точки зрения развитие ГАГ в значительной степени влияло на появление у беременных протеинурии, отеков, тяжелой ПЭ, на низкое расположение плаценты, укорочение пуповины, преждевременный разрыв плодного пузыря и образование истинного узла пуповины [1]. В меньшей степени - на развитие умеренной ПЭ, воспалительных заболеваний женских половых органов и гипотиреоза.
АГ имела гестационный характер, т.к. была впервые диагностирована после 20-й недели беременности. Из данных литературы известно, что беременность приводит к изменениям в работе сердечно-сосудистой системы, это жизненно необходимо для формирования здорового плода. Повышение АД и другие неблагоприятные факторы способствуют срыву механизмов саморегуляции, это в свою очередь приводит к серьезным изменениям гемодинамики, в дальнейшем развивается системный эндотелиоз - патогенетическая основа многих перинатальных и акушерских осложнений [3].
В работе Сизовой О.В. выявлены значимые предикторы АГ у беременных. К ним относятся наличие абортов в анамнезе (ОР=1,5), возраст беременной ≥40 лет (ОР=3,1), наличие ПЭ и синдрома задержки роста плода в предыдущую беременность (ОР=3,2 и 4,1), а также наличие ожирения до беременности (OР=3,5) [6]. Известно, что прерывание беременности может приводить к повреждению эндометрия, а также к гормональным перестройкам в организме женщины, что и формирует приверженность к повышению АД. У пациенток с ожирением, а также в возрасте ≥ 40 лет резко возрастает процент соматической патологии, в том числе сердечно-сосудистых заболеваний [7]. Наличие ПЭ повышает не только риск преждевременных родов, но и формирует тенденцию к развитию АГ.
Выводы
1.У 50% пациенток с ГАГ развивались осложнения: отеки и протеинурия беременных, тяжелая ПЭ.
2.В 66,7% случаев у беременных с ГАГ имели место воспалительные гинекологические заболевания, возникали риски невынашивания беременности (ИЦН).
3.ГАГ сопряжена с риском развития невынашивания беременности, отслойки нормально расположенной плаценты и хронической плацентарной недостаточности.
4.У женщин с ГАГ выявляются гипоксия плода, патологии оболочек плода и случаи недоношенности.
5.Повышение АД при беременности может запускать целый ряд патологических состояний с неблагоприятным клиническим прогнозом, отсюда вытекает рекомендация контроля уровня АД при беременности, а в случае регистрации АГ – направление к узким специалистам для назначения коррекции. Своевременное выявление АГ и начало терапии необходимо для предотвращения гестационных осложнений.



