В 1884 году заболевание эластическая псевдоксантома впервые было описано Феликсом Бальцером, который дал ему название «эластическая ксантома». Позже, в 1896 г., Фердинанд-Жан Дарье, изучая гистологические препараты кожных покровов у пациентов с данным заболеванием, ввел новый термин – «эластическая псевдоксантома». В 1929 году впервые было выявлено сочетание эластической псевдоксантомы с ангиоидными полосами на сетчатке шведским офтальмологом Е. Гренбладом и норвежским дерматологом Д. Страндбергом, впоследствии данное состояние приобрело название «синдром Гренблада-Страндберга» [1]. Частота встречаемости эластической псевдоксантомы варьирует от 1:25000 до 1:100000 человек [2]. У женщин встречается в два раза чаще, чем у лиц мужского пола. В детском возрасте дебют заболевания возникает на втором десятилетии жизни [2; 3]. Сегодня в мире около двухсот тысяч человек страдают данной патологией [3].
Ген abcc6, ответственный за развитие эластической псевдоксантомы, кодируется белком abcc6, который в свою очередь является специальным транспортером АТФ, экспрессируется в паренхиматозных органах в печени и почках, а также в небольшом количестве в периферических тканях. Белок abcc6 поддерживает баланс сывороточного пирофосфата, являющегося фактором торможения эктопической кальцификации в соединительной ткани [2-4]. По данным ряда авторов, заболевание чаще всего наследуется по аутосомно-рецессивному типу [3; 5].
Одним из первых клинических признаков данного заболевания являются кожные проявления. Но у части больных они могут отсутствовать. Кожные проявления данного заболевания представляют собой множество сгруппированных мелких округлых желтоватых или телесных папул, которые образуют сетчатую структуру и по мере прогрессирования заболевания сливаются в более крупные бляшки [6]. Локализующиеся близко друг к другу бляшки имеют вид сетки. Наиболее часто данные образования локализуются на коже шеи или в местах естественных складок, иногда встречаются и на других участках тела. Кожа в местах поражения приобретает бледный желтый цвет, утолщается и становится дряблой, при надавливании собирается в складки. Нередко бляшки могут появляться на слизистых оболочках языка и ротовой полости [7].
На гистологическом уровне при световой микроскопии в структуре дермы кожи происходят потеря нормальной морфологии и дезорганизация эластических волокон дермы, их утолщение и фрагментация. Причиной поражения мембраны Бруха при ее гистохимической оценке также является отложение кальция в эластических слоях [8].
При эластической псевдоксантоме сердечно-сосудистые проявления данного заболевания крайне разнообразны. При поражении артериальных сосудов происходят дистрофические изменения эластических волокон сосудистой стенки, кальцификация ее интимы с последующей гипертрофией мышечного слоя сосуда. Эти изменения приводят к снижению периферического пульса, артериальной гипертензии, стенокардии, патологиям клапанного аппарата сердца [6].
Изменения на глазном дне при данной патологии встречаются в 80% случаев, часто они предшествуют кожным проявлениям. В первую очередь это появление ангиоидных полос на сетчатке, они выглядят как беспорядочные линейные полосы, распространяющиеся от диска зрительного нерва к периферии, это трещины в мембране Бруха. Их развитие происходит из-за прогрессирующей кальцификации волокон эластической мембраны (Бруха). В некоторых случаях, до появления ангиоидных полос, глазное дно может приобретать пеструю окраску, данный симптом носит название «апельсиновой кожуры» [9].
H. Vivaldi выделил 3 стадии изменений на глазном дне при эластической псевдоксантоме:
I стадия (латентная): характеризуется образованием ангиоидных полос серого или темно-бордового цвета, которые могут располагаться перипапиллярно, радиально к диску зрительного нерва, в макулярной зоне и иногда на периферии глазного дна.
II стадия: в этой стадии пациент предъявляет жалобы на снижение зрения, обусловленное образованием субретинальной неоваскулярной мембраны в макулярной области [10].
III стадия: происходит рубцевание субретинальной неоваскулярной мембраны с развитием абсолютной скотомы в поле зрения.
Цель исследования - предоставить клинические данные течения эластической псевдоксантомы.
Материалы и методы исследования
В Чебоксарский филиал межотраслевого научно-технического комплекса «Микрохирургия глаза» имени академика Святослава Николаевича Федорова обратилась пациентка Ж., 26 лет, с жалобами на постепенное снижение зрения на оба глаза с 15 лет. В анамнезе у пациентки – эластическая псевдоксантома. Пациентка обращала внимание на появление бляшек бледно-желтого цвета на боковых и передней поверхностях кожи шеи, локтевых сгибах и запястьях (рис. 1). Со стороны сердечно-сосудистой системы патологических изменений выявлено не было.
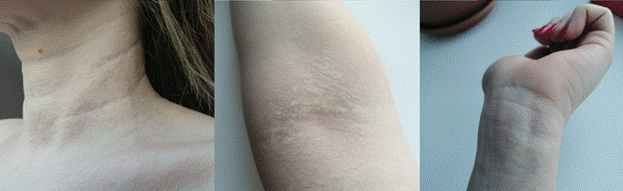
Рис. 1. Патологические проявления на коже: шеи, локтевых сгибов, запястья - представлены ксантоматозными узелками округлой формы желтоватого цвета диаметром 1-3 мм, с четкими границами, безболезненными
Из анамнеза известно, что первые изменения со стороны кожи в виде пятен и бляшек бледно-желтого цвета стали появляться с 15 лет. Эти изменения до настоящего времени прогрессировали. При обращении в Чебоксарский филиал МНТК «Микрохирургия глаза» предъявляла жалобы на снижение зрения на оба глаза. Диагноз «эластическая псевдоксантома» был выставлен в возрасте 17 лет на основании жалоб и генетического исследования.
В клинике было проведено комплексное обследование, включающее стандартные и специальные методы. Визометрия без коррекции и с максимальной коррекцией проводилась на фороптере Huvitz CDR-3100 (Корея) с использованием проектора знаков Topcon ACP-5 (Япония). Исследование базировалось на данных авторефрактометра Tomey RC-500 (Япония). Для оценки внутриглазного давления (ВГД) применяли контактный тонометр iCare-TA01i (Финляндия). Биомикроскопию проводили на щелевой лампе модели SL-980-5x (Италия). Передне-заднюю ось измеряли на ультразвуковом эхобиометре Humphrey Model 820 (США). Ультразвуковое исследование (УЗИ) глаза выполняли на приборе Tomey (Япония). Периметрию проводили на периметре Oculus Twinfield (Германия). Электрофизиологическое исследование (ЭФИ) проводимости зрительного нерва выполняли на приборе «ЭСОМ-комет» (Россия) с определением порога электрической чувствительности и лабильности зрительного нерва. Оптическую когерентную томографию (ОКТ) переднего и заднего отрезка в режиме ангио проводили на томографе Optovue RTVue-100 (Optovue США). Цветовое доплеровское картирование выполняли на ультразвуковом сканере LOGIQ e (GE Healthcare, США), микропериметрию – на аппарате Octopus (HAAG-STREIT, США).
Результаты исследования и их обсуждение
Некорригированная острота зрения правого и левого глаза была равна 0,1, с коррекцией (sph -2,0 дптр) 1,0. Длина передне-задней оси глаза составила: правый глаз (OD) 23,76 мм, левый глаз (OS) 23,50 мм. Центральная толщина роговицы на оба глаза была равна 567 мкм. ВГД – 18 мм рт. ст. на оба глаза. При офтальмоскопии сетчатки были выявлены мелкие пигментированные пятна по периферии глазного дна (кальцинаты хориоидеи) и ангиоидные полосы в виде неровных расходящихся линий, расположенных вокруг диска зрительного нерва и идущих от него радиально к средней периферии (рис. 2). Эти линии представляли собой трещины в коллагеновом и эластическом слоях мембраны Бруха. Отмечалась их частичная гиперпигментация.
Несмотря на обширность поражений, неоваскуляризация не была выявлена, и эти изменения не повлияли на остроту зрения. По данным ультразвукового В-сканирования выявлена незначительная деструкция стекловидного тела. Периметрия, цветовое доплеровское картирование сосудов глаза и электрофизиологическое исследование зрительного нерва оставались в пределах нормы. По данным ОКТ в перипапиллярной области выделялись линии разрыва мембраны Бруха. По данным микропериметрии изменений не выявлено.
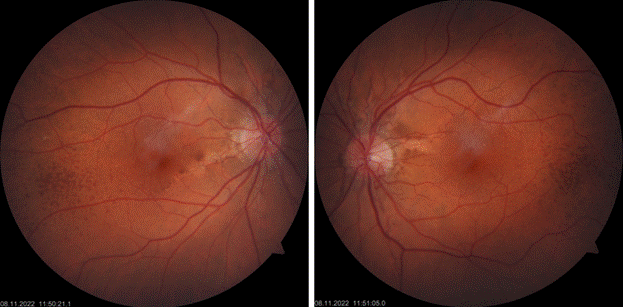
Рис. 2. Патологические изменения на сетчатке представлены: частично пигментированными, неровно расходящимися линиями, расположенными вокруг диска зрительного нерва и идущими от него концентрически радиально к средней периферии глазного дна (ангиоидные полосы); мелкими пигментированными пятнами по периферии (кальцинаты хориоидеи)
Пациентка была направлена на дополнительное обследование. Были проведены лабораторные методы обследования, такие как общий анализ крови, биохимический анализ крови, липидограмма, общий анализ мочи, анализ кала на скрытую кровь. Также были назначены функциональные методы обследования: ЭКГ, ЭхоКГ, СМАД, УЗДГ сосудов головы и шеи. Все результаты лабораторных исследований находились в пределах нормальных значений. По данным проведенных исследований отклонений от нормы выявлено не было.
Пациентке рекомендовали динамическое наблюдение с использованием ОКТ – ангиографии 1 раз в 6 месяцев.
Выставлен клинический диагноз: эластическая псевдоксантома, I стадия, дегенерация макулы и заднего полюса (ангиоидные полосы), миопия слабой степени на оба глаза.
Пациентам, страдающим эластической псевдоксантомой, в целях контроля за прогрессированием заболевания необходимо регулярно проходить лабораторные обследования. Повышение паратгормона в крови может косвенно говорить о прогрессировании заболевания.
Необходим контроль над концентрацией микроэлементов в крови для выявления нарушения кислотно-щелочного баланса. Особое внимание уделяют повышенному содержанию ЛПНП, так как данные показатели возрастают на ранних стадиях заболевания.
Клинически значимым является анализ мочи, в котором необходимо обратить внимание на контроль азотовыделительной функции почек и расчет скорости клубочковой фильтрации. Анализ кала на скрытую кровь рекомендован для исключения потери латентной крови. Пациенты должны быть поставлены на учет у таких специалистов, как дерматолог, кардиолог, офтальмолог и терапевт. Для исключения кальцификации сосудов органов пищеварения и дыхания пациентам обязательно регулярное проведение УЗИ брюшной полости и рентгенографии ГК. Методы ЭКГ, ЭхоКГ, СМАД, УЗДГ сосудов головы и шеи необходимы для ранней диагностики осложнений, таких как артериальная гипертензия, пролапс митрального клапана, инфаркта миокарда и др.
При наличии жалоб со стороны нервной системы рекомендовано проведение КТ, МРТ головного мозга, а также медико-генетическое консультирование всех членов семьи [11].
Беременным женщинам с эластической псевдоксантомой обязательно регулярное наблюдение. По данным ряда авторов, при эластической псевдоксантоме имеет место высокий риск невынашивания в I триместре беременности. Усугубление течения эластической псевдоксантомы может вызывать многоплодная беременность [12].
В первой стадии заболевания глаз рекомендовано соблюдать технику безопасности, избегая травмирования глаз на работе и при занятии спортом. Во второй стадии при появлении неоваскуляризации применять комбинированную терапию, включающую интравитреальное введение ингибиторов ангиогенеза [13]. В третьей стадии лечение бесперспективно [14].
У пациентов с изменениями на коже проводится хирургическое лечение для устранения косметических дефектов [2].
Важно ограничить прием пищи с повышенным содержанием жиров и кальция, полностью отказаться от курения, а также необходимо выполнение упражнений лечебной физкультуры в целях предупреждения осложнений со стороны сердца и сосудов [11].
Летальный исход при эластической псевдоксантоме коррелирует со степенью поражения артериальных сосудов [2].
Заключение
Изменения на глазном дне в ряде случаев предшествуют кожным и слизистым проявлениям, поражению сердечно-сосудистой системы и поэтому могут служить маркером эластической псевдоксантомы, что требует углубленного обследования пациентов с привлечением узких специалистов.



