Актуальность проблемы. Актуальным представляется вопрос изучения нарушения толерантности к глюкозе, что часто выявляется среди пациентов пожилого и старческого возраста. В исследованиях последних лет показано, что если у лиц старшего возраста частота встречаемости нарушения толерантности к глюкозе или сахарного диабета второго типа встречается в 10 раз чаще, чем у лиц среднего возраста, и достигает более 20 % случаев [1,3,8]. Стёртая клиническая картина нарушения толерантности к глюкозе и сахарного диабета приводит к тому, что такие патологические состояния диагностируются редко и достигают равного количества пациентов с диагностированными формами этих нарушений. Эти данные были получены путём проведения масштабного рандомизированного исследования в США под названием NHANES II [6-8]. Развитие сахарного диабета у лиц пожилого и старческого возраста часто осложнено гипогликемическими состояниями. По данным различных исследований, гипогликемические состояния при сахарном диабете второго типа у пациентов пожилого возраста встречаются в 20–30 % случаев, а в старческом возрасте в 50 % случаев [1,8,9]. Мало изученным остаётся вопрос патогенеза формирования гипогликемических эпизодов у лиц старших возрастных групп в зависимости от наличия старческой астении и существующего гериатрического статуса [4-6]. Актуальным представляется изучение этих вопросов.
Цель исследования. Разработать возраст-ориентированную тактику профилактики синдрома старческой астении у пациентов с гипогликемическими состояниями при сахарном диабете 2 типа.
Материал и методы
Нами была изучена распространенность старческой астении и клинических гериатрических синдромов, ассоциированных с гипогликемическими состояниями при сахарном диабете второго типа у лиц пожилого возраста. В проведённое исследование было включено 949 пациентов, среди них контрольную группу составляли лица пожилого возраста (в возрасте от 60 до 74 лет) с сахарным диабетом второго типа в объёме 574 человека без гипогликемических состояний в течении 1 года (из них 288 женщин и 286 мужчин, средний возраст 68,1±1,2 лет), основную группу составляли 375 пациентов пожилого возраста (из них 181 женщина и 194 мужчины, средний возраст 69,0±1,3 лет), у которых наблюдался 1 и более гипогликемических эпизодов в течение года. Гериатрический осмотр и диагностика старческой астении проводились в соответствии с методическим руководством «Специализированный гериатрический осмотр» (свидетельство о государственной регистрации № 2015620486) [4]. Проокислительные процессы определялись нами по показателю 8-ОН-DG(8-оксо-2'-дезоксигуанозин) и антиокислительные процессы – по показателям SODM (супероксиддисмутаза) и CTLS (каталаза). Для статистической обработки результатов исследования использован метод оценки значимости различий двух совокупностей путем применения критерия t-Стьюдента. Разность показателей является достоверной при t ³ 2, в этом случае р<0,05. Критерий t Стьюдента использован для выявления достоверных различий между количественными характеристиками исследуемых процессов.
Результаты и обсуждение
Распространенность синдрома старческой астении и гериатрических синдромов при сахарном диабете 2 типа
У пациентов с гипогликемическими состояниями на фоне сахарного диабета второго типа синдром старческой астении регистрировался достоверно чаще, чем у пациентов без гипогликемических эпизодов, p<0,05 (рис. 1).
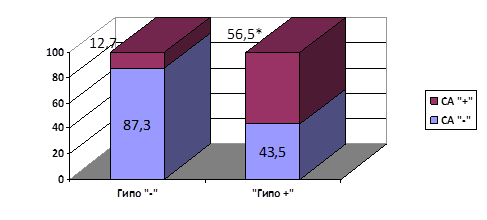
Рис. 1. Распространенность синдрома старческой астении у пожилых пациентов с сахарным диабетом второго типа (%)
* p<0,05 по сравнению с группой пациентов без гипокликемических эпизодов.
При изучении распространенности клинических гериатрических синдромов без гипогликемических состояний выявлены следующие особенности, представленные в табл.1.
Таблица 1
Распространенность основных гериатрических синдромов при сахарном диабете 2 типа в пожилом возрасте (абс.,%)
|
Гериатрический синдром |
Без гипогликемических эпизодов (n=574) |
С гликемическими эпизодами (n=375) |
|
% |
% |
|
|
Падения |
31,9 |
80,3* |
|
Нарушение зрения |
31,0 |
33,6 |
|
Головокружение |
29,6 |
37,3 |
|
Нарушения стула |
21,6 |
21,3 |
|
Нарушения слуха |
17,8 |
18,4 |
|
Саркопения |
10,1 |
56,5* |
|
Синдром мальнутриции |
9,1 |
21,9* |
|
Недержание мочи |
2,9 |
3,2 |
|
Когнитивный дефицит |
15,0 |
38,4* |
* p<0,05 по сравнению с группой пациентов без гипогликемических эпизодов.
Частота гериатрических синдромов при сахарном диабете второго типа с гипогликемическими эпизодами была следующей. Падения были наиболее распространенным синдромом и встретились в исследуемой когорте пациентов в 80,3 % случаев. Далее самыми распространёнными были нарушение зрения, нарушение слуха (табл. 1). У изучаемого контингента пациентов преобладают нарушения со стороны нервной системы, причем, они статистически значимо более выражены в группе с наличием гипогликемических состояний. Вероятно, корректируя гипогликемические состояния, возможно влиять на частоту выявляемых нарушений со стороны нервной системы у этой категории больных, что требует дальнейшего изучения.
Таким образом, в изученной когорте пациентов пожилого возраста, страдающих сахарным диабетом с гипогликемическими состояниями, такие гериатрические синдромы как падения, мальнутриция, саркопения и когнитивные расстройства были распространены достоверно чаще (p<0,05), чем у пациентов без гипогликемических эпизодов.
Возраст-ориентированная модель профилактики синдрома старческой астении пациентам пожилого возраста с гипогликемическими состояниями при сахарном диабете второго типа
Описанные данные позволили сформулировать основную концепцию модели совершенствования оказания помощи пациентам пожилого и старческого возраста с гипогликемическими состояниями. Она заключается в следующем. Действующая система помощи при гипогликемических состояниях направлена на их профилактику и коррекцию, но не направлена на коррекцию последствий в виде прогрессирования старческой астении. В связи с этим, при гипогликемических состояниях у людей старших возрастных групп сохраняется повышенный риск неблагоприятных исходов. Однако этот риск связан не с выбираемой по действующим критериям стратегией лечения. Клиническим выражением нейроиммуноэндокринного дисбаланса является прогрессирование таких гериатрических синдромов как саркопения, когнитивный дефицит и мальнутриция, что определяет и прогрессирование старческой астении. Кроме того, сам по себе синдром мальнутриции является дополнительным фактором развития гипогликемических состояний и может замыкать патологические круги при сочетании старческой астении и сахарного диабета второго типа.
В связи с этим перспективной нишей совершенствования помощи является дополнение стандартных стратегий ведения пациентов пожилого возраста следующими клинико-патофизиологически обоснованными позициями: 1) проведение специализированного гериатрического осмотра; 2) использование препаратов, которые будут способствовать нормализации показателей оксидативного статуса; 3) коррекция синдрома мальнутриции путем применения мер нутритивной поддержки; 4) вопрос коррекции цитокинового дисбаланса средствами фармакотерапии является спорным, так как средств подобного механизма действия, которые можно было бы применять в соответствии с показаниями у людей с сахарным диабетом второго типа и старческой астенией, на сегодняшний день нет, однако можно ожидать его опосредованной нормализации за счет остальных компонентов модифицированной стратегии.
В рамках нашего исследования пациенты прошли обследование в соответствии с официальным методическим руководством «Специализированный гериатрический осмотр» (свидетельство о государственной регистрации № 2015620486) перед началом исследования и через 6 месяцев. В отношении пациентов контрольной группы была выбрана стандартная стратегия терапии в соответствии с клиническими рекомендациями «Алгоритмы специализированной помощи больным сахарным диабетом» [2]. В отношении пациентов основной группы стандартная стратегия была дополнена периодическим проведением специализированного гериатрического осмотра в 3 месяца с коррекций гериатрического статуса в зависимости от результатов осмотра и назначением препарата Нутризон (Nutricia, Нидерланды) по 1 порции в день. Нутризон – это питательная смесь со сбалансированным составом и высоким содержанием белка, применяющаяся в качестве дополнительного или основного питания; энергетическая ценность 100 мл смеси Нутризон – 100 ккал, белков в ней содержится 4 г, жиров – 3,9 г, углеводов – 12,3 г. В состав Нутризона входят также натрий, калий, кальций, фосфор, магний, цинк, железо, медь, молибден, фтор, марганец, селен, хром, йод, витамины А, D3, К, Е, В1, В2, В5, В12, С, которые в совоупности обладают потенциальным протективным действием в отношении окислительного статуса. При применении препарата аллергических реакций у пациентов отмечено не было.
Выработанная стратегия в целом достигла поставленнях целей. Так, удалось достоверно (p<0,05) изменить показатели окислительного статуса в сторону ингибиции проокислительных процессов по показателю 8-ОН-DG и активации антиокислительных процессов по показателям SODM и CTLS (табл. 2).
Таблица 2
Динамика показателей окислительного статуса у людей пожилого возраста в процессе лечения
|
Маркер |
В начале исследования |
Через 6 мес. |
||
|
Контрольная группа (n=574) |
Основная группа (n=375) |
Контрольная группа (n=574) |
Основная группа (n=375) |
|
|
Проокислительные процессы |
||||
|
8-ОН-DG, пкмоль/л |
46,0+0,9 |
46,4+1,3 |
43,2+8,8 |
29,4+4,1*,** |
|
Антиокислительные процессы |
||||
|
SODM, пкмоль/л |
214,2+2,9 |
212,8+4,1 |
220,5+9,9 |
284,2+7,1*,** |
|
CTLS, пкмоль/л |
111,4+6,3 |
110,0+8,2 |
122,4+10,3 |
181,3+5,3*,** |
* p<0,05 по сравнению с показателем до начала лечения.
** p<0,05 по сравнению с показателем в контрольной группе пациентов.
Существенных изменений в цитокиновом статусе ожидаемо не произошло. Так, в начале исследования IL – 1 в контрольной группе составил 400,2+8,1 пг/мл, в основной – 404,4+10,1 пг/мл, IL – 2 в контрольной группе составил 182,4+5,3 мг/мл, в основной – 191,3+11,2 мг/мл, IL – 6 в контрольной группе составил 9,8+0,9 мг/мл, в основной – 9,5+1,0 пг/мл, однако эти данные статистически не достоверны. Через 6 месяцев наблюдения IL – 1 в контрольной группе составил 390,3+14,2 пг/мл, в основной – 382,4+10,3 пг/мл, IL – 2 в контрольной группе составил 174,3+13,2 мг/мл, в основной – 176,4+8,3 мг/мл, IL – 6 в контрольной группе составил 9,2+0,3 мг/мл, в основной – 9,1+2,8 пг/мл, однако эти данные статистически не достоверны. Такая же закономерность отмечалась при изучении провоспалительных процессов по уровню IL-4 и IL-10. Данные приведены в таблице 3. Тем не менее произошло снижение активности провоспалительных процессов по показателю TNF-α с 204,2+6,2 до 202,3+7,4 (p<0,05) (табл. 3).
Таблица 3
Динамика показателей цитокинового статуса у людей пожилого возраста в процессе лечения
|
Маркер |
В начале исследования |
Через 6 мес. |
||
|
Контрольная группа (n=574) |
Основная группа (n=375) |
Контрольная группа (n=574) |
Основная группа (n=375) |
|
|
Провоспалительные процессы |
||||
|
IL-1, пг/мл |
400,2+8,1 |
404,4+10,1 |
390,3+14,2 |
382,4+10,3 |
|
IL-2, мг/мл |
182,4+5,3 |
191,3+11,2 |
174,3+13,2 |
176,4+8,3 |
|
IL-6, мг/мл |
9,8+0,9 |
9,5+1,0 |
9,2+0,3 |
9,1+2,8 |
|
TNF-α, пг/мл |
261,4+9,1 |
258,4+7,2 |
204,2+6,2 |
202,3+7,4*,** |
|
Противовоспалительные процессы |
||||
|
IL-4, нг/мл |
8,7+1,6 |
8,2+0,9 |
8,5+1,7 |
8,6+1,4 |
|
IL-10, пг/мл |
4,1+0,5 |
4,3+0,4 |
4,7+0,5 |
4,4+0,3 |
* p<0,05 по сравнению с показателем до начала лечения.
** p<0,05 по сравнению с показателем в контрольной группе пациентов.
В результате применения возраст-ориентированной стратегии оказания помощи людям пожилого возраста с сахарным диабетом второго типа, сопровождающимся гипокгликемическим состоянием, произошло достоверное изменение структуры старческой астении через 6 месяцев за счет перехода из более тяжелых форм в преастению и увеличения ее доли в структуре с 21,8 % до 35,7 % (т.е. на 13,8 %) и соответственно уменьшению доли пациентов с умеренной астенией с 23,8 % до 11,9 % (т.е. на 12,9 %) (табл. 4).
Таблица 4
Старческая астения у пациентов пожилого и старческого возраста с гипогликемическими состояниями (доля пациентов с определенным состоянием здоровья, %)
|
Состояние пациентов по индексу старческой астении |
В начале исследования |
Через 6 мес. |
||
|
Контрольная группа (n=574) |
Основная группа (n=375) |
Контрольная группа (n=574) |
Основная группа (n=375) |
|
|
Хорошее здоровье |
10,7 |
10,6 |
11,0 |
12,2 |
|
Преастения |
20,9 |
21,8 |
20,5 |
35,7* |
|
Легкая астения |
32,6 |
30,6 |
29,9 |
26,2 |
|
Умеренная астения |
21,4 |
23,8 |
23,4 |
11,9* |
|
Выраженная астения |
14,4 |
13,2 |
15,2 |
14,0 |
|
Всего |
100 |
100 |
100 |
100 |
*p<0,05 по сравнению с контрольной группой.
Такое изменение распределения стало возможным благодаря обеспечению более стабильного гериатрического статуса по показателям мальнутриции, саркопении и когнитивных расстройств у пациентов, которых вели согласно модифицированной стратегии.
В отношении синдрома мальнутриции были получены следующие данные. Так, в динамике наблюдения при изначально одинаковой степени выраженности мальнутриции в группах пациентов, проведенных по возраст-ориентированной модели и по стандартной модели, через 6 месяцев были получены статистически значимые различия. При изначальной выраженности степени мальнутриции у пациентов, проведенных с использованием возраст-ориентированной модели в 23,8+0,4 балла и проведенной по стандартной модели в 22,9+1,1 балл, через 6 месяцев степень выраженности мальнутриции при реализации возраст-ориентированной стратегии снизилась до 12,4+0,2 баллов (p<0,05), а при стандартной модели достоверно не изменилась – 21,9+2,2 балла (p>0,05).
В отношении саркопении были получены следующие данные. В динамике наблюдения при изначально одинаковой степени выраженности саркопении в группах пациентов, проведенных по возраст-ориентированной модели и по стандартной модели, через 6 месяцев были получены достоверные различия. При изначальной выраженности степени саркопении у пациентов, проведенных с использованием возраст-ориентированной модели в 31,4+0,9 баллов и проведенной по стандартной модели в 32,2+3,3 балла, через 6 месяцев степень выраженности саркопении при реализации возраст-ориентированной стратегии снизилась до 22,4+0,8 баллов (p<0,05), а при стандартной модели достоверно не изменилась – 31,2+3,7 балла (p>0,05).
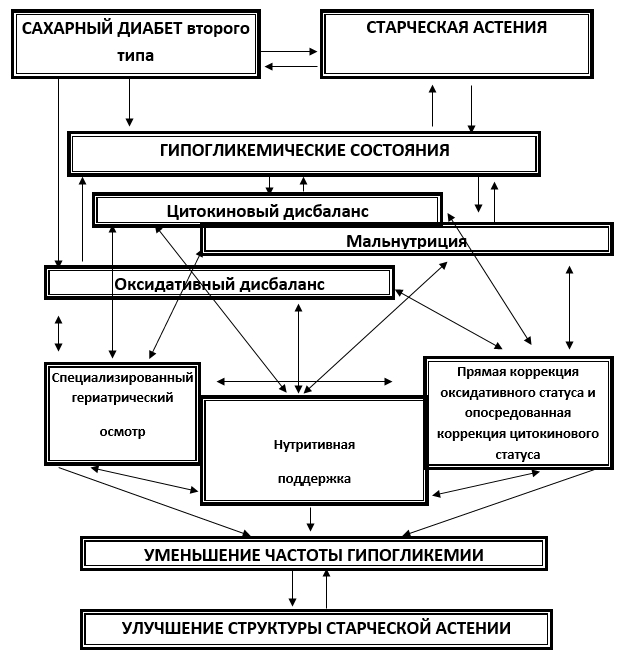
Рис. 2. Возраст-ориентиварованная модель профилактики возникновения и прогрессирования старческой астении у людей пожилого возраста при сахарном диабете второго типа с гипогликемическими состояниями
Что касается когнитивных расстройств, то при изначально одинаковой степени выраженности мальнутриции в группах пациентов, проведенных по возраст-ориентированной модели и по стандартной модели, через 6 месяцев были получены достоверные различия. При изначальной выраженности степени когнитивных расстройств у пациентов, проведенных с использованием возраст-ориентированной модели в 58,2+4,2 балла и проведенной по стандартной модели в 53,8+5,1 балла, через 6 месяцев степень выраженности когнитивных расстройств при реализации возраст-ориентированной стратегии снизилась до 34,2+2,9 баллов (p<0,05), а при стандартной модели достоверно не изменилась – 50,3+5,4 балла (p>0,05).
Также важным является снижение доли пациентов с гипогликемическими эпизодами. Так, в контрольной группе в течение полугода наблюдения гипогликемические эпизоды были зарегистрированы у 27 из 35 пациентов, т.е. в 77,1 % случаев, в основной – значительно реже – только у 11 из 41 пациента, т.е. у 26,8 % случаев.
Таким образом, разработанная клинико-патофизиологическая модель профилактики возникновения и прогрессирования старческой астении у людей пожилого возраста при сахарном диабете второго типа с гипогликемическими состояниями на основе коррекции оксидативного, цитокинового и нутритивного дисбаланса позволяет достоверно изменить структуру старческой астении через 6 месяцев путем увеличения доли пациентов с преастенией на 13,8 % за счет перехода из более тяжелых форм и, соответственно, уменьшения доли пациентов с умеренной астенией на 12,9 % (рис. 2).
Выводы
1. Старческая астения у пациентов сахарным диабетом второго типа, сопровождающимся гипогликемическими эпизодами, диагностируется достоверно чаще (в 56,5 % случаев) по сравнению с пациентами, у которых гипогликемические эпизоды отсутствуют (12,7 % случаев). При этом такие гериатрические синдромы как падения, мальнутриция, саркопения и когнитивные расстройства у них также распространены достоверно чаще (p<0,05), чем у пациентов без гипогликемических эпизодов.
2. Разработанная возраст-ориентированная модель профилактики возникновения и прогрессирования старческой астении у людей пожилого возраста при сахарном диабете второго типа с гипогликемическими состояниями на основе коррекции оксидативного, цитокинового и нутритивного дисбаланса позволяет достоверно изменить структуру старческой астении через 6 месяцев путем увеличения доли пациентов с преастенией на 13,8 % за счет перехода из более тяжелых форм и, соответственно, уменьшения доли пациентов с умеренной астенией на 12,9 %, а также снизить частоту гипогликемических эпизодов с 77,1 % до 26,8 %.
Библиографическая ссылка
Шарова А.А., Мурсалов А.У. ВОЗРАСТ-ОРИЕНТИРОВАННАЯ ТАКТИКА ПРОФИЛАКТИКИ СИНДРОМА СТАРЧЕСКОЙ АСТЕНИИ У ПАЦИЕНТОВ С ГИПОГЛИКЕМИЧЕСКИМИ СОСТОЯНИЯМИ ПРИ САХАРНОМ ДИАБЕТЕ ВТОРОГО ТИПА // Современные проблемы науки и образования. – 2017. – № 5. ;URL: https://science-education.ru/ru/article/view?id=26939 (дата обращения: 26.04.2024).



