Первое наиболее детализированное описание заболевания под названием «остеобластическая болезнь» представлено H. Bergstrand в 1930 г., тем не менее в литературе прочно закрепился термин «остеоидная остеома», предложенный в 1935 г. американским патоморфологом-остеологом H. Jaffe. Дискуссии, затрагивающие вопросы этиологии и патогенеза данной опухоли, сохранили свою актуальность и в настоящее время [1].
Остеоид-остеома – доброкачественная опухоль, состоящая из активных остеобластов без атипии (9191/0 по 4-му изданию WHO Classification of Tumours of Soft Tissue and Bone, 2013), встречающаяся в 4–11 % среди всех доброкачественных опухолей кости у молодых пациентов (до 80 % случаев в возрасте до 25 лет) и у мужчин диагностируется в 4 раза чаще [2-5].
Среди жалоб пациентов с остеоид-остеомой наиболее часто встречается болевой синдром. Причем боль вначале неинтенсивная постепенно нарастает и имеет две диагностически важных особенности: во-первых, боль усиливается в ночное время (Fowles, 1964); во-вторых, положительная так называемая «аспириновая проба», когда прием небольших доз аспирина значительно купирует болевой синдром (Freiberg с соавторами, 1959) [6]. В настоящее время этиология болевого синдрома связывается выработкой простагландинов и реакцией нервных окончаний надкостницы на растяжение [7]. Боль может быть локальной или иррадиировать в соседний сустав.
Картина синовита, сопровождающегося преходящим болевым синдромом, нередко расценивалась как транзиторный артрит, моноартрит неясной этиологии или ювенильный ревматоидный артрит. Длительно существующий в костях таза и нижних конечностей опухолевый процесс и сопровождающие его боли вынуждали ребенка щадить пораженную конечность при ходьбе, что клинически проявлялось хромотой различной степени выраженности и появлением гипотрофии мягких тканей (в результате вторичных нейротрофических нарушений) [1].
При локализации остеоид-остеомы в позвонках появляется ограничение движений и дефанс мышц на стороне противоположной пораженной с формированием вынужденной позы, могут иметь место невралгии и плексит [3, 6, 8].
Обычно размеры опухоли не превышают 1 см в диаметре. Классификация остеоид-остеом по расположению выделяет три вида: кортикальная (80 %); внутрисуставная или околосуставная (преимущественно шейка бедренной кости, кости кистей и стоп, позвоночник); поднадкостничная (преимущественно межвертельная область бедренной кости, кости кистей, стоп, особенно шейка таранной кости). Мультицентрическая или многоочаговая остеоид-остеома возникает крайне редко. Располагается преимущественно диафизарно/метафизарно в длинных трубчатых костях (65 %), фалангах (20 %) или позвоночнике (10 %) [2, 6].
Рентгенография пораженного сегмента – первичный метод инструментального обследования, применяемый на амбулаторном этапе при подозрении на любой костный опухолевый процесс и на остеоид-остеому в частности. При подозрении на остеоид-остеому выполняется рентгенография соответствующего сегмента конечности (сустава, участка тела) в двух стандартных проекциях, дополняемых по показаниям рентгенографией в специальной укладке, позволяющей вывести очаг поражения в краевое положение. При рентгенологическом исследовании при локализации в губчатом веществе остеоид-остеома проявляется очагом литической деструкции круглой или овальной формы размером 1–2 см. Структура очага просветления однородная, иногда в центре определяется интенсивное включение – «секвестроподобная» тень (по образному выражению С.А. Рейберга, картина становится похожа на «гнездо с яйцом») [9]. Вокруг очага деструкции располагается зона реактивного склероза (происходит реактивное формирование новой костной ткани). Окружающая склерозированная костная ткань не имеет опухолевой природы и является реакцией реактивного периостального/эндостального костеобразования [1, 2, 9]. При внутрисуставной локализации склероз может отсутствовать.
При ангиографии констатируется повышенная васкуляризация остеоид-остеомы за счет расширения приводящих и отводящих сосудов без нарушения обычной архитектоники сосудистого рисунка [9].
Вероятность диагностики остеоид-остеомы по плоскостным рентгенограммам достаточно высока при расположении патологического очага в диафизарном и метадиафизарном отделах длинных и коротких трубчатых костей. Однако первичная рентгенологическая диагностика остеоид-остеомы имеет низкую информативность у пациентов с локализацией опухоли в костях таза, в области ямки локтевого отростка плечевой кости, в таранной кости и у части детей с поражением проксимального метафиза бедренной кости [1, 9].
МСКТ обследование показано в случаях, когда клиническая картина остеоид-остеомы не подтверждена рентгенологически, а при недостаточной информативности МСКТ показано проведение сцинтиграфии. Диагностическая ценность МРТ при остеоид-остеоме рассматривается не всеми авторами [2, 10].
Дифференциальная диагностика остеоид-остеомы проводится с остеомиелитом, туберкулезом, остеогенной саркомой, абсцессом Броди, юкстакортикальной хондромой, остеомой, метафизарным фиброзным кортикальным дефектом, инфарктом кости [1-3, 6]. Определяющим в дифференциальной диагностике является морфологическое исследование.
Для остеоид-остеомы характерно медленное прогрессирование, гипотрофия мышц пораженного сегмента, болевой синдром постоянный и нарастающий со временем до интенсивного, признаки локальных изменений (гипертермия, гиперемия, усиление сосудистого рисунка и т.д.) неотчетливые или отсутствуют, не описано случаев озлокачествления, гипероостоз формируется уже в ранней стадии процесса, остетосклероз – ведущий рентгенологический симптом с начала заболевания, деструкция определяется не всегда [9].
Далее приводится описание клинического случая (собственный опыт) лечения пациентки с нетипичной локализацией остеоид-остеомы. Как это, к сожалению, бывает нередко, диагноз остеоид-остеомы не был установлен первично на амбулаторном этапе. В лечении пациентов с остеоид-остеомой у всех пациентов в объеме предоперационного обследования обязательным является МСКТ обследование (мультипланарные реконструкции в сагиттальной, аксиальной, фронтальной проекциях, 3D-реконструкции), интраоперационно выполняется ЭОП-маркировка очага поражения, а при «сложных» локализациях показано применение компьютерной навигации.
Клинический случай
Пациентка Х., 15 лет. Обратилась в клинику с жалобами на боли в левой стопе. Из анамнеза известно, что дебют болевого синдрома около года назад. Факт травмы отрицает, по месту жительства предположена травма на уроке физкультуры, рентгенологически патологии костей стопы не выявлено, дальнейшее лечение назначалось с диагнозом «ушиб стопы, остеохондропатия основания 5 плюсневой кости (?)». На фоне назначенного лечения: охранительный режим (включая период гипсовой иммобилизации лонгетой 4 нед.), подбор удобной обуви, физиопроцедуры на стопу (магнит, электрофорез с новокаином), прием нестероидных противовоспалительных (в сочетании с гастропротекторами). Со слов пациентки прием противовоспалительных препаратов незначительно снижал интенсивность болевого синдрома, в остальном лечение было неэффективно.
При осмотре в клинике пациентка жалуется на боли в левой стопе в покое и при физической нагрузке (по ВАШ 7–8). Ночные боли не зафиксированы. Боль точечной локализации по тыльной поверхности основания 5 плюсневой кости. В ортопедическом статусе: нормостеник. Ходит самостоятельно, хромает на левую ногу. Положение головы правильное. Верхние конечности без пороков развития, функция без дефицита, правша. Перекос надплечий и таза. Ось нижних конечностей правильная, функция крупных суставов без дефицита. При осмотре стоп в нагрузке имеется клинически незначимое снижение продольного свода стоп. Область основания 5 плюсневой кости контурируется симметрично на обеих стопах, кожные покровы не изменены, сосудистый рисунок не усилен, отек мягких тканей не выражен. Пальпация и перкуссия локально болезненны в зоне основания 5 плюсневой кости левой стопы. Периферических сосудистых и неврологических нарушений не выявлено.
Наследственность не отягощена. Вирусный гепатит, туберкулез, сахарный диабет, венерические заболевания отрицает. На учете по поводу костной патологии не состоит. Простудные заболевания 1–2 раза в год. Календарь профилактических прививок соблюден, патологических реакций не отмечено. Аппендэктомия 3 года назад без осложнений.
Выполнено инструментальное дообследование.
При УЗИ мягких тканей латеральной поверхности левой стопы: контуры смежных отделов кубовидной и 5 плюсневой костей несколько неровные, четкие, патологического выпота убедительно не определяется, в режиме ЦДК (цветное допплеровское картирование) васкуляризация не усилена. Сухожилия малоберцовых мышц слева без видимых структурных изменений.
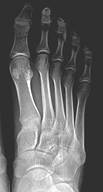
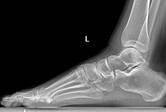
Рентгенография обеих стоп в нагрузке: угол продольного свода стоп D=136°; S=137°; высота продольного свода стоп D=S=30 мм; угол, образованный осями 1-ой и 2-ой плюсневых костей D=8°; S=5°; угол отклонения 1-го пальца стоп кнаружи D=S=14°; угол отклонения 1-ой плюсневой кости кнутри D=S=19°. Достоверно патологических образований в зоне основания 5-й плюсневой кости левой стопы по обзорным рентгенограммам не выявлено (проекционное наслоение смежных костей).
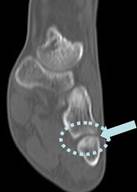
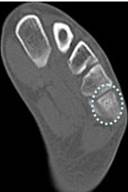
По данным МСКТ стопы: в субхондральном отделе основания 5 плюсневой кости мелкий участок разрежения (краевая деструкция или узурация) диаметром 2,5 мм, окруженный зоной равномерного остеосклероза шириной до 4–5 мм. Контуры сочленяющихся поверхностей 5-ой плюсневой кости и кубовидной кости неотчётливые. Локального скопления жидкости, уплотнения окружающих тканей достоверно не определяется. КТ картина может соответствовать остеоид-остеоме. Дифференциальный диагноз проводился с рассекающим остеохондритом основания 5 плюсневой кости.
Предоперационный диагноз: объемное образование (остеоид-остеома?) основания 5 плюсневой кости левой стопы; симптом метарзалгии, хроническое течение, неполная ремиссия.
Проведено плановое оперативное лечение в условиях сочетанной анестезии. Под кровоостанавливающим жгутом из продольного доступа выделено основание пятой плюсневой кости. При капсулотомии и ревизии плюсне-кубовидного сустава определялись интактные суставные поверхности. Выполнена ЭОП-маркировка образования в метафизе, его субхондральная резекция с зоной прилежащего склероза. Резецированный материал направлен для гистологического исследования. С учетом риска нестабильности основания проведен биодеградируемый остеосинтез винтом. Остеосинтез стабилен. Рана ушита послойно наглухо интрадермально нитью ПГА 3,0. Асептическая спиртовая повязка. Гипсовая иммобилизация.
Гистологическая картина: в микрофрагментах костной ткани определяются слабо обызвествленные балочки и бесформенные остеоидные глыбки, хаотично расположенные среди клеток пролиферирующего эндоста с остеобластами. Проводилась дифференциальная диагностика с остеобластомой.
В послеоперационном периоде пациентка уже в первые сутки отмечала изменение характера боли и снижение интенсивности болевого синдрома (ВАШ 3–4), который практически полностью купировался к моменту выписки (ВАШ 1).
Пациентка была выписана на 5 сут. после операции. Течение послеоперационного периода на амбулаторном этапе без осложнений: гипсовая иммобилизация до 3 нед. с момента операции, охранительный режим (ограничение нагрузки на оперированную стопу) до 3 мес. с момента операции; в приеме анальгетиков или противовоспалительных препаратов не нуждалась. На контрольном осмотре через 6 мес. после операции: болевой синдром купирован полностью, биомеханика походки не нарушена, местно зона хирургического вмешательства без изменений (рисунок).
|
|
|
|
|
|
(a) |
(b) |
(c) |
(d) |
Результаты лучевых методов диагностики пациентки Х.:
a, b – рентгенограммы перед операцией (не выявлена костная патология);
c, d – МСКТ перед операцией (дефект и зона склероза в основании 5 плюсневой кости)
Пациенты, оперированные в Новосибирском НИИТО по поводу доброкачественных опухолей и пограничных с опухолями процессов, наблюдаются совместно с остеоонкологом. Для максимального сохранения макроскопической картины целесообразна резекция патологического очага осциллирующей пилой и остеотомами с обязательной гистологической верификацией диагноза. Все пациенты наблюдаются специалистами в динамике, для иногородних пациентов активно используется система заочных консультаций с привлечением Интернет-ресурсов.
Заключение
На амбулаторном этапе при обследовании пациентов с подозрением на остеоид-остеому высокую диагностическую ценность может представлять наличие жалоб на «стойкий» болевой синдром, когда боли усиливаются в ночное время и купируются после приема малых доз аспирина («аспириновая проба»). Однако на ранних стадиях заболевания и при нетипичных локализациях остеоид-остеома может и не иметь «четкой» клинической картины, что нередко затрудняет диагностику и обусловливает неадекватное лечение.
Рентгенографическое исследование при некоторых локализациях остетоид-остеом может оказаться недостаточно информативным. У пациентов со стойким болевым синдромом показано расширение объема обследования (МСКТ, МРТ, сцинтиграфия).
Несмотря на развитие малоинвазивных методик, при точном определении патологического очага у пациентов с остетоид-остеомой, именно радикальная резекция позволяет достигнуть полного излечения.
Библиографическая ссылка
Губина Е.В., Рыжиков Д.В., Андреев А.В., Ревкович А.С., Сенченко Е.В. ОСТЕОИД-ОСТЕОМА КОСТЕЙ СТОПЫ У ПОДРОСТКА (КЛИНИЧЕСКИЙ СЛУЧАЙ) // Современные проблемы науки и образования. – 2017. – № 5. ;URL: https://science-education.ru/ru/article/view?id=27115 (дата обращения: 26.04.2024).