При формировании поперечного плоскостопия определяется четкий патогенез – механизм развития деформаций переднего отдела стопы. В настоящее время понятие поперечно-распластанной деформации включает в себя определенную последовательность патологических биомеханических процессов: увеличивается расстояние между головками первой (М1) и второй (М2) плюсневых костей и, как следствие, происходит увеличение угла между сочленением оснований М1 и М2, а при выраженной дисплазии соединительной ткани происходит расхождение между медиальной клиновидной (Cm) и промежуточной (Ci) клиновидными костями. Тем самым запускается процесс возникновения симптомокомплекса hallux valgus, т.е. наступает наружный подвывих основной фаланги первого пальца из-за анатомической особенности прикрепления мышц, приводящих первый палец стопы.
При прогрессировании процесса удерживаемые данными мышцами латеральная и медиальная сесамовидные кости остаются на своем месте. В процессе скольжения по плюсне-сесамовидным суставам происходит пронация М1 и формируется подвывих в этом сочленении. В результате разнонаправленного движения между головкой М1 комплекса, удерживаемого сухожилиями m. adductor hallucis (основание проксимальной фаланги первого пальца и сесамовидные кости), происходит дегенеративное удлинение внутренней боковой связки первого пястно-фалангового сустава и подвывих сесамовидных костей.
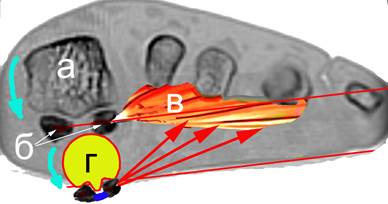
Рис. 1. Механизм пронации/ротации М1. Срез стопы (МРТ) на уровне головок плюсневых костей: а – головка М1, б – сесамовидные кости, в - m. adductor hallucis,
Г – схема пронации на примере зубчатого колеса
При этом головка М1 скользит по сесамовидным костям и, учитывая то, что на подошвенной поверхности головки М1 имеется гребень, разделяющий сесамовидные кости, разворачивается как на зубчатом колесе внутрь, т.е. пронируется (рисунок 1), а латеральная сесамовидная кость на прямой рентгенограмме визуализируется между М1 и М2 [1-3]. В результате этого разворота нарушается биомеханика опоры стопы, а именно: если в нормальных условиях опора на передний отдел стопы идет на область головки первой и пятой плюсневых костей, точнее, на две сесамовидные кости, находящиеся под головкой М1, то при распластывании переднего отдела - на одну сесамовидную кость при первых проявлениях и на внутреннюю поверхность головки при крайних степенях деформации [4; 5]. С клинической точки зрения при этом возникают боли при нагрузке и болезненность в области первого пальца стопы при пальпации. Нарушается опора – нагрузка перераспределяется на наружный отдел стопы. Чтобы избежать неприятных в начале движения или болезненных ощущений при длительной ходьбе, человек производит нагрузку на наружный отдел стопы; стопа при этом пронируется, компенсаторно усиливается гиперкератоз на подошвенной поверхности внутренней и наружной поверхности стопы.
Согласно литературным данным, публикуемым большинством авторов, в настоящее время существует не менее 400 способов коррекции поперечно-распластанной деформации переднего отдела стопы (по МКБ-10 М20.1). Исправление деформации начали лечить более 100 лет назад, но только в последние годы, накопив опыт предыдущих лет, проанализировав результаты лечения, абсолютное большинство хирургов-ортопедов при планировании оперативного лечения отмечают необходимость восстановления нормальных взаимоотношений в первом плюсне-сесамовидном сочленении (M1SS) [6; 7]. Создание нормальной анатомии во время операции часто бывает сложным процессом, особенно в сочленении M1SS, несмотря даже на то, что применяются интраоперационные угломеры [8], но и при этом данные динамического наблюдения в ближайшем послеоперационном периоде (в течение года) указывают на то, что угловые параметры, несмотря на различные способы лечения, изменяются в худшую сторону [9].
И все же разработанные и описанные в периодических изданиях последних 5 лет современные способы лечения поперечного плоскостопия не акцентируют внимания на сочленении M1SS [10-12], кроме публикации коллектива авторов [13; 14]. Однако авторы не оценивают степень ротации/пронации М1 и в выводах не обращают внимание на сочленение М1SS, хотя «вправление» сесамовидных костей в свое анатомическое место позволяет значительно улучшить функциональный результат.
В.М. Машков с соавторами указывает, что им удалось получить хорошие результаты в 59,6% случаев по шкале оценки AOFAS, показывающей клинико-функциональный результат «без учета результатов рентгенологического исследования». Однако при изучении результатов с учетом рентгенологических признаков (оценка по И.А. Пахомову, где «особое внимание уделяется нарушению контакта подошвенной поверхности стопы с горизонтальной ровной поверхностью») у тех же пациентов число хороших результатов уменьшилось до 33,3%. «Это произошло за счет неудовлетворительной рентгенологической картины даже при хорошем функциональном результате, а также из-за отсутствия полного контакта первого пальца оперированной стопы с горизонтальной поверхностью при стоянии, которое редко беспокоит пациента косметически, но отрицательно сказывается на функции переката стопы при ходьбе» [15]. Таким образом, можно утверждать, что смещение сесамовидных костей резко снижает опорную функцию головки М1. Из вышесказанного возникает необходимость при планировании операции оценивать угол пронации/ротации М1, как показателя нарушения взаимоотношений в сесамовидно-перво-плюсневом сочленении.
Цель - провести исследование, при помощи которого можно определять ротацию М1 наиболее дешевым и максимально простым способом.
Материал и методы исследования
Изучение литературы на предмет определения угла ротации показало, что имеются два патента на изобретение. Первый способ диагностики ротации первой плюсневой кости методом компьютерной визуализации [Патент РФ на изобретение № 2328980 от 20.07.2008] при помощи спиральной компьютерной томографии (СКТ) на уровне плюсне-сесамовидного сочленения (рисунок 1). Достаточно точный способ, но имеет следующие недостатки: способ не дешевый, при тяжелых степенях деформации, когда в плюсне-сесамовидном сочленении развивается артроз, межсесамовидный гребень (от которого идет отсчет угла) не виден и, соответственно, возникает вероятность погрешности измерения, и, наконец, для точного определения степени ротации необходимы исследования с нагрузкой, т.е. пациент должен стоять, что при применении компьютерной томографии невозможно.
Второй способ описан в диссертации А.Б. Шугаловой [4] [Патент РФ на изобретение № 2121298 от 10.11.1998]: используется подставка под пятки на необходимую высоту и производится рентгенограмма в аксиальной проекции, выполненной в положении стоя. По полученной рентгенограмме производится расчет угла ротации. Существенным недостатком данного способа являются сложность и погрешность расчетов, а также необходимость применения дополнительных приспособлений и фактического присутствия лечащего врача при установке стопы в необходимое положение. Кроме этого, данный способ в совокупности приведенных недостатков требует значительных затрат времени лечащего врача на одного пациента (установки пятки, расчерчивание углов).
Изучив имеющиеся на данный момент времени способы, мы пришли к заключению, что оптимальный способ определения ротации для применения в клинической практике травматолога-ортопеда, занимающегося проблемой распластанности переднего отдела стопы, должен быть простым и позволяющим определять угол ротации по рентгенограмме в прямой проекции в зависимости от расположения латеральной сесамовидной кости (с нагрузкой и без нагрузки).
Для решения поставленной цели мы взяли за аксиому:
1. Ротация первой плюсневой кости и, соответственно, подвывих или вывих сесамовидных костей взаимосвязаны.
2. Ротация не может быть больше определенных углов (по нашим расчетам, не более 35-40 градусов) (рисунок 2), т.к. степень ротации ограничивается анатомической особенностью: наружная сесамовидная кость удерживается мышцами m. adductor hallucis и m. flexor hallucis brevis, которые располагаются на подошвенной поверхности стопы.
Мы изучили 30 стоп пациентов с различной степенью плоскостопия на СКТ. При этом на СКТ брали два снимка одной стопы: первый - срез на уровне сесамовидных костей, второй - топограмму или 3D-реконструкции стопы (в зависимости от данных, имеющихся на CD-диске).
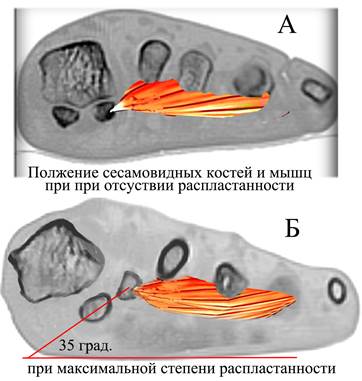
Рис. 2. Положение сесамовидных костей в норме (А) и при распластанности переднего отдела стопы (Б).
На рис. Б угол 35 град. – это сесамовидно-горизонтальный угол (СГУ)
Для понимания пространственной корреляции данных СКТ и снимка в прямой проекции мы ввели следующие углы:
на СКТ в аксиальной проекции - сесамовидно-горизонтальный угол (СГУ) стопы, образованный линией, проведенной через точки центра сесамовидных костей, и линией плоскости подошвы (рисунок 2Б);
на рентгенограмме в прямой проекции - сесамовидно–перво-плюсневой угол (M1SS), полученный в результате пересечения линий оси первой плюсневой кости и линии, проведенной от центра латеральной сесамовидной кости к середине основания первой плюсневой кости.
Методом сравнения СГУ и M1SS на серии СКТ и снимков в прямой проекции аналогичных стоп того же пациента в прямой проекции нами установлена зависимость показателей углов у пациентов с разными степенями поперечного плоскостопия (рисунок 3).
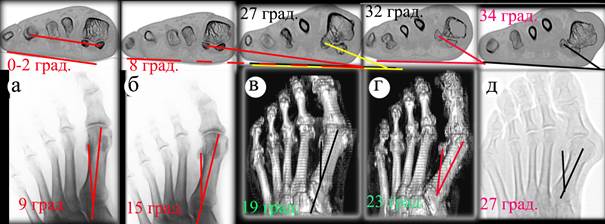
Рис. 3 а-д - стопы пациентов с различной степенью плоскостопия. Верхний ряд – СКТ на уровне сесамовидных костей (без нагрузки) и показаны углы СГУ. Нижний ряд - снимки в прямой проекции переднего отдела стоп (без нагрузки), на которых получены M1SS углы
На рисунке 3а у пациента, не имеющего поперечного плоскостопия или имеющего крайне незначительную степень ротации (т.к. на прямой рентгенограмме наружный край латеральной сесамовидной кости выступает за край плюсневой кости), СГУ стопы (на СКТ) не превышает 1-2 градусов: линия, проведенная через центры сесамовидных костей практически параллельна горизонтальной линии, угол M1SS равен при этом примерно 9 градусам. На рисунках 3 б-д с увеличением СГУ соответственно увеличивается и угол M1SS. На основании полученных данных, мы обнаружили прецизионную корреляцию между углом ротации сесамовидных костей на СКТ и углом вывихивания латеральной сесамовидной кости (в первый межпальцевой промежуток), полученным по прямой рентгенограмме. В каждом замере угол M1SS, определенный на прямой проекции рентгенограммы, меньше СГУ приблизительно на 8 градусов.
Результаты исследования и их обсуждение
На рисунке 4 представлен клинический пример определения пронации при планировании операции и через 5 мес. после реконструкции. Анамнез заболевания: деформация постепенно нарастала с 35-40-летнего возраста, к 50 годам отмечались почти постоянные боли при нагрузке в положении опоры на стопы. Ношение стандартной обуви стало затруднительным после 50 лет. При планировании операции, учитывая возраст пациентки, решено было выполнить операцию сначала на одной стопе, где болевой синдром (по визуально-аналоговой шкале (ВАШ) 7,0 см) был более выраженный.
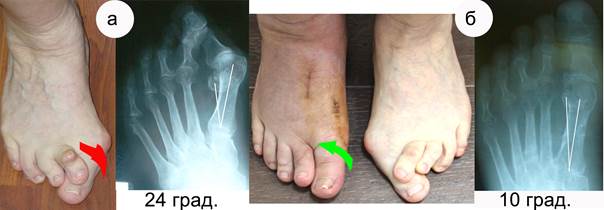
Рис. 4. Пациентка Р., 65 лет: а) фото и рентгенограмма до операции на правой стопе, где истинная ротация равна 16 град.; б) фото оперированной правой стопы в сравнении с левой, не оперированной, и рентгенограмма до операции на правой стопе. После операции реконструкции переднего отдела стопы с использованием элемента деротации М1 истинный угол ротации равен 2 град.
В результате получена коррекция ротации на 14 град.
После операции полная нагрузка на стопу через 2,5 мес. Необходимо обратить внимание на фото стопы пациентки до и после операции с акцентом взора на первый палец. На фото а стрелка на первом пальце (ориентир по ногтю, деформированному ввиду давления на него обувью с образованием гребня на границе внутренней и наружной трети) указывает, что у пациентки произошла пронация пальца, т.е. разворот, а после операции, на фото б, палец и ноготь встали в правильное физиолого-анатомическое положение.
При сравнительном осмотре до операции оценка по ВАШ 6,2 см, после операции стопа при опоре в области сочленения М1SS практически не беспокоит (по ВАШ при глубокой пальпации 1,2 см), пациентка отмечает, что появляются неприятные ощущения в области головки М1 при длительном стоянии. Результат по шкале AOFAS после операции 72 балла.
Выводы
1. Угол пронации/ротации R (rotatio - вращение) первой плюсневой стопы по рентгенограмме стопы (с нагрузкой или без нагрузки) в прямой проекции определяется по формуле: R = угол M1SS - const, где сonst = 8 град.
2. Для достоверности определения эффекта от операции «реконструкции переднего отдела стопы» необходимо измерять угол ротации/пронации до и после операции и в динамике.
Библиографическая ссылка
Федоров В.Г., Злобин А.В. ЦЕЛЕСООБРАЗНОСТЬ ВОССТАНОВЛЕНИЯ ФИЗИОЛОГИЧЕСКОГО ВЗАИМООТНОШЕНИЯ В ПЕРВОМ ПЛЮСНЕ-СЕСАМОВИДНОМ СУСТАВЕ ПРИ ПОПЕРЕЧНОМ ПЛОСКОСТОПИИ // Современные проблемы науки и образования. 2019. № 3. ;URL: https://science-education.ru/ru/article/view?id=28901 (дата обращения: 28.04.2026).



