На 2017 год в России 76,5% всех фтизиохирургических операций выполнялось по поводу туберкулем легких [1], из них 61,3% – атипичные резекции с применением сшивающих аппаратов [2]. При очевидных преимуществах аппаратные резекции имеют недостаток – необратимое изменение изначальной гистоархитектоники органа [3, 4, 5].
Альтернатива – прецизионные вмешательства с применением диатермокоагуляции, аргон-плазменной коагуляции, ультразвука, лазера [6, 7]. Доказаны безопасность и эффективность прецизионных резекций легких с применением неодимового лазера с длиной волны 1318 нм (ЛР) [8, 9, 10]. Кроме этого, ЛР вследствие высокотемпературного воздействия на паренхиму в зоне резекции обеспечивает отсутствие признаков туберкулезных изменений [11, 12].
В то же время в отечественной хирургии накоплен значительный опыт применения лазерного скальпеля в хирургическом лечении туберкулеза легкого [13, 14], но в литературе, имеющейся в распоряжении авторов, сведения о прецизионных резекциях легких Nd:YAG-лазером с длиной волны 1318 нм при туберкулемах легких, особенностях отбора пациентов на такие вмешательства и клиническая эффективность их выполнения отсутствуют.
Цель исследования – разработка, обоснование и оценка эффективности прецизионных лазерных резекций легких при туберкулемах с применением Nd:YAG-лазера с длиной волны 1318 нм.
Материал и методы исследования. Исследование представляло собой открытое нерандомизированное исследование по типу «случай-контроль». В него включены 116 пациентов с туберкулемами легких, оперированных в легочно-хирургической клинике Уральского НИИ фтизиопульмонологии в период с июня 2013 г. по июнь 2019 г. Критерием включения пациентов в исследование являлось наличие мелких и средних туберкулем легких (1–4 см, по М.М. Авербаху, 1962), расположенных в плащевой зоне легкого, при минимальной степени выраженности перифокальной инфильтрации и очагов обсеменения по данным мультиспиральной компьютерной томографии (МСКТ). Критерии исключения: наличие противопоказаний к оперативному лечению, перенесенные ранее резекции на стороне предполагаемой операции, необходимость анатомической резекции или лобэктомии. Больных обследовали в соответствии со стандартной диагностической программой, которая состояла из методов лабораторного и инструментального исследований в соответствии с действующими клиническими рекомендациями.
Первая (основная, проспективная) группа состояла из 58 пациентов, которым были выполнены лазерные резекции (ЛР). В основной группе пациентов из 58 больных у 28 (48,2%) были удалены множественные туберкулемы: по 2 туберкулемы были резецированы у 18 (31%), по 3 – у 7 (12%), по 4 – у 3 (5,2%) пациентов.
Вторая (контрольная) группа состояла также из 58 пациентов, которым были выполнены атипичные резекции с применением сшивающих аппаратов Covidien DST Series, с размером кассеты 60 мм (АР). Контрольная группа набиралась ретроспективно согласно критериям включения, приведенным выше. В контрольной группе у 10 больных (17,2%) также удалялись множественные туберкулемы (по 2 у каждого).
Основная и контрольная группы были сопоставимы по полу, антропометрическим данным, возрасту, по основным гематологическим показателям, по продолжительности наблюдения пациента с диагнозом «туберкулез», размеру туберкулем, сопутствующей патологии, сторонам оперативного вмешательства.
Методика оперативного вмешательства заключалась в следующем. Хирургический доступ – боковая торакотомия. При наличии спаек в плевральной полости выполняли пневмолиз. В ходе визуальной и пальпаторной ревизии процесса оценивали соответствие его характеристик критериям включения. При несоответствии выполняли АР по общепринятой методике [11], при соответствии – ЛР. Окружающую паренхиму легкого в зоне вмешательства обкладывали влажными марлевыми салфетками для защиты от повреждения лучом лазера. Далее выполняли ЛР (мощность 80 Вт) с отступом от видимого края туберкулемы на не более чем 0,5 см, в условиях визуального контроля с минимальной потерей интактной легочной ткани. Зону резекции периодически увлажняли 0,9%-ным раствором натрия хлорида или фурацилином. Образующийся дым эвакуировали с помощью дымоотсоса. Видимые остающиеся изменения по линии резекции вапоризировали рассеянным лучом лазера. После удаления образования дефект легочной ткани ушивали рассасывающейся лигатурой Викрил 3-0; Futberg, Minsk, Belarus. Легкое раздувалось под давлением 20 мбар. Производился контроль герметичности шва. Дренирование плевральной полости и ушивание раны были стандартными.
Расширения объема вмешательства или перехода на другой вид резекции не потребовалось ни разу, даже в случаях множественных туберкулем, которые имели место у 28 из 58 пациентов (48,2%).
Чтобы определить объем резектата легочной ткани, резецированную часть легкого с туберкулемой после удаления из раны принудительно погружали в мерный сосуд с водой объемом 600 мл и по объему вытесненной жидкости оценивали объем резектата.
Методом вытеснения жидкости определяли общий объем резектата. Далее математически, по данным МСКТ, рассчитывали объем туберкулемы. Затем производили расчет объемной доли туберкулемы в резектате.
Резецированный препарат направляли на патоморфологическое и гистологическое исследования, по результатам которых оценивались морфологическая активность туберкулезного процесса в резецированном образце и наличие признаков туберкулезного процесса по линии резекции.
Cравнительная оценка непосредственных результатов лечения дана по следующим критериям: интраоперационные (продолжительность операции, интраоперационные осложнения, объем интраоперационной кровопотери) и послеоперационные (продолжительность дренирования плевральной полости, рентгенологическая картина в динамике, осложнения в послеоперационном периоде, которые оценивались по классификации Clavien-Dindo et al., 2009).
Отдаленные результаты лечения в обеих группах оценивали на основании результатов контрольных осмотров пациентов, проведенных в ходе диспансерного наблюдения и отраженных в первичной медицинской документации, телефонного общения с ними, а также по сведениям, полученным от персонала диспансерной сети. Период наблюдения составил 3года.
Полученные клинические данные верифицированы в ходе проведенной в УНИИФ клинической апробации: «Метод органосохраняющей резекции, выполненной на основе применения NdYAG лазера с длиной волны 1318 нм у пациентов с ограниченными формами туберкулеза легких», протокол клинической апробации № 2018-18-2.
При статистической обработке полученные результаты были проверены на нормальность распределения показателей. При сравнении двух групп наблюдения (ЛР и АР) в случае нормального распределения количественных показателей использовали методы параметрической статистики (t-критерий Стьюдента). В случае негауссовского распределения данные представлены как медиана с указанием процентилей Q1 и Q3; для сопоставления групп пациентов использовали непараметрический критерий χ2 по Фишеру, критерий Манна–Уитни. Различия считались статистически значимыми при значении p<0,05.
Полученные статистические данные были обработаны в программе для статистического анализа BioStat, version 2009, AnalystSoftInc., Wallnut, CA, USA.
Результаты исследования и их обсуждение. Среднее значение объема резектата при ЛР оказалось статистически значимо меньше, чем при АР: 14±7,4 см3 и 30±9,7 см3 соответственно (p<0,05). В то же время сравнительный анализ объемной доли туберкулемы в резектате показал, что средний объем туберкулемы в резектате при ЛР составлял 72%, что значительно больше, чем 25% – при АР (p<0,05).
В основной группе пациентов было удалено 99 туберкулем, в контрольной группе – 68 туберкулем. При патоморфологическом исследовании операционного материала установлено, что по линии резекции удаленного участка легкого признаков туберкулезного процесса у пациентов основной группы обнаружено не было, что можно объяснить результатами высокотемпературного воздействия направленной энергии лазера по линии резекции. При исследовании линии резекции легкого у больных контрольной группы признаки туберкулезного процесса (неактивные фиброзно-казеозные очаги и эпителиоидноклеточные гранулемы) были обнаружены в 12 из 58 случаев (20,7%).
Длительность оперативного вмешательства составила: в основной группе 66,53±18,31 мин., в контрольной группе 61,49±29,96 мин., U=1364,5, p<0,05. Большая продолжительность лазерных резекций объясняется прецезионным характером вмешательства, а также необходимостью повторения оперативного приема при ЛР два и более раз у пациентов со множественными поражениями, в то время как в контрольной группе оперативный прием всегда выполнялся одномоментно путем наложения сшивающего аппарата. В то же время величина интраоперационной кровопотери у пациентов основной группы была статистически меньше по сравнению с контрольной группой: 58,53±38,15 мл и 90,23±84,21 мл соответственно, U=2725, p<0,05. Средняя продолжительность дренирования плевральной полости составила медиана 4 [3;6] суток в основной группе и 5 [4;8] – в контрольной (распределение признака не было нормальным, медиана [Q1:Q3]).
Статистически значимых различий по количеству и структуре послеоперационных осложнений не отмечено, χ2=0,678, p>0,05 (табл. 1).
Таблица 1
Структура осложнений по шкале Clavien-Dindo
|
Осложнения |
ЛР |
АР |
|||
|
Класс по Dindo |
Признак |
Абс. |
% |
Абс. |
% |
|
I |
остаточная плевральная полость |
– |
4 |
6,9 |
|
|
II |
полисегментарная пневмония |
2 |
3,4 |
– |
|
|
IIIA |
синдром неустойчивого аэростаза |
1 |
1,7 |
1 |
1,7 |
|
IIIA |
плевральный выпот |
– |
1 |
1,7 |
|
|
IIIA |
пневмоторакс |
1 |
1,7 |
– |
– |
|
IIIB |
свернувшийся гемоторакс и/или продолжающееся кровотечение |
2 |
3,4 |
3 |
5,2 |
|
Всего |
6 |
10,2 |
9 |
15,5 |
|
Отдаленные результаты лечения туберкулеза прослежены у всех 58 пациентов основной группы и у 40 пациентов контрольной группы. Подавляющее большинство пациентов обеих групп (55 (95%) в основной группе и 35 (87,5%) в контрольной группе) в различные сроки были сняты с диспансерного учета как достигнувшие полного клинико-рентгенологического выздоровления, p>0,05. В обеих группах зарегистрировано по одному случаю смерти от нетуберкулезных причин, p>0,05. Во всех случаях причиной стала декомпенсация сопутствующей патологии. Реактивация (обострение) туберкулезного процесса в отдаленном послеоперационном периоде после лазерных резекций наблюдалась статистически значимо реже: в 2 случаях (3%) в основной группе и в 4 случаях (10%) в контрольной группе, p<0,05; однако эти различия могут быть обусловлены также некоторым искажением статистики в результате отрыва от наблюдения 31% пациентов контрольной группы. Причиной реактивации туберкулеза во всех случаях явились либо отказ пациентов от дальнейшего лечения, либо проведение терапии без учета данных об устойчивости МБТ (табл. 2). Так, в основной группе от дальнейшего лечения отказались 2 (3%) пациента сразу после выписки из хирургического стационара (они были убеждены, что операция излечила их от туберкулеза). В контрольной группе от дальнейшего лечения отказался сразу после выписки из хирургического стационара 1 (2,5%) пациент, на этапе завершения основного курса противотуберкулезной химиотерапии – 1 (2,5%) пациент, 2 (5%) пациента вследствие плохой переносимости показанных им препаратов получали редуцированный курс химиотерапии.
Таблица 2
Результаты лечения пациентов основной и контрольной групп
|
Исход |
Основная группа (n=58) |
Контрольная группа (n=40) |
||
|
Абс. |
Отн., % |
Абс. |
Отн., % |
|
|
Клиническое выздоровление |
55 |
95 |
35 |
87,5 |
|
Обострение |
2 |
3,0 |
4 |
10,0 |
|
Смерть от нетуберкулезных причин |
1 |
2,0 |
1 |
2,5 |
Заслуживает описания рентгенологическая картина легкого после ЛР. По данным МСКТ, на месте резецированной лазером туберкулемы определялся инфильтрат с участками просветления. Сроки возникновения указанных изменений варьировались: наибольшая выраженность этих изменений отмечалась через 2 недели после выполнения оперативного вмешательства, полная регрессия указанных изменений наступала через 3–6 месяцев после операции. В 12% случаев отмечены рентгенологические изменения по типу тонкостенных воздушных полостей (булл) (табл. 3).
Таблица 3
Анализ динамики рентгенологических изменений у пациентов основной группы
|
МСКТ-картина |
ИНФИЛЬТРАТ |
ОСТАТОЧНЫЕ ИЗМЕНЕНИЯ |
|||||||||||
|
|
|
|
|
|
|
|
|||||||
|
Сроки |
2 недели |
1 месяц |
3 месяца |
6 месяцев |
12 месяцев |
36 месяцев |
|||||||
|
|
Абс. |
% |
Абс. |
% |
Абс. |
% |
Абс. |
% |
Абс. |
% |
Абс. |
% |
|
|
I |
0 |
0 |
0 |
40 |
69 |
49 |
85 |
48 |
83 |
||||
|
II |
0 |
6 |
10 |
39 |
67 |
16 |
28 |
7 |
12 |
9 |
15 |
||
|
III |
58 |
100 |
52 |
90 |
19 |
23 |
2 |
3 |
2 |
3 |
0 |
||
Примечание. Размеры пострезекционных рентгенологических изменений по отношению к изначальному легочному поражению (туберкулемы): I – меньше; II – сопоставим; III – значительно превосходит.
Наблюдаемые после операции рентгенологические изменения, подвергающиеся полной спонтанной регрессии, объясняются последствиями термического, высокотемпературного воздействия лазерного излучения на легочную ткань. Каких-либо клинических и лабораторных проявлений этого воздействия не зарегистрировано (рисунок).
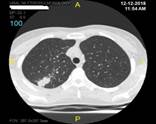
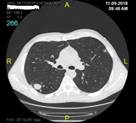
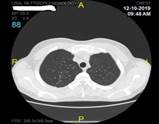
а б в
Динамика изменений в легком после ЛР с исходом в линейный рубец: а – туберкулема перед операцией; б – инфильтрат в зоне ЛР через 1 месяц; в – тонкий линейный рубец в зоне ЛР через 12 месяцев
Анализ полученных результатов лечения пациентов обеих групп подтвердил правильность ранее разработанного нами алгоритма отбора пациентов на лазерные резекции (патент на промышленный образец № 116878 от 09 октября 2019 г. «Схема «Алгоритм отбора пациентов на оперативное лечение с применением хирургического лазера по поводу туберкулем легких») [2, 3].
Выводы
1. Прецизионные резекции легких при туберкулемах с помощью Nd:YAG-лазера с длиной волны 1318 нм целесообразны при соблюдении следующих критериев, определяемых по результатам МСКТ: плащевая локализация туберкулемы, размер не более 4 см в максимальном своем измерении, минимальная степень перифокальной инфильтрации и обсеменения.
2. Лазерная резекция при туберкулемах в сравнении с аппаратной резекцией позволяет существенно уменьшить потерю интактной легочной ткани, в том числе при множественных поражениях, при отсутствии морфологических признаков туберкулезного воспаления по линии резекции.
3. Характеристики оперативного вмешательства и течения послеоперационного периода у пациентов, перенесших ЛР или АР по поводу туберкулом, не имеют клинически значимых различий.
4. Клиническое излечение в основной группе достигнуто у 94,8% больных, что определяет целесообразность выполнения прецизионных резекций легких при туберкулемах с помощью Nd:YAG-лазера с целью уменьшения объема удаляемой легочной ткани без ущерба качеству лечения туберкулеза.
Библиографическая ссылка
Дьячков И.А., Мотус И.Я., Скорняков С.Н., Баженов А.В., Бадыков И.И. ОПРАВДАНЫ ЛИ ПРЕЦИЗИОННЫЕ РЕЗЕКЦИИ ПРИ ТУБЕРКУЛЕМЕ ЛЕГКИХ? // Современные проблемы науки и образования. – 2023. – № 5. ;URL: https://science-education.ru/ru/article/view?id=32932 (дата обращения: 10.05.2024).



