Ежегодно в мире выявляется порядка 650–700 000 новых случаев опухолей органов головы и шеи. Злокачественные новообразования полости рта и языка на протяжении многих лет сохраняют лидирующие позиции в структуре заболеваемости злокачественных опухолей органов головы и шеи. Распространенность рака языка и полости рта неуклонно возрастает; так, если в 2011 г. на 100 000 населения приходилось 21,3 больного со злокачественными опухолями языка и полости рта, то в 2021 г. этот показатель составил уже 30,8 человека. Абсолютное число больных (мужчин иженщин) в2010г. составило 5251, ав2020г. – 6089. Динамика показателей заболеваемости вданные сроки составила 5,18 и6,18 соответственно при приросте в28,58%. При этом грубый показатель заболеваемости раком полости рта и языка вРФ на 100 000 населения в2010г. составлял 5,18, ав2020 г. – 6,18. Cреднегодовой темп прироста данной патологии составил 2,47 при приросте в28,58%. Грубый показатель смертности убольных раком губы, полости рта иглотки в2010г. составил 6,36, ав2020г. – 6,50 при среднегодовом темпе прироста за данный период 0,46 иприросте 4,77. Вместе с тем в начальных стадиях опухолевого процесса, соответствующих I–II стадиям по системе TNM, в 2021 г. выявлено всего 34,7% [1].
Таким образом, несмотря на доступность опухоли для визуального осмотра, подавляющее число больных начинают специальное противоопухолевое лечение при диагностированном местнораспространенном процессе.
В настоящее время основным методом лечения рака языка и полости рта является комбинированный с проведением на первом этапе хирургического лечения в объеме, адекватном распространенности опухолевого процесса. Учитывая эстетическую и функциональную значимость оперируемой области, необходимо одномоментное выполнение реконструктивно-пластического этапа с целью скорейшей реабилитации пациентов и улучшения качества жизни. [2]. Однако начало лечения на III–V стадиях обусловливает высокое количество местных рецидивов, по данным различных авторов – до 70% [3, 4]. Сложность анатомического строения оперируемой области, отсутствие четких границ опухоли, отсутствие анатомических структур, обеспечивающих соблюдение принципа футлярности, – все эти факторы в совокупности оказывают негативное влияние на онкологические результаты лечения злокачественных новообразований полости рта, обусловливая высокий процент местного рецидивирования.
Необходим поиск путей по улучшению результатов хирургического лечения, остается актуальным поиск способов воздействия на ткани, окружающие опухоль и являющиеся впоследствии источником развития рецидива.
Цель исследования – разработать способ интраоперационной фотодинамической терапии для лечения пациентов с местнораспространенными злокачественными опухолями языка и полости рта.
Материалы и методы исследования
Материалом для работы послужили данные исследований, посвященные использованию фотодинамической терапии в различных областях медицины. После изучения данных литературы был проведен ее анализ и сформулированы основные положения нового способа, оптимизирующего хирургическое лечение местнораспространенных опухолей полости рта и языка на III–IVА стадиях заболевания. Способ был апробирован на 30 пациентах, средний возраст которых составил 64±7 лет. Данное исследование было одобрено этическим комитетом ФГБУ «НМИЦ онкологии» МЗ РФ.
Результаты исследования и их обсуждение
На современном этапе достаточно хорошо изучено и активно применяется в клинической онкологии лазерное излучение, в том числе быстро развивается фотодинамическая терапия (ФДТ) опухолей [5].
Применение ФДТ у пациенток с патологией гениталий неопухолевого генеза показало значительный лечебный эффект с минимальным количеством осложнений и побочных действий. Простота выполнения фотодинамической терапии, отсутствие необходимости осуществления анестезиологического пособия делают возможным проведение лечения в амбулаторных условиях [6]. Анализ литературы, проведенный А.Н. Токтоналиевой с соавт. [7], показал, что фотодинамическое воздействие является эффективным методом лечения интраэпителиальной неоплазии вульвы, инвазивного и преинвазивного рака шейки матки.Применение фотодинамической терапии позволило добиться частоты полных ответов до 85% при лечении рецидивов злокачественных опухолей и облегчить симптомы гинекологических злокачественных заболеваний. Группой исследователей был проведен анализ эффективности фотодинамического воздействия при лечении цервикальной интраэпителиальной неоплазии [8]. Авторами установлено, что использование фотодинамической терапии в качестве метода выбора обусловливает высокую эффективность благодаря способности селективно разрушать пораженные ткани, что, в свою очередь сохраняет структурно-функциональную особенность шейки матки и позволяет уменьшить неблагоприятное влияние на течение последующих беременностей у данных пациенток, а также высокую степень противовирусной эффективности за счет «точечного» воздействия на вирусный геном, что подтверждается высоким процентом элиминации ДНК вируса папилломы человека по результатам ПЦР-анализа после лечения; а совокупность данных эффектов является высокопатогенетически обоснованной и обеспечивает снижение частоты рецидивов заболевания в группе молодых женщин, заинтересованных в успешной реализации репродуктивной функции.
Активно используется фотодинамическая терапия в стоматологии для лечения различных воспалительных, вирусных и грибковых заболеваний слизистой оболочки полости рта и языка [9].
Получены хорошие результаты при лечении артрозов и артритов с использованием фотодинамической терапии. Была отмечена выраженная положительная динамика в виде уменьшения выпота в полости сустава по данным рентгенологического и ультразвукового исследований, купированы основные клинические симптомы заболевания [10].
С успехом фотодинамическое воздействие применяется в косметологии и пластической хирургии как в самостоятельном варианте, так и в сочетании с другими методиками воздействия, улучшая и повышая эффективность их действия: значительно уменьшает отечность ран, способствует скорейшей ликвидации воспалительных изменений, ускоряет процессы регенерации. Оно широко используется в качестве одного из методов омоложения кожи, лечения акне, купероза, псориаза, пигментных пятен, грибковой инфекции кожи.
В настоящее время все больше исследователей сообщают об успешном использовании фотодинамического воздействия при лечении опухолей различной локализации [11–14]. Суть метода заключается в использовании лекарственных препаратов-фотосенсибилизаторов, то есть препаратов, чувствительных к свету, и лазерного излучения низкой интенсивности, длина волны которого соответствует пику поглощения фотосенсибилизатора. В результате фотохимической реакции образуется синглетный кислород, с цитотоксическими эффектами которого и связано противоопухолевое действие на клетки новообразования. Происходят регрессия опухоли и замещение клеток рака соединительной тканью. Помимо прямого цитотоксического действия, фотодинамическое воздействие приводит к нарушению кровоснабжения опухоли за счет повреждения эндотелия сосудов опухолевой ткани с развитием зон гипоксии и некроза.
А.Д. Каприн совместно с группой авторов предложили использовать для лечения начальных стадий рака полости рта и губы глубиной инвазии не более 7 мм фотодинамическое воздействие с последующим хирургическим вмешательством. Суть способа заключается во введении фотосенсебилизатора и лазерном дистанционном облучении. За сутки до проведения операции выполняют перитуморальное введение радиофармпрепарата Технефит99mTc с активностью 40–60 МБк с определением локализации сторожевого лимфоузла посредством однофотонной эмиссионной компьютерной томографии, за 2–4 часа до операции вводят фотосенсибилизатор фотолон или фотодитазин в объеме 0,8–1,2 мг/кг массы тела, затем после ревизии опухоли интраоперационно выполняют однократное лазерное дистанционное облучение, имеющее максимум излучения на длине волны 662 нм, плотностью мощности 200–400 мВт/см2 и суммарной дозой 100–300 Дж/см2 на зоны опухолевого роста, при этом длительность светового воздействия определяют по формуле Т=D/P, где Т – время светового воздействия (с), D – требуемая плотность энергии (Дж/см2), Р – плотность мощности (Вт/см2); после окончания фотодинамического воздействия под контролем радиоизотопного отображения выполняют хирургическое удаление сторожевого лимфоузла с окружающей его тканью, проводят патоморфологическое исследование удаленного сторожевого лимфоузла. По мнению авторов, описанный способ обеспечивает эффективное лечение с сохранением функционального состояния пораженного органа при начальных стадиях рака полости рта, позволяет осуществлять патоморфологический контроль зон локорегионарного метастазирования при раке полости рта в случае клинического N0 статуса и улучшает качество жизни пациентов после перенесенного радикального лечения [15].
Таким образом, основными преимуществами метода фотодинамической терапии являются высокая избирательность поражения (точечное облучение опухоли с минимальным вовлечением здоровых тканей), низкая вероятность возникновения осложнений во время лечения, отсутствие риска тяжелых местных и системных осложнений, возможность проведения процедуры у пациентов пожилого возраста.
Основным фактором, лимитирующим эффективность фотодинамической терапии, является глубина проникновения света, определяющаяся, в свою очередь, отражением, рассеиванием и поглощением его мягкими тканями [16]. Известно, что глубина проникновения видимого света напрямую зависит от длины волны: длинноволновый свет проникает лучше, чем коротковолновый. В клинической практике используют источники света с длиной волны от 600 до 800 нм, это обусловлено тем, что при меньшей длине волны эндогенные красители организма поглощают значительную долю света. Так, например, гемоглобин поглощает световые волны длиной 580 нм, а при использовании более длинных волн энергетически не выгодно образование активных форм кислорода. Для диапазона же длины волны от 600 до 800 нм глубина проникновения света находится в пределах 3–8 мм [17], что снижает показания для лечения распространенных опухолевых процессов с использованием фотодинамических методов.
После тщательного изучения основных преимуществ метода фотодинамической терапии, эффективности его использования в различных областях медицины, анализа его положительных и отрицательных свойств, физических характеристик, лимитирующих его воздействие, нами был разработан способ фотодинамической терапии в лечении больных местнораспространенным рака языка [18].
Суть разработанного способа заключается в том, что пациенту выполняется шейная лимфаденэктомия в объеме, адекватном распространенности опухолевого процесса, далее осуществляется радикальное удаление опухоли языка и слизистой оболочки полости рта в пределах видимых неизмененных тканей. За 3–3,5 часа до предполагаемого времени окончания удаления опухоли, внутривенно капельно вводится фотосенсибилизатор хлорин Е6 в дозе 1,4 мг/кг. Проводится фотодинамическая терапия лампой для фотодинамической терапии с заданными параметрами: длиной волны 662 нм, плотностью мощности 45 мВт, со световой энергией в дозе 200–300 Дж/см2на ложе удаленной опухоли до закрытия раневого дефекта, продолжительность воздействия зависит от размера ложа удаленной местнораспространенной опухоли полости рта. Время воздействия фотодинамической терапии рассчитываются по формуле: T = T0 x nw / kp,, где T0 – табличное значение времени облучения, nw – коэффициент, показывающий, во сколько раз плотность энергии WS (Дж/см2), которую необходимо набрать поверхности, отличается от табличной WS/0 = 100 Дж/см2: nw = WS/100, kp – коэффициент, показывающий, во сколько раз мощность лазера отличается от табличной P0 = 100 мВт: kp = P/100.
Новизной предлагаемого способа является то, что фотодинамическая терапия проводится интраоперационно больным первичным местнораспространенным раком языка с воздействием на хирургическое ложе до закрытия раневого дефекта с помощью лампы для фотодинамической терапии, позволяющей воздействовать на большую площадь раневой поверхности без перемещения излучателя, а также при применении фотосенсибилизатора хлорина Е6, имеющего высокую степень абсорбции света в красной части спектра.
Разработанный авторами способ проводится в несколько этапов. На первом этапе лечения за 3–3,5 часа до предполагаемого времени окончания удаления опухоли внутривенно капельно вводят фотосенсибилизатор хлорин Е6, дозу которого подбирают индивидуально для каждого пациента из расчета 1,4 мг фотосенсибилизатора на 1 кг веса больного. Рассчитанную дозу препарата растворяют в 100–250мл физиологического раствора непосредственно перед введением препарата. Перед введением фотосенсибилизатора с целью профилактики аллергических реакций внутримышечно вводят 1 мл 2%-ного раствора хлоропирамина. Пациент сразу после введения защищает глаза солнцезащитными очками и снимает их через 3 суток после введения фотосенсибилизатора, а также снимает на ночь при отсутствии искусственного освещения.
На втором этапе лечения выполняют комбинированную операцию по удалению местнораспространенной опухоли языка и полости рта в пределах здоровых тканей с одновременным выполнением шейной лимфаденэктомии на стороне поражения в объеме I, II, III уровней или I–IV уровней в зависимости от наличия или отсутствия верифицированного метастатического поражения лимфатического аппарата шеи. Вид операционной раны до фотодинамического воздействия представлен на рисунке 1.
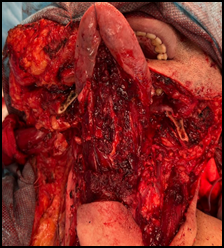
Рис. 1. Вид раны после комбинированной операции – радикального удаления опухоли языка и полости рта, шейной лимфаденэктомии 1–5-го уровней шеи
На третьем этапе лечения проводилось фотодинамическое воздействие. Для защиты окружающих здоровых тканей экранировали стерильными восьмислойными марлевыми салфетками кожу и мягкие ткани лица вокруг операционного поля, крупные сосуды и нервы. Проводили воздействие на ложе опухоли до закрытия раневого дефекта с помощью лампы для фотодинамической терапии с заданными параметрами: длиной волны 662 нм, плотностью мощности 45 мВт, со световой энергией в дозе 200–300 Дж/см2, продолжительность воздействия зависела от размера ложа удаленной опухоли. Время воздействия фотодинамической терапии рассчитывалось нами по формуле: T = T0 x nw / kp, где T0 – табличное значение времени облучения, nw – коэффициент, показывающий, во сколько раз плотность энергии WS (Дж/см2), которую необходимо набрать поверхности, отличается от табличной: WS/0 = 100 Дж/см2: nw = WS/100, kp – коэффициент, показывающий, во сколько раз мощность лазера отличается от табличной: P0 = 100 мВт: kp = P/100. Сеанс проведения фотодинамической интраоперационной терапии представлен на рисунке 2.

Рис. 2. Сеанс интраоперационной фотодинамической терапии
Далее по завершении фотодинамического воздействия выполнялся гемостаз в послеоперационной ране, производилась реконструкция образовавшегося дефекта.
Заключение
Разработан способ, позволяющий оптимизировать лечение больных с местнораспространенным раком языка и полости рта, дающий возможность использовать все преимущества фотодинамического воздействия с максимальным нивелированием лимитирующих факторов лазерного излучения. Авторам представляется необходимым продолжение клинических исследований для изучения эффективности разработанного способа оптимизации хирургического лечения и обоснования целесообразности его использования при комбинированной терапии местнораспространенных опухолей языка и полости рта, определения его места в иерархии методов противоопухолевой терапии.
Библиографическая ссылка
Комарова Е.Ю., Енгибарян М.А., Альникин А.Б., Волкова В.Л., Кит О.И. ОПТИМИЗАЦИЯ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ МЕСТНОРАСПРОСТРАНЕННОГО РАКА ПОЛОСТИ РТА. // Современные проблемы науки и образования. – 2023. – № 5. ;URL: https://science-education.ru/ru/article/view?id=32981 (дата обращения: 10.05.2024).



