Согласно статистическим данным, мигрень и головная боль напряжения превалируют по частоте встречаемости среди первичной головной боли и являются одной из главных причин посещения врача-невролога и врача семейной практики [1]. В связи с этим возникает необходимость подбора адекватной терапии, которая могла бы купировать либо снизить частоту и интенсивность болевого синдрома. К наиболее частым провокаторам первичной головной боли относятся стресс, определенные периоды менструального цикла, длительные перерывы в приеме пищи, некоторые продукты питания, изменения погоды, нарушения сна, запахи, боли в шее, алкоголь, курение, свет, физическая или сексуальная активность [2; 3].
Стресс – элемент адаптации организма, важнейший компонент неспецифической реактивности и один из главных факторов сохранности его гомеостаза [4]. Любой фактор окружающей среды, оказывающий воздействие на организм, вызывает ответную специфическую реакцию, в зависимости от качества и силы раздражения. Однако, будь то физиологическая либо патологическая реакция, обязательно будет присутствовать и неспецифический компонент, проявляющийся состоянием напряжения либо стрессом [5; 6]. Как известно, разные нагрузки, особенно умственного характера, приводят к различным направленностям стресс-реакции. Стресс в организме человека, особенно в сочетании с нарушением сна, в первую очередь вызывает каскад реакций, повышающих активность глюкокортикоидной системы и, как следствие, увеличение выработки катехоламинов, одним из которых является дофамин. В ответ на повышение концентрации дофамина возникает увеличенный выброс глутамата, который вызывает повышенный синтез оксида азота. Оксид азота оказывает действие на гладкую мускулатуру кровеносных сосудов, расширяя их, что вызывает головную боль по типу мигрени [7]. Также длительное воздействие стрессорных факторов на пациента вызывает напряжение скелетных мышц головы и шеи, влекущее постоянную стягивающую тупую боль по типу каски или шлема. Повышенное напряжение мышц приводит к сужению крупных артериальных сосудов, развитию ишемии и усилению неприятных ощущений в виде боли. При этом нарушается венозный отток от мышцы, возникает ее отек и еще больше увеличивается болевой синдром - «боль усиливает боль», и идет формирование хронической головной боли напряжения [8].
Мелатонин – это нейрогормон, основная и самая изученная функция которого регулирование циркадианных ритмов. Помимо этого, данный гормон обладает множеством других эффектов, таких как адаптогенный, седативный, антиоксидантный и другие. Он влияет на иммунную систему, улучшает работу клеток головного мозга, участвует в регуляции кровяного давления, замедляет процессы старения и даже снижает риск развития злокачественных новообразований [9]. Беря во внимание все оказываемые эффекты мелатонина и подробнее изучая его в различных экспериментах, ученые сделали выводы о возможности считать нехватку мелатонина одним из звеньев патогенеза ряда заболеваний [10].
Кем впервые было предложено применение мелатонина для лечения первичных краниалгий, неизвестно. Но исследования в данной области набирают большую популярность и доказывают успешность данного метода. А тот факт, что побочные эффекты препаратов, содержащих мелатонин, незначительны и редки, делает применение такого вида лечения ещё более привлекательным [11].
Цель работы: изучить влияние препаратов, содержащих мелатонин, на интенсивность и периодичность приступов первичной головной боли и возможность их использования в комплексной терапии первичных форм головной боли.
Материалы и методы исследования. В исследовании принял участие 31 пациент с первичной головной болью: 26 женщин (84%), 5 мужчин (16%) в возрасте от 21 года до 66 лет, средний возраст пациентов составил 28,4 года.
Для включения пациентов в исследование использовались следующие критерии:
1) наличие установленного диагноза первичной головной боли согласно Международной классификации головной боли 3-го пересмотра и жалоб на нарушение сна (МКГБ-3 (2018)); 2) отсутствие нарушений сознания и выраженных когнитивных нарушений, связанных с психическими или соматическими заболеваниями; 3) письменное согласие пациента на участие в исследовании. Для исключения пациентов использовались следующие критерии: 1) повышенная чувствительность к мелатонину и другим компонентам препарата «Меладапт»; 2) тяжелые нарушения функции почек (Cl креатинина <30 мл/мин.); 3) аутоиммунные заболевания; 4) печеночная недостаточность; 5) беременность и период грудного вскармливания; 6) возраст до 18 лет.По итогам сбора анамнеза, осмотра и обследования пациентов разделили на две группы в соответствии с диагностическими критериями эпизодической головной боли напряжения и мигрени без ауры 3-го пересмотра Международной классификации головной боли, 2018 (МКГБ-3, 2018) (табл.). Среди обследуемых было 12 пациентов с головной болью напряжения (ГБН) (39%) и 19 - с мигренью (61%) (табл.). Мигрень с аурой диагностирована у 7 пациентов из 19 (31%).
Диагностические критерии эпизодической головной боли напряжения и мигрени без ауры, согласно МКГБ-3 (2018)
|
Эпизодическая головная боль напряжения |
Мигрень без ауры |
|
А. По меньшей мере 10 эпизодов ГБ, возникающих с частотой не более одного дня в месяц (не более 12 дней в год) и отвечающих критериям В– D |
А. По меньшей мере 5 приступов, отвечающих критериям B-D |
|
В. Продолжительность ГБ от 30 мин. до 7 дней |
В. Продолжительность приступов 4-72 часа (без лечения или при отсутствии эффекта от лечения) |
|
С. ГБ имеет как минимум две из следующих четырех характеристик: 1) двухсторонняя локализация; 2) давящий/сжимающий/ не пульсирующий характер; 3) легкая или умеренная интенсивность боли; 4) ГБ не усиливается от обычной физической активности (ходьба, подъем по лестнице) |
C. ГБ имеет как минимум две из следующих четырех характеристик: 1) односторонняя локализация; 2) пульсирующий характер; 3) средняя или выраженная интенсивность боли; 4) ГБ усиливается от обычной физической активности или требует прекращения обычной физической активности (например, ходьба или подъём по лестнице) |
|
D. ГБ сопровождается обоими симптомами из нижеперечисленных: 1) отсутствие тошноты или рвоты; 2) только фото- или только фонофобия |
D. ГБ сопровождается как минимум одним из следующих симптомов: 1) тошнота и/или рвота; 2) фотофобия или фонофобия |
|
Е. ГБ не соответствует в большей степени другому диагнозу из МКГБ-3 |
Е. ГБ не соответствует в большей степени другому диагнозу из МКГБ-3 |
Независимо от типа первичной головной боли всем пациентам назначался мелатонин в дозе 3 мг однократно в сутки за 30-40 минут до сна в течение 20 дней. В качестве лекарственного средства был выбран отечественный препарат «Меладапт», производимый компанией «ОЗОН ХЕЛСКЕА РУС», как один из самых доступных по цене на российском рынке среди препаратов, содержащих мелатонин, не являющихся БАДами. Доза была выбрана согласно рекомендованной в официальной инструкции к препарату. До начала лечения и после завершения курса терапии пациентам предлагалась анкета, помогающая оценить характер приступов, их интенсивность и периодичность, а также динамику изменения симптомов на фоне приема мелатонина. Помимо этого, по данным анкетирования оценивались связь головной боли с режимом труда и питания, наследственностью, временем суток. Интенсивность головной боли оценивалась согласно числовой рейтинговой шкале боли (Numeric rating Scale for pain, NRS) и шкале переносимости боли. Во время приема препарата пациентам предлагалось вести дневник головной боли, в котором отслеживалась динамика приема препарата и периодичность возникновения приступов головной боли.
Статистическая обработка полученных данных произведена методами вариационной статистики. Разница между показателями (периодичность и интенсивность приступов) до и после приёма препарата обеих групп оценивалась на достоверность в виде зависимых выборок с помощью t-критерия Стьюдента (разница достоверна при p<0.05).
Результаты исследования и их обсуждение. По данным анкетирования установлено, что наибольшее число пациентов с первичными формами головной боли оказалось в возрастном промежутке от 21 до 30 лет - 13 человек (69%) в группе пациентов с мигренью, 10 человек (83%) в группе пациентов с ГБН, что в общем составляет 23 человека (74%) (рис. 1.1). Большинство из обследуемых - лица женского пола (84%) (рис. 1.2), занимающиеся умственным трудом (92%) (рис. 1.4). Интересным представляется факт, что большинство из них нерегулярно питаются (55%) и систематически переутомляются на работе (рис. 1.3), как в группе мигрени, так и в группе ГБН.
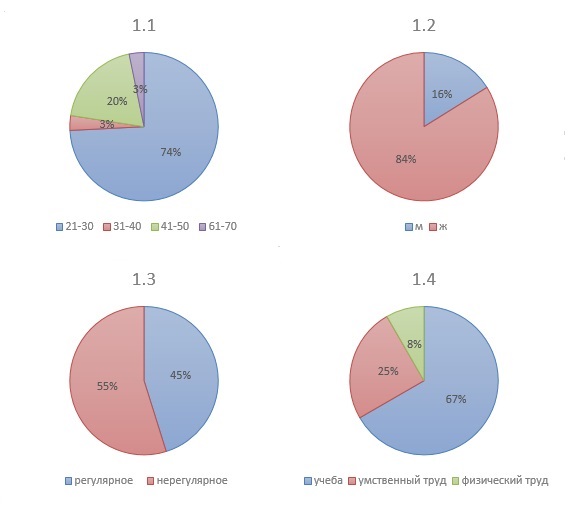
Рис. 1. Результаты оценки анкет: 1.1 Возраст пациентов; 1.2 Пол; 1.3 Режим питания; 1.4 Трудовая деятельность
Большинство пациентов также отмечали наличие головных болей в анамнезе у своих близких родственников по материнской (51%) и отцовской (10%) линиям (рис. 2.1). При опросе пациентов с целью выявить зависимость начала возникновения приступов головной боли от времени суток в обеих группах было установлено, что приступы чаще возникают в вечернее время суток (54%) (рис. 2.2).
В качестве основных провоцирующих факторов большинство пациентов выделяло нарушение режима сна (84% пациентов с мигренью, 75% пациентов с ГБН), погодные изменения (79% пациентов с мигренью, 75% пациентов с ГБН), стресс (79% пациентов с мигренью, 67% пациентов с ГБН), шум либо яркий свет (42% пациентов с мигренью, 58% пациентов с ГБН). Другие провоцирующие факторы (употребление определенных продуктов, алкоголя, связь с менструацией и приемом гормональных препаратов) были отмечены пациентами в единичных случаях.
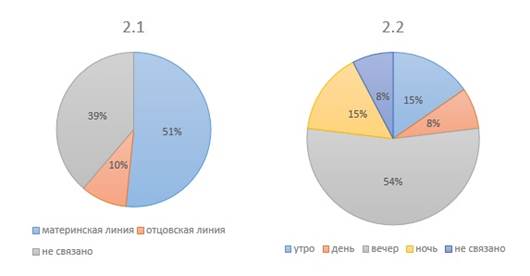
Рис. 2. Результаты оценки анкет: 2.1 Наличие головной боли у ближайших родственников; 2.2 Время суток возникновения головной боли
В качестве симптомов, сопровождающих головную боль, большинство пациентов с мигренью отмечали чувствительность к свету, запаху, шуму (68%), тошноту, рвоту (53%), учащенное сердцебиение (47%), изменение артериального давления (37%), головокружение (32%). Среди пациентов с ГБН большинство отмечало такие симптомы, сопровождающие головную боль, как изменение артериального давления (75%), тошнота, рвота (42%), головокружение (33%), учащенное сердцебиение (33%), чувствительность к свету, запаху, шуму (31%). При оценке переносимости головной боли было выявлено, что у 68% боль вызывает определенные трудности при выполнении работы, но возможность выполнения трудовой деятельности остается сохранена, у 26% трудовая деятельность становится невозможной, и 6% пациентов вынуждены соблюдать постельный режим во время приступа.
В 100% случаев пациенты для купирования либо облегчения болевого синдрома принимали препараты НПВП. Дополнительно к ним могли использоваться также комбинированные препараты («Пенталгин», «Темпалгин»), препараты из группы триптанов («Суматриптан»), вазодилататоры («Вазобрал», «Брал»). При оценке состояния пациентов (при первичном анкетировании и анкетировании в динамике на фоне приёма препарата «Меладапт») была выявлена достоверно положительная динамика. В группе пациентов с мигренью только 1 человек не отмечал положительного эффекта от препарата. У 58% пациентов уменьшились и периодичность возникновения (p<0.05), и интенсивность приступов (p<0.05), у 25% уменьшилась только периодичность возникновения приступов (p<0.01), без изменения интенсивности, у 10% уменьшилась только интенсивность приступов (p<0.05), без изменения периодичности возникновения, а также 74% пациентов отмечали у себя снижение частоты либо дозировки принимаемого анальгетика (p<0.05), в 100% случаев отмечалось улучшение режима и качества сна (p<0.01). В группе пациентов с ГБН 3 человека (25%) не отмечали положительного эффекта от препарата. У 25% пациентов уменьшились и периодичность возникновения (p<0.05), и интенсивность приступов (p<0.01), у 42% уменьшилась только периодичность возникновения приступов (p<0.05), без изменения интенсивности, у 8% уменьшилась только интенсивность приступов (p<0.05), без изменения периодичности возникновения приступов, а также 58% пациентов отмечали у себя снижение частоты либо дозировки принимаемого анальгетика (p<0.05), улучшение режима и качества сна отмечалось у 83% (p<0.01). Улучшение состояния пациентов определяло их желание продолжить приём препарата, о чем заявили 88% респондентов. Среди побочных эффектов основным была отмечена сонливость (28%). Доля других побочных эффектов (беспокойство, необычные сны, раннее утреннее пробуждение), по данным анкетирования, оказалась крайне мала. В ходе нашего исследования было показано положительное влияние мелатонина на интенсивность и периодичность приступов мигрени и ГБН, по-видимому, ввиду множества свойств препарата, которые позволили нормализовать сон и скорригировать состояние пациентов, находящихся в условиях постоянного воздействия стрессорных факторов, что позволяет считать препараты, содержащие мелатонин, перспективными в лечении первичных головных болей. Патогенетические механизмы всех эффектов мелатонина остаются изученными не до конца, что не позволяет отнести его к сугубо анальгетическим препаратам, но даёт перспективы дальнейшим исследованиям свойств мелатонина и возможности сочетания с другими группами препаратов для повышения процента пациентов с положительной динамикой течения заболевания.
Выводы
1. В ходе нашего исследования было показано положительное влияние препарата, содержащего мелатонин («Меладапт»), на интенсивность и периодичность приступов мигрени и ГБН у подавляющего большинства пациентов.
2. В данной работе меладапт продемонстрировал не только анальгетический эффект, способность корригировать тревожно-депрессивные расстройства и нарушения сна, но также хорошую переносимость и высокую безопасность. Это позволяет рекомендовать его в комплексной терапии первичных форм головной боли.
3. Следует продолжить изучение влияния мелатонинсодержащих препаратов на частоту, интенсивность и продолжительность различных форм первичных краниалгий.
Библиографическая ссылка
Наумова И.С., Бойнова И.В., Токарева Н.Г. ИЗУЧЕНИЕ ВЛИЯНИЯ ПРЕПАРАТОВ, СОДЕРЖАЩИХ МЕЛАТОНИН, НА ИНТЕНСИВНОСТЬ И ПЕРИОДИЧНОСТЬ ПРИСТУПОВ ПЕРВИЧНОЙ ГОЛОВНОЙ БОЛИ // Современные проблемы науки и образования. – 2023. – № 5. ;URL: https://science-education.ru/ru/article/view?id=32989 (дата обращения: 10.05.2024).



