Причинами развития детей с макросомией являются: алиментарное ожирение матери, гестационный сахарный диабет, необоснованное и бесконтрольное применение при беременности поливитаминных комплексов и препаратов с анаболическим эффектом [1; 5].
Рациональное ведение родов у беременных с макросомией плода относится к наиболее трудным разделам практического акушерства, поскольку клиническое несоответствие остается ведущей из причин родового травматизма матери и плода, а также перинатальной смертности и детской инвалидизации. В связи с тем, что перинатальная заболеваемость и смертность при макросомии плода в 1,5 раза выше, чем при родах массой плода менее 4 кг, изучение данной проблемы становится наиболее актуальным [4]. Одной из важнейших причин, определяющих уровень заболеваемости детей, родившихся крупными, является диспропорция между размерами головки и тазом матери в родах. Частота клинически узкого таза варьирует от 1,3 до 2,9% к общему числу родов и составляет 10,2% в структуре родов крупным плодом [7].
Цель работы
Совершенствование методов ведения родов у беременных крупным плодом путем прогнозирования родового травматизма на основе комплексной оценки данных наружной пельвиометрии, антропометрии и ультразвуковой фетометрии.
Материалы и методы
Проведен ретроспективный анализ 254 случаев родов крупным плодом на базе ГУЗ ККБ «Перинатальный центр» г. Читы за 2012-2014 гг., которые составили основную группу. В контрольную группу вошли 100 беременных с предполагаемой массой плода менее 4 кг, сопоставимые с основной группой по возрасту и паритету родов.
Статистическая обработка результатов исследования осуществлялась с помощью пакета программ Statistica 6.0. Полученные данные представлены в виде медианы и интерквартильного размаха (25-й и 75-й процентили), средней величины и доверительного интервала. Две независимые группы сравнивались с помощью U-критерия Манна-Уитни, три - с помощью рангового анализа вариаций по Краскелу-Уоллису с последующим парным сравнением групп тестом Манна-Уитни с применением поправки Бонферрони при оценке значения р. Для оценки статистически значимых различий полученных данных использовали критерий Стьюдента, критический уровень значимости (р) принимался меньшим или равным 0,05. Анализ различия частот в двух независимых группах проводился при помощи точного критерия Фишера с двусторонней доверительной вероятностью, критерия χ² с поправкой Йетса. Анализ прогностических моделей провели с помощью линейной пошаговой регрессии в программе SPSS Statistics Version 17.0. В последующем рассчитывали скорригированный коэффициент детерминации, показывающий долю объясняемой зависимости. Для определения диагностической ценности прогностической модели использовалась ROC-кривая с последующим определением площади под ней [2].
Результаты исследования
В основной группе в 84% случаев роды произошли на сроке 39-41 неделя, в контрольной – в 79%. У 55% женщин основной группы роды произошли плодом мужского пола, в контрольной группе соотношение рожденных мальчиков и девочек соответствовало 44% и 56%. Перворожающие в основной группе составили 34%, повторнорожающие - 66% женщин. При изучении структуры экстрагенитальных заболеваний в основной группе превалировало алиментарно-конституциональное ожирение (АКО) - 48% и гестационный сахарный диабет (ГСД) - 10%. В контрольной группе данные показатели составили 12 и 4% соответственно (p<0,05). Среди осложнений беременности преэклампсия встречалась у 16% пациенток с крупным плодом, что в 1,5 раза ниже, чем в контрольной группе (p<0,05). Гестационные отеки в группе с макросомией плода в 2 раза превышали таковые показатели контрольной группы (p<0,05), что, в первую очередь, связано со степенью нарушения маточно-плацентарного кровотока.
В плановом порядке оперативным путем было родоразрешено 24% беременных основной группы по сочетанным показаниям. На родоразрешение через естественные родовые пути планировалось 76% женщин. Роды осложнились несвоевременным излитием околоплодных вод у 62% женщин с макросомией плода: преждевременным излитием околоплодных вод (ПИОВ) - 45%, ранним излитием околоплодных вод (РИОВ) - 17%. В контрольной группе несвоевременное излитие вод было зарегистрировано в 2 раза меньше (26%): ПИОВ - 20% (p<0,05), РИОВ - 6% (p<0,05). Первичная родовая слабость у беременных крупным плодом составила 22%, вторичная - 16%, дискоординированная родовая деятельность - 6%. В контрольной группе - 8% (p<0,05), 4% (p<0,05) и 7% (p>0,05) соответственно (рис. 1).
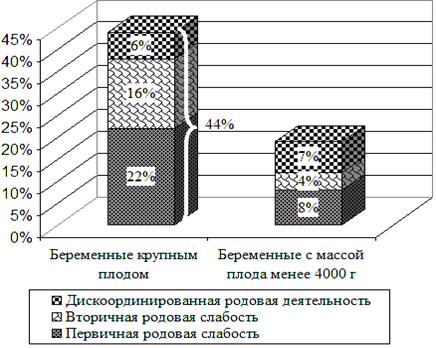
Рис. 1. Частота аномалий родовой деятельности в исследуемых группах
В 38% случаев в основной группе в родах были выявлены признаки внутриутробной гипоксии плода, что в 2 раза чаще, чем в контрольной группе - 20% (p<0,05). Рождение детей в состоянии асфиксии различной степени отмечалось у 24% женщин основной группы, в группе контроля - у 12% (p<0,05).
Частота возникновения дистоции плечиков в основной группе составила при симметричной форме макросомии - 1%, а при асимметричной форме - 6%. Определяющую роль в развитии дистоции плечиков имеет отношение размера головки плода к поперечному размеру плечиков (рис. 2).
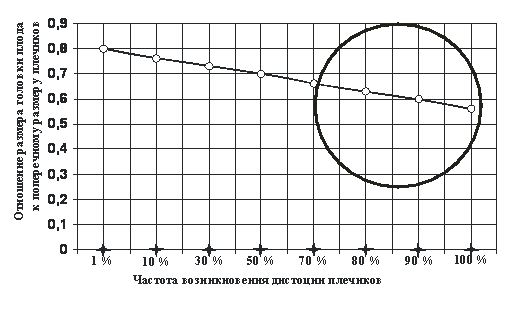
Рис. 2. Зависимость частоты дистоции плечиков от отношения размера головки плода к поперечному размеру плечиков
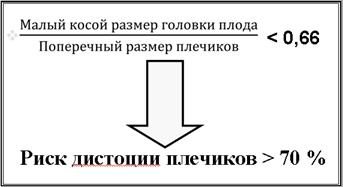
Однако при этом оцениваются лишь абсолютные и относительные математические величины, и не учитывается возможность смещения оси плечиков благодаря подвижности в грудино-ключичном суставе. В свою очередь, вариативность смещения оси плечиков зависит от степени свободы груди плода и плечевого пояса в полости малого таза [3], что напрямую коррелирует не только с площадью сечения каждой плоскости малого таза, но, прежде всего, с площадью сечения сегмента головки плода, прошедшей родовой канал [7] (рис. 3).
![]() =
= ![]() ,
,
где ПР - прямой размер предлежащего сегмента головки;
БПР – большой поперечный размер головки;
ПЗРГ – переднезадний размер груди плода;
ПРП – поперечный размер плечиков.
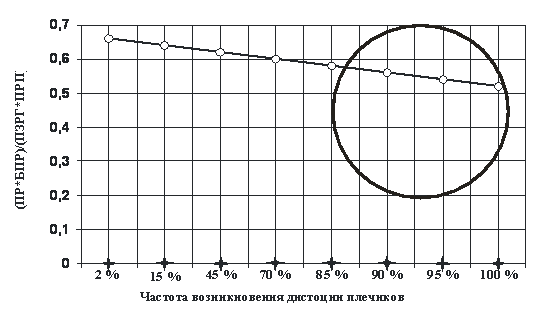
Рис. 3. Зависимость частоты дистоции плечиков от отношения произведения прямого и поперечного размеров головки плода к произведению переднезаднего и поперечного размеров плечиков плода
Родовой травматизм плода в оcновной группе составил 47%: травмы шейного отдела позвоночника (ШОП) - 22%, переломы ключиц - 16%, кефалогематомы - 8%, внутрижелудочковые кровоизлияния - 1%. В контрольной группе родовой травматизм составил 11%: травмы ШОП - 6% (p<0,05), кефалогематомы - 5% (p>0,05). Церебральная ишемия в неонатальном периоде диагностирована у 38% новорожденных основной группы, что в 3 раза больше, чем в контрольной (p<0,05) (рис. 4).
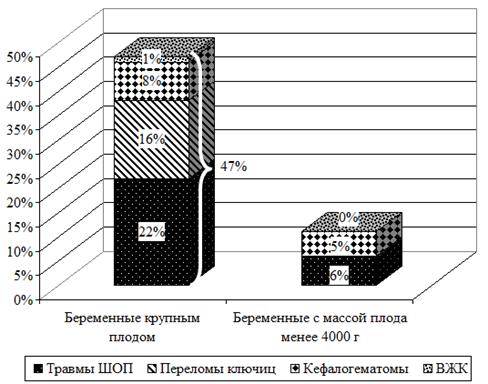
Рис. 4. Частота родового травматизма в исследуемых группах
У 14% женщин основной группы в I периоде родов были выявлены показания для экстренного кесарева сечения. Только у 34% основной группы естественные роды закончились благоприятным исходом для новорожденного. При этом 95% женщин были повторнорожающие, срок наступления родов не превышал 39 недель, пол плода в 78% случаев был женский, форма макросомии симметричная (90%), АКО не более I степени, стабильные цифры гликемии в течение периода наблюдения (<5,6 ммоль/л) [1].
На основании полученных данных была создана программа в среде разработки Delphi, которая анализирует дородовое клиническое соответствие плода и плоскостей таза матери на основании данных наружной пельвиометрии, антропометрии и ультразвуковой фетометрии.
Delphi - императивный, структурированный, объектно-ориентированный язык программирования, диалект ObjectPascal. Программа на языке Delphi состоит из заголовка программы (program NewApplication), поля используемых модулей Uses (к примеру, UsesWindows, Messages, SysUtils и т.д.), который может не входить в саму структуру, а также блоков описания и исполнения (начинаются составным оператором begin и заканчиваются end). Блоками описания являются данные наружной пельвиометрии, антропометрии и ультразвуковой фетометрии. Блоками исполнения – заключение о клиническом соответствии головки плода плоскостям малого таза матери и вероятности развития дистоции плечиков плода. Результатом работы программы является вычисление вероятности развития родового травматизма у беременных крупным плодом на основе математического моделирования [6].
Путем использования программы Delphi выполнен проспективный анализ 54 историй родов на базе ГУЗ «Городской родильный дом» в период 2013-2014 гг.
Результатом применения прогностической оценки развития родового травматизма у беременных крупным плодом явилось снижение травм шейного отдела позвоночника в экспериментальной группе на 15% (p<0,05), переломов ключиц – на 14% (p<0,05) за счет расширения показаний для кесарева сечения (рис. 5).
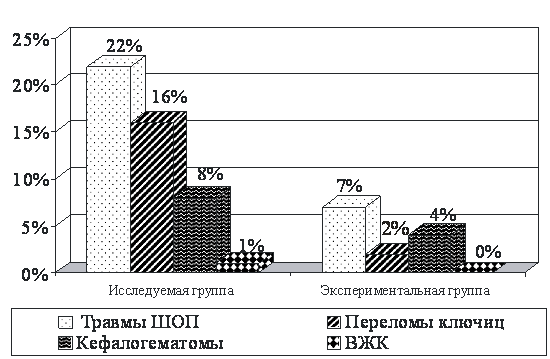
Рис. 5. Эффективность метода в рамках снижения родового травматизма плода
в исследуемых группах
Заключение
Прогностически благоприятными критериями в пользу естественного родоразрешения у беременных крупным плодом являются: наличие родов в анамнезе, срок гестации не более 39 недель, симметричная форма макросомии, АКО не более I степени, стабильные цифры гликемии в течение периода наблюдения (<5,6 ммоль/л) [5].
В развитии дистоции плечиков значимую роль играет отношение размера головки плода к поперечному размеру плечиков, что может являться критерием целесообразности ведения родов крупным плодом через естественные родовые пути.
Таким образом, прогнозирование дистоции плечиков и рациональное ведение родов при макросомии плода позволяет избежать перинатальных потерь и значительно снизить травматизм новорожденных.
Рецензенты:Загородняя Э.Д., д.м.н., профессор кафедры акушерства и гинекологии педиатрического факультета, ФПК И ППС, ГБОУ ВПО «Читинская государственная медицинская академия», г. Чита;
Гаймоленко И.Н., д.м.н., профессор, заведующая кафедрой педиатрии, ГБОУ ВПО «Читинская государственная медицинская академия», г. Чита.



