Распространенность геморроя составляет 140–160 человек на 1000 взрослого населения [2; 6]. Cогласно современным представлениям о патогенезе геморроя, причиной его развития являются два основных фактора. Первый – сосудистый фактор. В его основе лежит дисфункция сосудов, обеспечивающих приток артериальной крови по улитковым артериям к кавернозным тельцам и отток по кавернозным венам, что приводит к увеличению размеров кавернозных телец, являющихся субстратом для развития геморроя. Второй фактор – механический. Вследствие нарушения эластических свойств продольной мышцы подслизистого слоя прямой кишки (мышцы Трейца) и связки Паркса, отгораживающей внутренний геморроидальный узел от наружного, внутренние геморроидальные узлы выходят из анального канала [1; 3; 4].
Из малоинвазивных методов лечения геморроя в настоящее время все большее развитие получает трансанальная доплерконтролируемая дезартеризация внутренних геморроидальных узлов (ТДДВГУ), при необходимости дополняемая мукопексией и лифтингом слизистой. Данный метод малоинвазивного лечения геморроя предполагает одновременное устранение двух основных патогенетических факторов. В результате шовного лигирования геморроидальных сосудов, выполняемого через аноскоп с УЗИ-датчиком, резко снижается приток крови к геморроидальным узлам, чем достигается их спадение и прекращение кровотечения [3]. Мукопексия и лифтинг преследуют цель возвратить выпадающие внутренние геморроидальные узлы в нормальное анатомическое положение и препятствовать их последующему выпадению из анального канала.
Известны наиболее близкие по совокупности признаков процедуры с использованием отечественного комплекса «Ангиодин-Прокто» и методики HAL-RAR. При 3-й и 4-й стадиях хронического геморроя, сопровождающихся значительным выпадением внутренних геморроидальных узлов, мукопексия и лифтинг слизистой осуществляются обвивными стежками, сделанными от вершины до основания внутреннего геморроидального узла. При этом ткань внутреннего геморроидального узла обвязывается, затем концы нити связываются, и узел подтягивается кверху, чем достигается эффект подъема - «лифтинга» геморроидального узла. Геморроидальное сплетение возвращается назад, туда, где находилось до развития заболевания, таким образом, восстанавливается расположение геморроидального узла, близкое к анатомическому.
Цель исследования. Улучшение результатов лечения больных хроническим геморроем 3-й и 4-й стадии заболевания с использованием трансанальной доплерконтролируемой дезартеризации внутренних геморроидальных узлов, дополняемой мукопексией и лифтингом слизистой.
Пациенты и методы. В исследование было включено 76 пациентов с хроническим геморроем 3-4 стадии, которым с 2010 по 2013 г. была произведена ТДДВГУ в сочетании с мукопексией и лифтингом слизистой. Лечение проводилось как в стационарных (58 случаев), так и в амбулаторных (18 случаев) условиях. Все больные были информированы о характере лечения и подписали стандартный протокол информированного согласия на проведение операции. Пациенты прошли стандартное обследование, включающее в себя, помимо выяснения жалоб и сбора анамнеза, объективное обследование, аноскопию, ректороманоскопию, а также колоноскопию и сфинктерометрию (по показаниям).
Критериями включения были больные 3-4 стадией хронического геморроя (классификация ГНЦ колопроктологии) [2], которым было показано шовное лигирование всех трех геморроидальных узлов. Критерии исключения: циркулярное выпадение внутренних геморроидальных узлов с отсутствием четких границ между узлами, воспаление и тромбоз геморроидальных узлов, сопутствующая патология анального канала (анальные трещины, анальные полипы, параректальные свищи, анальная инконтиненция), тяжелые соматические заболевания в стадии декомпенсации.
Для проведения процедуры был использован комплекс «Ангиодин-Прокто» фирмы «БИОСС». Предоперационная подготовка кишечника проводилась с использованием препаратов Фортранс, Флит Фосфо-сода, Лавакол. Вмешательства выполнялись под каудальной или спинномозговой анестезией.
В зависимости от способа мукопексии больные были разделены на 2 группы: в контрольную группу вошли 37 пациентов, которым выполнена мукопексия обвивным швом по стандартной методике, а основную группу составили 39 пациентов, которым мукопексия и лифтинг слизистой были выполнены предложенным нами модифицированным способом (решение о выдаче патента от 25.02.2015 г., заявка № 2014113068/14(020457)). В контрольной группе было 20 мужчин, 17 женщин. Средний возраст пациентов составил 47±8,2 года. С 3-й стадией геморроя – 22 пациента, с 4-й стадией - 15. Стационарно пролечен 31 пациент, амбулаторно - 6. В основной группе – 25 мужчин, 14 женщин. Средний возраст пациентов составил 49±5,2 года. Из них с 3-й стадией – 20 пациентов, с 4-й стадией – 19. В условиях стационара оперировано 27 пациентов, амбулаторно - 12.
Модификация способа заключается в следующем: под доплерконтролем проводится дезартеризация: прошивание и перевязка визуализированной геморроидальной артерии. Рекомендуемый шовный материал - сафил 2/0, изгиб иглы -5/8 круга. Швы накладываются в просвете кишки выше зубчатой линии с захватом мышечного слоя, чем достигается прекращение артериального притока крови к геморроидальному узлу и фиксация слизистой. Далее осуществляется непосредственно мукопексия и лифтинг слизистой предлагаемым подтягивающим швом, при котором нить проводится в подслизистом слое, а сам шов имеет вид треугольника с основанием в области верхушки геморроидального узла. Шов накладывается той же лигатурой, которой предварительно была осуществлена дезартеризация под доплерконтролем. Начало прокладывания шва – от лигатурного узла в месте шовного лигирования геморроидальной артерии. Атравматичной иглой на свободном длинном конце нити осуществляется подслизистый вкол рядом со швом, которым выполнена дезартеризация, расположенным у основания геморроидального узла. Далее осуществляется проведение нити в подслизистом слое по длиннику узла вниз к его верхушке, где игла выходит. Второй вкол и выкол осуществляется в области верхушки внутреннего геморроидального узла глубже, с захватом мышечного слоя, перпендикулярно длиннику геморроидального узла. Во избежание захвата в шов анодермы, при отсутствии четкой границы между внутренним и наружным геморроидальными узлами, вкол иглы делается в месте последнего выкола. Третий вкол возвращает нить вверх по направлению к лигатурному узлу и второму свободному концу нити и, после выкола, связывается с ним, благодаря чему геморроидальный узел подтягивается и удерживается лигатурой снизу вверх (рис. 1). Данный шов позволяет добиться одновременного устранения патогенетических звеньев при 3-й и 4-й стадиях геморроя: ограничения притока крови по геморроидальным артериям, фиксации и предотвращения выпадения геморроидальных узлов, путем восстановления мышцы Трейца и связки Паркса при минимальной деформации анального канала, сохранении его функции и соблюдении хорошего косметического эффекта.
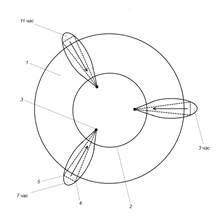
Рис. 1. Схема мукопексии и лифтинга слизистой:
1 - анальный канал ниже зубчатой линии; 2 - зубчатая линия; 3 - шовный узел, место первого вкола, третьего выкола; 4 - место первого выкола, второго вкола; 5 - место второго выкола, третьего вкола
Обезболивание после операции в обеих группах проводилось препаратом кетонал (100 мг) внутримышечно (при интенсивном болевом синдроме), с дальнейшим переходом на таблетированную форму препарата, с учетом требуемой дозы. При склонности к запору советовали употребление большого количества растительной клетчатки и слабительные средства, увеличивающие объем содержимого кишечника («Мукофальк», «Фитомуцил»). Непосредственные результаты определены при опросе пациентов, структурированном в виде анкеты с оценкой симптомов, потребности обезболивания, возможных осложнений. Оценка боли производилась по визуально-аналоговой шкале от 0 (полное отсутствие боли) до 10 (нестерпимая боль) через 3, 6, 24 часа, на 3-и и 7-е сутки после выполнения вмешательства. Необходимость приема анальгетиков оценивали в эти же сроки (средняя суточная доза).
Кровоточивость после процедуры оценивали как присутствие или отсутствие выделений крови при дефекации на 2, 3, 7, 30-е сутки после выполнения ТДДВГУ в сочетании с мукопексией и лифтингом слизистой (в процентном отношении ко всему числу пациентов).
Выпадение геморроидальных узлов определялось при осмотрах больных, а также при опросах в сроки 1, 6, 12 месяцев, с акцентированием внимания на связи с актом дефекации и необходимости ручного вправления.
Фиксировались такие осложнения, как нарушение мочеиспускания, лихорадка, тромбоз наружных геморроидальных узлов и активное кровотечение, требующее дополнительного лечения. В анкете также указывался срок полного возвращения к привычной деятельности.
Статистическая обработка данных проводилась с помощью прикладных программ Statistica-6 и EXCEL 2003 (Microsoft, USA). Цифровые данные, соответствующие нормальному распределению, представлены как средние со стандартным отклонением. Оценка статистической значимости между средними величинами и линейного коэффициента корреляции проверялась на основе t-критерия Стьюдента. За уровень статистической значимости принято р<0,05.
Результаты. Время операции в обеих группах составляло 24—45 мин (в среднем 32±5,21 мин). Пребывание в стационаре составляло 3±0,8 суток. В амбулаторной группе больных время наблюдения в день операции составило 5±1,2 часа. Болевой синдром через 3 часа не отличался и составлял 4,0±0,65 балла в основной группе и 4,2±0,9 балла в контрольной (табл. 1). В последующем, в группе пациентов с использованием оригинальной методики, болевой синдром был существенно меньше.
Таблица 1
Выраженность болевого синдрома в обеих группах
|
Время после операции |
Основная группа |
Контрольная группа |
|
3 часа |
4,0±0,65 |
4,2±0,9 |
|
6 часов |
3,2±0,25* |
3,8±0,26 |
|
24 часа |
2,2±0,14* |
3,5±0,25 |
|
3 сутки |
2,0±0,11* |
2,9±0,12 |
|
7 сутки |
0,3±0,07* |
1,2±0,11 |
(*) - значение р<0,05.
Потребность в анальгетиках в 1-й и 3-й дни составила в контрольной группе в среднем 31,6±2,45 и 20,4±1,10 мг соответственно. В основной группе среднесуточная доза анальгетиков, статистически достоверно оказалась меньшей и составила 20,2±3,2 в 1-й и 11,1±3,1 в 3-й день. На 7-е сутки пациенты, оперированные по оригинальной методике, полностью отказались от приема обезболивающих препаратов (табл. 2).
Таблица 2
Средняя суточная доза анальгетиков (мг) в обеих группах
|
Время после операции |
Основная группа |
Контрольная группа |
|
1-е сутки |
20,2±3,2* |
31,6±2,45 |
|
3-и сутки |
11,1±3,1* |
20,4±1,10 |
|
7-е сутки |
0* |
1,5±0,45 |
(*)- значение р<0,05.
Значительных кровотечений после операции в обеих группах сравнения не отмечалось. Во 2-е сутки после вмешательства выделение крови при дефекации отметили 23,3% основной группы и 25,1% - в контрольной. При сравнении кровоточивости на 3, 7 и 30-е сутки последняя была существенно меньшей у пациентов основной группы (табл. 3).
Таблица 3
Оценка кровоточивости после дефекации (%)
|
Время после операции |
Основная группа |
Контрольная группа |
|
2-е сутки |
23,3* |
25,1 |
|
3-и сутки |
10,2* |
23,1 |
|
7-е сутки |
2,3* |
9,4 |
|
30-е сутки |
0,3* |
1,2 |
(*)- значение р<0,05.
Выпадения внутренних геморроидальных узлов через 1 месяц после вмешательства у больных основной группы не отмечалось, через 6 и 12 месяцев выпадение при дефекации, не требующее ручного вправления, имело место у одной пациентки (2,5%) (табл. 4), у которой геморрой 4-й стадии сочетался с тазовым пролапсом и ректоцеле 2-й степени. На качество жизни больной это не влияло и не требовало хирургической коррекции. У больных контрольной группы через 1 месяц после операции выпадение сохранялось у 11 пациентов с 4-й стадией геморроя (29,7%) без необходимости ручного вправления, но к 6-12 месяцам они вынуждены были пользоваться ручным пособием, в последующем всем им была выполнена геморроидэктомия выпадающих узлов. У 3 больных с 3-й стадией геморроя (3,1%) к 12 месяцам имело место выпадение внутренних геморроидальных узлов, не требующее ручного пособия, и было устранено путем склеротерапии.
Таблица 4
Оценка выпадения геморроидальных узлов (%)
|
Время после операции |
Основная группа |
Контрольная группа |
|
1 месяц |
0* |
29,7 |
|
6 месяцев |
2,5* |
30,1 |
|
12 месяцев |
2,5* |
32,8 |
(*)- значение р<0,05.
Лихорадка в виде субфебрильной температуры имела место у 20 больных основной группы (51,2%) и 22 больных контрольной (59,4%). Дизурические явления в виде временного затруднения при мочеиспускании в первые сутки после операции отметили соответственно 3,2% и 6,1% пациентов. Статистически значимыми оказались различия в частоте развития тромбоза наружных геморроидальных узлов. В основной группе таких осложнений не было. В контрольной группе явления тромбоза возникли у 4 (10,8%) больных (табл. 5).
Таблица 5
Частота осложнений после ТДДВГУ (в %)
|
Осложнения |
Основная группа |
Контрольная группа |
|
Лихорадка |
20* |
22 |
|
Дизурические расстройства |
3,2* |
6,1 |
|
Тромбоз наружных геморроидальных узлов |
0* |
10,8 |
(*)- значение р<0,05.
Полное возвращение к привычной деятельности на 30-е сутки после выполнения ТДДВГУ в сочетании с мукопексией и лифтингом имелось в основной группе у 100% больных, в контрольной - у 89,2% . Часть пациентов контрольной группы, вмешательство у которых осложнилось тромбозом наружных геморроидальных узлов, в эти сроки имела некоторые ограничения, связанные с дискомфортом в области операции.
Обсуждение. По данным многочисленных публикаций, дезартеризация является патогенетически обоснованной [1-7]. Однако при III стадии пролапс внутренних геморроидальных узлов сохраняется в 8-13%, а при IV стадии в 50-60% случаев [3; 7]. При III-IVстадиях заболевания трансанальная доплерконтролируемая дезартеризация должна выполняться только с мукопексией [2; 6]. Широко применяемый обвивной характер шва при мукопексии и лифтинге, несмотря на малую инвазивность, может вызывать достаточно выраженный болевой синдром, требующий приема анальгетиков до 7 суток, при этом периодическая кровоточивость из заднего прохода в ряде случаев отмечается до 30 суток, рецидивы пролапса внутренних геморроидальных узлов доходят до 32,8% случаев, а также выявлена высокая частота дизурических расстройств и тромбоза наружных геморроидальных узлов. Все это в совокупности может приводить к увеличению продолжительности периода восстановления, применению повторных операций. Недостатками обвивного шва мы считаем следующие: данный шов не обеспечивает восстановление поврежденных анатомических структур: мышцы Трейца и связки Паркса; обвивной характер шва с множественными вколами и выколами ведет к дополнительной травматизации и инфицированию тканей; непрерывный шов «перетягивает» слизистую, приводя к ее ишемии; непрерывный обвивной шов затрудняет «скольжение» нити в тканях, ведет к ее запутыванию, не обеспечивает полного подтягивания узла; при отсутствии четких границ между наружными и внутренними узлами велика вероятность наложения нижних витков шва на область зубчатой линии и даже ниже ее, что обязательно будет сопровождаться выраженным послеоперационным болевым синдромом; грубая деформация обвивными швами стенок анального канала; сомнительная возможность применения при 4-й стадии геморроя из-за недостаточного «эффекта лифтинга».
Заключение. Использование модифицированного шва при выполнении трансанальной доплерконтролируемой дезартеризации внутренних геморроидальных узлов, дополняемой мукопексией и лифтингом слизистой, у больных хроническим геморроем 3-й и 4-й стадии заболевания позволяет улучшить ранний постманипуляционный период, уменьшить болевой синдром, кровоточивость, купировать симптомы геморроидального пролапса.
Рецензенты:
Грошилин В.С., д.м.н., заведующий кафедрой хирургических болезней № 2 ГБОУ ВПО «Ростовский государственный медицинский университет» Минздрава России, г. Ростов-на-Дону;
Саркисян В.А., д.м.н., заведующий отделением травматологии № 2 МБУЗ «ГБСМП г. Ростова-на-Дону», г. Ростов-на-Дону.



