Охрана здоровья матери и ребенка остается приоритетным направлением здравоохранения. В настоящее время многими авторами отмечена тенденция к увеличению числа беременных, страдающих различными экстрагенитальными заболеваниями, что непосредственно отражается на показателях материнской и перинатальной смертности. Среди соматической патологии наиболее весомое влияние на течение и исход гестационного процесса оказывают заболевания сердечно-сосудистой системы, в том числе хроническая артериальная гипертензия (ХАГ), удельный вес которой достигает среди беременных 30% [1; 2]. Известно, что ХАГ при беременности является одной из главных причин нарушений в функциональной системе «мать-плацента-плод» вследствие вазоспазма, патологии эндотелия сосудов, дисбаланса регуляторных механизмов, что в конечном итоге приводит к формированию плацентарной недостаточности и задержке роста плода [1; 5; 8; 11]. Однако на сегодняшний день дискутабельным остается вопрос: насколько оправданна, необходима и безопасна базовая антигипертензивная терапия при беременности [2]. Существует мнение, что некоторое повышение артериального давления у беременных с ХАГ носит компенсаторный характер, направлено на сохранение маточно-плацентарной перфузии на должном уровне для благополучного развития плода и не требует медикаментозной терапии [2; 10].
Цель: изучить влияние базовой гипотензивной терапии на состояние фетоплацентарного комплекса и исходы беременностей при хронической артериальной гипертензии.
Материал и методы исследования. Прослежены течение и исход беременностей у 266 женщин. Основную группу составили 104 беременные с ХАГ, которым была назначена базовая гипотензивная терапии (допегит 250-750 мг в сутки) с периода прегравидарной подготовки и ранних сроков гестации. В группу сравнения (n=80) включены пациентки, нерегулярно принимавшие антигипертензивные препараты. Контрольная группа (n=82) представлена практически здоровыми беременными. Обследование беременных проводилось согласно приказу № 572-н. Дополнительно, при сроках гестации 20-22 недели, всем пациентам выполнялось ультразвуковое исследование с доплерографией на аппарате HITACHI–5500. Определяли срок беременности по фетометрическим параметрам, оценивали локализацию и структуру трофобласта/плаценты, а также состояние маточно-плацентарного и фетоплацентарного кровотоков, с расчетом систоло-диастолического отношения (СДО) и индекса резистентности (ИР) в маточных артериях и артерии пуповины. Исследование системы гемостаза (состояние тромбоцитарного, коагуляционного гемостаза и фибринолиза) проводили общепринятыми методами, согласно рекомендациям Международного комитета по стандартизации в гематологии. Изучение уровней трофобластического бета-1-гликопротеина (ТБГ) и плацентоспецифического альфа-1-микроглобулина (ПАМГ-1) проводили методом иммуноферментного анализа с использованием наборов фирмы «Диагностика» (РФ). Учет результатов иммуноферментного определения гормонов и гравидарных белков проводили на фотометре «Униплан» (фирма «Пикон», РФ). Статистическая обработка результатов исследования проведена с помощью пакета прикладных программ Excel MS Office Professional и Statistiсa 6.0, c выведением М+m, процентов, логарифмических средних (x) с 95%-ным доверительным интервалом и достоверностью различий по t-критерию Стьюдента и точному критерию Фишера (Р).
Результаты исследования. Возраст беременных варьировал от 20 до 39 лет и в среднем составил в основной группе – 28,5±5,7 года, в группе сравнения – 27,2±6,4 года, в контрольной группе – 26,6±5,3 года. В большинстве наблюдений женщинам с ХАГ предстояли первые роды (рис. 1). В то же время у каждой 3 пациентки с ХАГ в анамнезе прослежены самопроизвольные и артифициальные аборты. Среди гинекологических заболеваний в основной группе и в группе сравнения превалировали воспалительные процессы половых органов, эктопия шейки матки, а миома матки прослежена в единичных случаях (рис. 1).
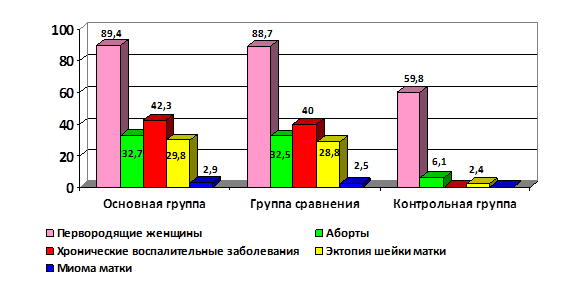
Рис. 1. Особенности акушерско-гинекологического анамнеза в группах.
Обращал на себя внимание богатый соматический анамнез беременных с ХАГ. Помимо имеющейся сердечно-сосудистой патологии, выявлены: ожирение (в основной группе - 27,9%; n=29, в группе сравнения - 26,2%; n=21), диффузное увеличение щитовидной железы (34,6% и 35% соответственно), заболевания желудочно-кишечного тракта (13,5% и 13,8%), хронический пиелонефрит (9,6% и 8,7%), варикозная болезнь вен нижних конечностей (7,7% и 7,5%). По мнению Н.И. Фадеевой и соавт. (2014), сочетание ХАГ и ожирения повышает вероятность родоразрешения пациентки до 33 недель более чем в 8 раз, в связи с развитием тяжелой преэклампсии и прогрессирующим антенатальным дистрессом гипотрофичного плода [8]. Известно, что ожирение является биологическим механизмом, ответственным за запуск гена AGT2R, повышающего риск развития преэклампсии за счет нарушения ренин-ангиотензин-альдостероновой системы [15]. С другой стороны, по данным литературы, в последние годы значительно увеличилась частота сочетания соматической патологии и воспалительных инфекционных заболеваний, что также может негативно отразиться на течении и исходе беременности [1; 5].
Следует отметить, что частота встречаемости соматической и генитальной патологии в основной группе и группе сравнения была сопоставима. У беременных контрольной группы отсутствовали экстрагенитальные заболевания.
Анализ течения I половины беременности, до проведения комплексного обследования, показал более высокую частоту развития токсикоза (26,3%; n=21) и угрожающего аборта (52,5%; n=42) у пациенток группы сравнения. В основной группе эти осложнения гестации встречались соответственно в 2,9% и 9,6% наблюдений.
В настоящее время доказано, что физиологическое течение гестационного процесса сопровождается увеличением коагуляционного потенциала крови вследствие развития фетоплацентарного комплекса, гормональных, гемодинамических и гиперволемических изменений [4]. Отличительной особенностью неосложненного течения беременности является то, что гиперкоагуляция не влечет за собой патологическое внутрисосудистое свертывание крови и тромбообразование с нарушением микроциркуляции и коагулопатией потребления. Адаптивные изменения гемостаза при беременности – это уникальная и обратимая способность женского организма [14]. В то же время возникновение любого патологического процесса способствует нарушениям гемостатического потенциала крови, осложняя течение основного заболевания и беременности. Зарубежные источники утверждают, что наличие артериальной гипертензии может привести к множеству тяжелых осложнений гестации, среди которых наиболее грозными являются: преждевременная отслойка плаценты, отслойка сетчатки, эклампсия с нарушением мозгового кровообращения и полиорганной недостаточностью, синдром диссеминированного внутрисосудистого свертывания крови (ДВС) [11; 12].
Исследование системы гемостаза у беременных с ХАГ, регулярно принимающих допегит, позволило констатировать незначительные отклонения основных параметров гемостазиограммы, свидетельствующие о развитии гиперкоагуляции, при отсутствии значимой разницы значений с контрольными данными (табл. 1). Однако у пациенток группы сравнения было установлено достоверное увеличение уровня фибриногена (в 1,5 раза), повышение тромбоцитов и их агрегационной способности (в 1,3 раза), избыточное накопление продуктов паракоагуляции (в 2,5 раза) и угнетение фибринолиза (в 1,4 раза) в сравнении с показателями контрольной группы.
Таблица 1
Основные показатели гемостазиограммы у беременных с ХАГ
|
Исследуемый показатель
|
Группы обследуемых женщин |
||
|
Основная группа (n = 104) |
Группа сравнения (n = 80) |
Контрольная группа (n = 82) |
|
|
Концентрация фибриногена (г/л) |
3,69±0,52 |
4,98±0,16* |
3,28±0,31 |
|
АПТВ (сек) |
29,81±0,33 |
31,52±0,75 |
30,45±0,43 |
|
Протромбиновый индекс (%) |
100,14±1,27 |
101,82±1,54 |
95,67±2,10 |
|
Количество тромбоцитов (х 109/л) |
286,79±3,64 |
312,23±5,41 |
258,37±4,69 |
|
Агрегация тромбоцитов при стимуляции АДФ 1х10-3 М Тма (%) |
52,77±4,41 |
59,84±3,18* |
47,12±2,34 |
|
РКМФ х 10-2 г/л |
6,08±1,12* |
11,36±2,67* |
4,58± 0,27 |
|
Фибринолиз (мин) |
15,95±1,33 |
19,91±1,24* |
14,12±0,52 |
* - различия показателей в сравнении с контрольной группой достоверны, Р<0,05.
Аналогичные данные об изменениях в системе гемостаза у беременных с артериальной гипертензией были опубликованы в работах С.В. Апресян (2012) и С.В. Кинжаловой и соавт. (2014) [1; 7]. В клинических исследованиях, проведенных J. Heimrath и соавт. (2014), инициацию изменений тромбоцитарного и плазменного звеньев гемостаза в виде гиперкоагуляции и повышения активности тромбоцитов у беременных с ХАГ связывают с дисфункцией эндотелия сосудов, что в конечном итоге приводит к структурно-функциональным изменениям в плаценте и плацентарной недостаточности [13].
Как известно, в акушерстве диссеминированное внутрисосудистое свертывание крови (ДВС) является важным звеном патогенеза многих патологических состояний, в том числе и невынашивания беременности [4; 6]. По мнению некоторых авторов, повышение фибриногена и тромбоцитов рассматривается как субкомпенсированная форма хронического ДВС-синдрома, которая может стать причиной формирования плацентарной недостаточности и задержки развития плода [4; 9].
Результаты ультразвуковой фето- и плацентометрии в группах беременных показали отсутствие достоверных различий. При выполнении эхографического исследования при сроках беременности 20-22 недели размеры плода соответствовали сроку гестации по аменорее, задержки роста плода, маркеров хромосомных аномалий развития, а также нарушений созревания плаценты не было выявлено нами ни в одном случае. При анализе параметров доплерометрии мы также не обнаружили выраженных нарушений маточно-плацентарного и плодово-плацентарного кровотоков (табл. 2). В то же время сравнительный анализ качественных параметров гемодинамики позволил выявить некоторое возрастание СДО и ИР в маточных артериях и артерии пуповины у беременных с ХАГ (Р>0,05).
Таблица 2
Результаты доплерометрии у беременных с ХАГ при сроках гестации 20-22 недели
|
Исследуемый показатель
|
Группы обследуемых женщин |
||
|
Основная группа (n = 104) |
Группа сравнения (n = 80) |
Контрольная группа (n = 82) |
|
|
СДО в маточных артериях |
2,08±0,10 |
2,24±0,21 |
1,95±0,15 |
|
ИР в маточных артериях |
0,52±0,03 |
0,55±0,04 |
0,48±0,06 |
|
СДО в артерии пуповины |
4,17±0,38 |
4,53±0,42 |
3,92±0,22 |
|
ИР в артерии пуповины |
0,72±0,04 |
0,76±0,06 |
0,69±0,08 |
Необходимо отметить, что в своем исследовании С.В. Апресян (2012) установил достоверное ухудшение показателей доплерометрии у беременных с ХАГ лишь при сроках гестации 29-32 недель [1]. Возможно, отсутствие выраженных изменений параметров фето-и плацентометрии, а также нарушений маточно-плацентарного и плодово-плацентарного кровотоков при проведении второго ультразвукового скрининга (20-22 недели) у беременных с ХАГ приводит к недооценке со стороны акушеров-гинекологов степени риска гестационных осложнений при пролонгировании беременности.
Для объективной оценки функциональных возможностей плаценты у беременных с ХАГ мы провели изучение плацентоспецифических протеинов в гравидарный период 20-22 недели (табл. 3).
Таблица 3
Особенности синтеза ТБГ И ПАМГ-1 у беременных с ХАГ
|
Исследуемый показатель
|
Группы обследуемых женщин |
||
|
Основная группа (n = 104) |
Группа сравнения (n = 80) |
Контрольная группа (n = 82) |
|
|
Трофобластический бета-1-гликопротеин (ТБГ) мкг/мл |
136,15±5,23 |
116,03±4,83* |
148,52±11,16 |
|
Плацентоспецифический альфа-1-микроглобулина (ПАМГ-1) нг/мл |
83,74±4,51 |
120,28±12,46*# |
75,44±5,43 |
* - различия показателей в сравнении с контрольной группой достоверны, Р<0,05;
# - различия показателей в сравнении с основной группой достоверны, Р<0,05.
При исследовании сывороточной концентрации ТБГ - специфического маркера плодовой части плаценты, выявлено некоторое снижение его активности у беременных с ХАГ, при этом значимые различия были выявлены только в группе пациенток, нерегулярно принимающих антигипертензивные препараты (табл. 3). В группе сравнения мы наблюдали снижение усредненных значений ТБГ в 1,3 раза в сравнении с показателем контрольной группы. В то же время содержание ПАМГ-1 – маркера материнской части плаценты – у беременных группы сравнения достоверно увеличивалось в сравнении с аналогичным параметром здоровых беременных (в 1,6 раза) и пациенток основной группы (в 1,4 раза). Разнонаправленные изменения в синтезе специфических протеинов ТБГ и ПАМГ-1, по мнению ряда авторов, являются проявлением неблагополучного течения беременности, плацентарной дисфункции, что непосредственно отражается на состоянии и развитии плода [1; 3].
Наблюдение за женщинами осуществлялось на протяжении всего срока беременности до ее завершения. Анализ течения и исходов беременностей в сочетании с ХАГ показал высокую частоту осложнений гестации (рис. 2).
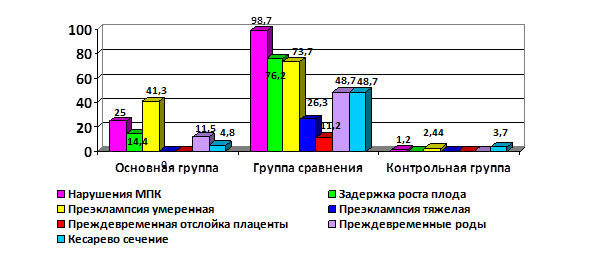
Рис.2. Течение и исходы беременности при хронической артериальной гипертензии
При проведении третьего ультразвукового скрининга нарушения маточно-плацентарного кровотока выявлены у 26 (25%) беременных основной группы и 79 (98,7%) – группы сравнения, задержка роста плода констатирована соответственно у 15 (14,4%) и 61 (76,2%). Развитие умеренной преэклампсии прослежено в основной группе у 41 беременной с ХАГ (41,3%), а при нерегулярном приеме антигипертензивных препаратов удельный вес преэклампсии средней степени тяжести возрастал в 1,8 раза. Кроме того, только в группе сравнения среди осложнений гестации были установлены: тяжелая степень преэклампсии (n=21), преждевременная отслойка плаценты (n=9), что дополнительно увеличило частоту досрочного завершения беременности путем операции кесарева сечения в этой группе (48,7%; n=39). По нашим данным, беременность в сочетании с ХАГ может завершиться срочными родами в 88,5% наблюдений при регулярном приеме антигипертензивных препаратов и своевременной профилактике осложнений гестации.
Заключение. Таким образом, анализ особенностей течения и исходов беременности в сочетании с ХАГ показал, что нерегулярный прием антигипертензивных препаратов способствует развитию плацентарной дисфункции уже при сроках гестации 20-22 недели, которая проявляется нарушениями коагуляционных свойств крови и разнонаправленными изменениями в синтезе специфических протеинов ТБГ и ПАМГ-1, без выраженных нарушений маточно-плацентарного и плодово-плацентарного кровотоков. Отсутствие изменений параметров фето-и плацентометрии, а также нарушений гемодинамики при проведении второго ультразвукового скрининга (20-22 недели) у беременных с ХАГ приводит к недооценке со стороны акушеров-гинекологов степени риска гестационных осложнений при пролонгировании беременности. В то же время результаты проведенного исследования доказали, что применение базовой гипотензивной терапии у женщин с ХАГ с периода прегравидарной подготовки и ранних сроков гестации позволяет снизить удельный вес осложнений гестации, предотвратить случаи тяжелой преэклампсии и преждевременной отслойки плаценты, уменьшить частоту преждевременных родов в 4 раза, а оперативного родоразрешения в 10 раз.
Рецензенты:
Чехонацкая М.Л., д.м.н., профессор, заведующая кафедрой лучевой диагностики и лучевой терапии ГБОУ ВПО «Саратовский ГМУ им. В.И. Разумовского» Минздрава России, г. Саратов;
Рогожина И.Е., д.м.н., профессор, заведующий кафедрой акушерства и гинекологии ФПК и ППС ГБОУ ВПО «Саратовский государственный медицинский университет им. В.И. Разумовского» Минздрава России, г. Саратов.



