Истоки методики лечения отрицательным давлением можно проследить с древних времен. Чаще всего вакуум-терапию использовали с целью кровопускания. Существуют упоминания, что в Древнем Риме Клавдий Гален применял банки, которые нагревали пламенем лампы и накладывали на кожу поверх небольших надрезов, полагая, что таким образом из организма удаляются различные яды, являющиеся первопричиной многих заболеваний. В Древней Руси использовались банки (горшки), в которых создавался вакуум прогреванием емкости изнутри, затем сосуд прикладывали к различным частям тела как с неповрежденной кожей, так и с признаками воспаления и ранами. В крестьянских семьях женщины лечили мастит, используя накладывание горшков. Оценка опыта применения этих методов в народной медицине способствовала внедрению простейших вариантов применения отрицательного давления в официальной медицине. Положительные клинические эффекты вакуумного воздействия нашли отражение в работах хирургов, стоматологов, терапевтов, невропатологов, спортивных врачей, а также в других областях медицинской практики. Так, в середине XIX века выдающийся русский хирург Н.И. Пирогов теоретически обосновал этот метод и назвал его «наружной вакуум-аспирацией». Он считал, что разреженный воздух способствует ликвидации воспалительного экссудата, механически очищая раневую поверхность. Т. Billroth высказал мнение, что воздействие отрицательного давления вызывает усиление миграции лейкоцитов в зоне воспаления, а увеличение их количества оказывает выраженное «рассасывающее действие» на «болеющие» ткани. Rogowicz считал, что местная застойная гиперемия сопровождается усилением регионарного тока лимфы, а циркулирующие в зоне гиперемии лимфоциты являются именно тем субстратом, который обеспечивает лечебный эффект.
Важной вехой научного обоснования применения с лечебно-профилактической целью разреженного воздуха являются работы немецкого хирурга Августа Бира «Искусственная гиперемия как метод лечения» (1906) и «Лечение застойной гиперемией» (1908). Он применял «сухие банки» при лечении фурункулов, карбункулов, абсцессов, маститов, инфильтратов. При этом А. Бир, называя действие застойной гиперемии могущественным, предлагал использовать ее для предупреждения инфекционных осложнений в чистых ранах. Начинающийся очаг острого воспаления он называл «благодарнейшей почвой для использования этого способа лечения». Он дал четкое обоснование лечебных свойств метода, которое включало, главным образом, «создание продолжительного и тщательного гиперемирования». Сутью разрешающего действия искусственной гиперемии в тканях, по его мнению, является рассасывание рубцов, узлов, сгустков крови за счет повышенного содержания лейкоцитов и выделяемых ими ферментов. Кроме того, А. Бир указывал на «всасывающее и болеутоляющее действие» застойной гиперемии за счет быстрого выведения различных веществ из зоны воспаления, ускорения оттока экссудата [10].
Вакуумная терапия на современном этапе является инновационным методом лечения ран различной этиологии, ускоряющим течение раневого процесса. ТерминVacuum-assisted closure (VAC® therapy) предложен специалистами компании Kinetic Concepts, Inc. (KCI, США, Сан-Антонио), которые являются первопроходцами в разработке профессионального оборудования для вакуумной терапии ран. Сотрудниками компании были организованы и выполнены основные многоцентровые клинические исследования по лечению различного типа ран, на которых основываются современные представления о показаниях и противопоказаниях к применению метода, выбору режимов терапии, материалов и механизмов для проведения лечения, длительности терапии, выявления осложнений и нежелательных явлений и др. В современной медицинской периодике можно встретить множество терминов, обозначающих вакуумную терапию ран. К ним относят в основном англоязычные термины: Negative pressure wound treatment (NPWT), Topical negative pressure treatment (TNP), Vacuum assisted therapy, Vacuum closure therapy, Vacuum sealing technique, Subatmospheric pressure dressings и др. Наибольшее распространение получили следующие названия методики: Negative pressure wound treatment (NPWT), V.A.C. therapy, Topical negative pressure treatment (TNP). В России чаще используют следующие понятия: вакуумная терапия (вакуум-терапия) ран, вакуум-ассистированные повязки, лечение ран отрицательным давлением.
Для наложения вакуумной повязки чаще всего используется гидрофильная полиуретановая губка с размером пор от 400 до 2000 микрометров, герметизирующее пленочное адгезивное покрытие, дренажная трубка и источник вакуума с емкостью для сбора жидкости. В определенных случаях может быть использована поливиниловая губка с размером пор 700-1500 микрометров, встречаются упоминания о поливиниловой губке с размером пор 60-270 микрометров. Аппараты для вакуумной терапии способны создавать и поддерживать длительное время отрицательное давление в ране в постоянном или прерывистом режиме. Используется отрицательное давление в диапазоне от 50 до 200 мм рт. ст., оптимальным считается уровень отрицательного давления в ране 125 мм рт. ст. При поверхностных дефектах для повышения надежности герметичности системы можно наносить по периметру раны пасту Стомагезив (или ее аналог).
Противовоспалительный эффект вакуумной терапии ран продемонстрирован Morykwas, M.J., Argenta, L.C. в исследованиях на животных в 2006 г. в Сан-Антонио (США), в которых доказано, что при использовании вакуумной терапии по сравнению со стандартной обработкой ран физиологическим раствором уровень противовоспалительного цитокина интерлейкин – 10 (IL10) выше [26]. Исследования фрагментов мышечной ткани, взятой у пациентов, получающих вакуумную терапию, показали значительное снижение тканевой инфильтрации макрофагами и снижение экспрессии воспалительных цитокинов (IL-1b, TNF-alpha) по сравнению с лечением традиционными способами [17]. В исследованиях in vitro показано, что отрицательное давление стимулирует миграцию и пролиферацию эндотелиоцитов, ангионеогенез [23]. Отмечено, что выработка эндотелиоцитов мигрирующего и пролиферативного типа выше при использовании режима прерывистого отрицательного давления. Отрицательное давление не оказывает никакого влияния на функции кожных фибробластов [16]. В исследованиях на свиньях продемонстрировано более быстрое формирование грануляционной ткани в ранах по сравнению с использованием повязок, создающих влажную среду. За счет удаления избытка раневого экссудата уменьшается микробное обсеменение ран [26]. При изучении различных режимов воздействия отрицательного давления на рану доказано, что чередование циклов покоя и вакуумирования улучшает эластичность тканей, способствует выработке факторов роста эндотелия сосудов (VEGF) и фибробластов (FGF-2) [14].
Ведущие зарубежные и отечественные специалисты в области ран и раневой инфекции выделяют следующие лечебные эффекты воздействия на раневой процесс отрицательного давления [6-8; 26]:
1. Активное удаление избыточного раневого отделяемого, в том числе веществ, замедляющих заживление раны (например, матриксные металлопротеиназы и продукты их распада).
2. Сохранение влажной раневой среды, стимулирующей ангиогенез, усиливающей фибринолиз и способствующей функционированию факторов роста.
3. Ускорение снижения бактериальной обсемененности тканей раны. В исследованиях De Franzo A.J. et al. и Morykwas M. et al. (1999) было доказано, что деконтаминация раны ниже критического уровня при использовании вакуум-терапии достигается к 4-5-м суткам против 11 суток при других методах местного лечения ран.
4. Снижение локального интерстициального отека тканей, снижение межклеточного давления, усиление местного лимфообращения и транскапиллярного транспорта, что в результате улучшает раневую среду и питание тканей и увеличивает скорость формирования грануляционной ткани, а улучшение перфузии раневого ложа также дополнительно способствует деконтаминации раны.
5. Усиление местного кровообращения. В исследованиях Morykwas M. et al. было выявлено, что прирост интенсивности местного кровообращения при уровне отрицательного давления 125 мм рт. ст. достигал примерно 400% по отношению к исходному уровню, а применение локального прерывистого вакуума в течение 5 минут на уровне 125 мм рт. ст. с последующим отсутствием вакуумного воздействия в течение 2 минут является наиболее оптимальным режимом лечебного воздействия на рану для стимуляции местного кровообращения.
6. Деформация тканевого ложа. Стенки открытых пор губки прикрепляются к раневому ложу, в то время как внутренняя часть пор не входит в соприкосновение с раной. Таким образом, за счет локального отрицательного давления происходят растяжение и деформация ткани раневого ложа. Это вызывает деформацию клеток вакуумируемых тканей и стимулирует миграцию и пролиферацию клеток. Это похоже на процесс клеточной пролиферации, который имеет место при использовании метода дозированного тканевого растяжения в пластической хирургии, а также при использовании дистракционных костных аппаратов в травматологии, ортопедии и челюстно-лицевой хирургии. В исследованиях in vitro показано, что растяжение клеток способствует их пролиферации, в то время как нерастянутые клетки утрачивали способность к столь же интенсивному делению. Экспериментальное изучение данного эффекта позволило объяснить его особенностями строения цитоскелета и наличием косвенных связей между клеточной стенкой и ядром клеток. Эти связи в эксперименте передают механические силы растяжения клеточной стенки к ядрам клеток, приводя к ряду событий, результатом которых является повышение выработки факторов роста, тканевых протеинов, генной экспрессии, которая индуцирует приспособительные изменения в клетках и усиливает процесс клеточной пролиферации.
7. Уменьшение площади раны. Прямое воздействие отрицательного давления на дно и края раны в условиях внешней изоляции оказывает постоянный эффект в отношении краев раны, способствуя ее стяжению. Этот эффект напрямую снижает размеры раны, независимо от интенсивности клеточной пролиферации. Вакуумная терапия посредством улучшения качества грануляционной ткани повышает шансы на успех в закрытии раны местными тканями. Вследствие того что вакуумная повязка уменьшает размеры раны, предварительное растяжение местных тканей перед пластикой может не понадобиться. Наложение вакуум-повязки на пересаженный расщепленный кожный лоскут улучшает адаптацию лоскута к раневой поверхности, позволяет удалять избыточный раневой экссудат, стимулирует ангиогенез и предохраняет пересаженный лоскут от смещения. Для применения метода вакуумной терапии после осуществления свободной кожной пластики и укрытия вакуумной повязкой кожных лоскутов рекомендуется использование уровня отрицательного давления от 50 до 75 мм рт. ст. вместо традиционно используемых 125 мм рт. ст.
8. Раневая гипоксия. Прямое воздействие вакуума на раневое ложе приводит к локальному снижению парциального давления кислорода в ране, однако это стимулирует формирование новых сосудов и дальнейшее улучшение качества грануляционной ткани. Тем самым в итоге обеспечивается усиление тканевой оксигенации.
9. Сокращение затрат. Вакуум-повязки накладываются бессменно на длительный срок (в среднем от 2 до 6 суток), что позволяет даже в первую фазу раневого процесса обходиться без перевязок, экономя перевязочные средства, препараты местного действия, а также силы и время медицинского персонала.
10. Профилактика внутрибольничных инфекций. Длительное отсутствие перевязок у стационарного больного, а значит и контакта раны с инструментом и воздухом лечебного учреждения, руками медицинского персонала снижает риск контаминации раневой поверхности госпитальными штаммами микроорганизмов.
11. Усиление эффекта медикаментозного лечения. В условиях усиления местного крово- и лимфообращения и транскапиллярного транспорта, улучшения перфузии раневого ложа увеличивается концентрация в тканях раны вводимых парентерально и перорально лекарственных средств, что также повышает общую эффективность лечения. К этому следует добавить, что быстрое и эффективное лечение ран с помощью вакуумной терапии имеет значительные преимущества применения, связанные с увеличением выживаемости пациентов, снижением затрат на лечение, улучшением качества жизни и уменьшением числа раневых и системных осложнений и повторных операций.
Следующим эффективным этапом развития методики лечения ран отрицательным давлением является сочетание дренажно-промывной и вакуумной систем. В зарубежной литературе такой технологический подход получил название вакуум-инстилляционная терапия (Vacuum Instillation Therapy, Negative Pressure Wound Therapy Instillation). Схема метода представлена на рисунке.
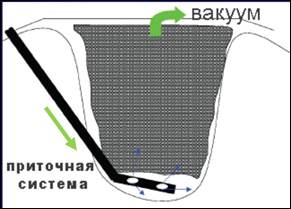
Принцип вакуумно-инстилляционного метода лечения ран
В условиях выраженной контаминации ран с наличием дополнительных гнойных полостей и карманов, при гнойном поражении прилежащих костных структур к созданному отрицательному локальному давлению добавляется промывание растворами антисептиков. При тяжелом болевом синдроме в промывной раствор можно добавлять анестетики. С целью создания влажной среды в асептических ранах целесообразно использовать раствор Рингера. Вакуум-терапия с промывной системой улучшает течение всех стадий раневого процесса. Для нее характерны эффекты классической технологии вакуум-терапии, а инстилляция жидкости способствует более быстрому очищению раны за счет создания влажной среды и антисептическому воздействию на микроорганизмы.
Сочетание вакуумной терапии с инстилляцией растворов было описано Fleischmann в 1998 году [24]. В ретроспективном анализе результатов лечения 5 пациентов Wolvos et al. (2004) оценили результаты вакуумно-инстилляционной терапии с использованием растворов анестетика или антибиотика. У всех пациентов наблюдались гнойные раны с болевым синдромом. Длительность инстилляции растворов была в диапазоне 15-60 секунд, с 5-минутным перерывом в работе и последующим чередованием отрицательного давления 125 мм рт. ст. Цикл повторялся каждые 3 часа. Процедура продолжалась в среднем 15 дней. В некоторых случаях для инстилляции были использованы лидокаин, ванкомицин, гентамицин и тобрамицин. После инстилляции патологический рост микроорганизмов не наблюдался, болевой синдром значительно уменьшался [27].
Bernstein и Tam (2005) сообщают о вакуум-инстилляционной терапии послеоперационых ран у больных с синдромом диабетической стопы. Цикл лечения состоял из введения 0,9%-ного раствора хлорида натрия, полимиксина В, бацитрацина, продолжительность инстилляции раствора в рану составляла 90 секунд, далее следовала экспозиция раствора, пауза в течение 5 минут. Затем отрицательное давление 12 мм рт. ст. в течение 6 часов. Авторы констатировали снижение сроков пребывания в стационаре, частоты ампутации, а также отметили, что инстилляция раствора уменьшает вязкость экссудата и способствует более эффективной элиминации экссудата из раны [13].
В более поздних исследованиях Gabriel et al. (2008) приводят результаты применения ВИТ у 15 пациентов с гнойными ранами, которым проводилась терапия с раствором нитрита серебра, в сравнении с лечением марлевыми салфетками. Результаты показали, что пациентам, получавшим ВИТ, по сравнению с больными группы сравнения требовалось значительно меньшее количество дней лечения (9,9 ± 4,3 против 36,5 ± 13,1 дня, р <0,001), наблюдались более короткие сроки очищения ран (6,0 ± 1,5 против 25,9 ± 6,6 дня, р <0,001), длительности закрытия ран (13,2 ± 6,8 против 29,6 ± 6,5 дня, р <0,001). Авторы пришли к выводу, что использование ВИТ может сократить затраты и уменьшить сроки пребывания пациентов с инфицированными ранами в стационаре [18].
В ретроспективном исследовании Timmers et al. (2009) оценили клинические результаты лечения 30 пациентов с диагнозом остеомиелит костей таза или нижней конечности, которым произведена хирургическая санация, получавших системную антибиотикотерапию, с последующим добавлением ВИТ с использованием раствора Рolyhexanide (Пронтосан). Пациенты контрольной группы получали стандартную хирургическую обработку, имплантацию спейсера с гентамицином и внутривенные инфузии антибиотика. У больных NPWTi, уровень рецидивов инфекции составил 3/30 (10%) по сравнению с 55/93 (58,5%) в контрольной группе (р <0,0001). Кроме того, для пациентов, получающих ВИТ, общая продолжительность пребывания в стационаре была значительно короче (36 [диапазон: 15-75] против 73 дней [диапазон: 6-149]; р <0,0001), а количество хирургических санаций было значительно меньше по сравнению с контрольной группой (2 [диапазон: 1-4] В. 5 [диапазоне: 2-42]; р <0,0001). Авторы пришли к выводу, что у больных с посттравматическим остеомиелитом добавление в схему лечения ВИТ снижает потребность в повторных хирургических вмешательствах по сравнению со стандартной терапией [19].
Кроме того, Schintler и др. (2009) сообщили об успешном лечении с помощью ВИT 15 больных с инфекциями кожи и мягких тканей. Проводилась инстилляция раствора Полигексанида (Пронтосан). Время введения раствора зависело от размеров раны, пауза составляла 20 минут во всех случаях. Продолжительность терапии составляла от 4 до 18 суток со сменой повязок через 2-4 дня. Наблюдалось купирование инфекции, полное заживление было достигнуто у всех пациентов. Авторы пришли к выводу, что ВИТ оптимальна для лечения гнойных ран кожи и подкожной клетчатки [22].
В 2010 году Raad и др. провели ретроспективный обзор проспективной базы лечения ран в течение 2 лет. Пяти пациентам с варикозными трофическими язвами (> 200 cm2) и с колонизацией больше чем 105 бактерий (у 2 больных высевалась мультирезистентная Pseudomonas, у 3 пациентов верифицирован метициллин-резистентный стафилококк) была произведена хирургическая обработка, а затем наложена вакуум-ассистированная повязка с инстилляцией в течение 10 дней с раствором 12,5% Dacin (раствор гипохлорита натрия, борной кислоты), раствор вводился в течение 10 минут каждый час. После 10 дней терапии, при исследовании биоптатов из двух мест в области раны, зафиксировано отсутствие патогенной флоры. Это позволило следующим этапом произвести аутодермопластику с наложением вакуум-ассоциированной повязки в течение 4 дней. Аутодермотрансплантат прижился на 100% поверхности, и в течение года все язвы полностью заживлены. Полученные результаты свидетельствуют о том, что вакуумная инстилляционная терапия является эффективной в лечении хронических варикозных трофических язв [25].
Встречаются отдельные клинические наблюдения с использованием методики вакуум-инстилляционной терапии ран у больных с сахарным диабетом Christy L. Scimeca и др. (2010), когда в раствор антисептика добавляется инсулин. Эффективность и целесообразность этого метода требует более широкого изучения.
Вакуумно-инстилляционные системы в настоящее время выпускаются двумя компаниями: Kinetic Concepts, Inc., Сан-Антонио, штат Техас) и Svedman в Sved TM. Они представляют собой аппарат для вакуумной терапии, в который дополнительно встроен блок для приточной инстилляции. К сожалению, обе компании не представлены в России.
Выводы
Таким образом, методика вакуумной инстилляционной терапии является следующим перспективным этапом развития метода лечения ран субатмосферным отрицательным давлением. Вакуум-инстилляционная терапия в комплексном лечении инфицированных и гнойных, острых и хронических ран способствует более быстрому купированию местного гнойно-воспалительного процесса, деконтаминации ран, очищению от некрозов, позволяет сократить сроки подготовки раны к пластическому закрытию, избежать ежедневных болезненных перевязок, предотвратить развитие внутрибольничной инфекции.
В 2014 г. в США состоялся первый международный консенсус и опубликованы международные рекомендации по лечению ран вакуумно-приточным методом. Несмотря на очевидную перспективу и положительный эффект лечения ран методом вакуум-инстилляции, многие вопросы еще остаются открытыми и требуют дополнительного изучения. В перспективе следует уделить внимание разработке оптимального рабочего цикла вакуумно-инстилляционной терапии: введение раствора - пауза - отрицательное давление, частоте и длительности курса и подбору оптимальных растворов для инстилляции.



