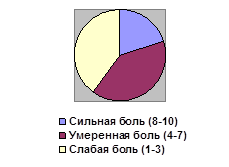Одна из часто встречающихся патологий опорно-двигательного аппарата у взрослого населения – остеоартрозы крупных суставов. Они являются причиной инвалидизации населения и по распространенности занимают третье место среди всех причин, а по уровню утраты временной нетрудоспособности – пятое [1].
Наиболее тяжелой формой остеоартроза является деформирующий артроз тазобедренного сустава (коксартроз). У лиц старше 35 лет заболеваемость коксартрозом достигает 10,8% и увеличивается до 35,4% среди лиц старше 85 лет [2].
В связи с низкой эффективностью множества консервативных методов лечения при запущенных формах коксартроза были расширены показания к раннему оперативному лечению с рекомендацией проведения тотального эндопротезирования тазобедренного сустава (ТЭТБС). Частота ТЭТБС неуклонно возрастает и превышает 100 случаев на 100 тысяч населения в год [3]. Ежегодно происходит модернизация техник оперативного пособия, появляются новые конструкции эндопротезов, однако частота послеоперационных осложнений существенно не снижается [4].
Согласно наблюдениям травматологов-ортопедов эффективность лечения пациентов с коксартрозом напрямую зависит от компенсаторных возможностей организма и последующей реабилитации [5].
В свою очередь залогом хорошей реабилитации является соблюдение основных принципов: этапности, непрерывности, индивидуальности, преемственности, комплексности [6]. Программы реабилитации, направленные на снижение частоты послеоперационных осложнений и повышающие эффективность лечения, представлены в современной отечественной и зарубежной научной литературе.
На базе ГБУЗ МО МОНИКИ им. М.Ф. Владимирского применяется трехэтапный комплексный подход к реабилитации пациентов Московской области после ТЭТБС с использованием опыта отечественных и зарубежных авторов.
Цель исследования
Оценить эффективность трехэтапного комплексного подхода в реабилитации пациентов после ТЭТБС в условиях отделения травмотологии и ортопедии ГБУЗ МО МОНИКИ им. М.Ф. Владимирского.
Материал и методы
В исследовании принимали участие 92 пациента с коксартрозом, госпитализированных в отделение травматологии и ортопедии ГБУЗ МО МОНИКИ им. М.Ф. Владимирского с января 2016 г. по март 2017 г. в возрасте от 28 лет (1988 г.р.) до 81 года (1935 г.р.). Из них женщин 42 (46,65%), а мужчин 50 (54,35%).
У 83 человек (90,3%) был диагностирован первичный коксартроз, у 5 (5,4%) – диспластический коксартроз, у 4 (4,3%) – травматические повреждения тазобедренного сустава. Двусторонний патологический процесс наблюдался у 15 (16,3%) пациентов. Давность заболевания составляла от 9 до 16 лет.
Сопутствующие соматические заболевания отмечались у 74 (80,4%) пациентов, у 42 из них было сочетание 2–3 патологий. Чаще встречались: ишемическая болезнь сердца, варикозная болезнь вен нижних конечностей, сахарный диабет, хронические заболевания желудочно-кишечного тракта. К факторам риска развития послеоперационных осложнений относились: наличие сопутствующей патологии, возраст свыше 70 лет, продолжительность операции более 3 часов, ожирение, длительное пребывание в стационаре до операции. Сочетание более 2 факторов риска наблюдалось у 54 пациентов (73%) (табл. 1).
Таблица 1
Сопутствующая патология у наблюдаемых пациентов
|
№ |
Сопутствующие заболевания |
Количество пациентов |
|
1 |
Ишемическая болезнь сердца |
46 / (62 %) |
|
2 |
Варикозная болезнь нижних конечностей |
11 / (15%) |
|
3 |
Сахарный диабет |
9 / (12%) |
|
4 |
Хронические заболевания ЖКТ |
8 / (11%) |
Показаниями к выполнению операции ТЭТБС являлись наличие стойкого болевого синдрома, нарушения функции и опороспособности конечности, вызванные заболеваниями и повреждениями сустава.
Всем пациентам было выполнено ТЭТБС. 80 (87%) пациентам были имплантированы эндопротезы с бесцементным типом фиксации, а 12 (13%) пациентам – с цементным.
Нами был разработан и внедрен комплекс восстановительных мероприятий, включающий в себя ранний послеоперационный период, курс реабилитации в оздоровительном центре, а также на амбулаторном этапе.
При оперативном лечении в качестве метода обезболивания чаще использовалась спинальная анестезия. В течение первых суток после операции производилась коррекция гомеостаза в условиях отделения реанимации.
Ранний период реабилитации включал:
– профилактику ранних послеоперационных осложнений (дыхательную гимнастику, щелочные ингаляции, массаж грудной клетки, эластичное бинтование нижних конечностей на срок до 3 недель, фотохромотерапию синим спектром на область швов в перевязочной);
– диадинамофорез местных анестетиков с анальгетической целью начиная со 2-х суток после операции;
– позиционное укладывание на кровати, постепенное расширение двигательного режима (подбор индивидуальных комплексов лечебной физкультуры – от изометрической гимнастики на 2–3-и сутки с добавлением упражнений на отведение и напряжение мышц голени и бедра, обучение ходьбе на костылях к 5–6-му дню без опоры на оперированную конечность);
– электростимуляцию мышц около пораженного сустава для коррекции ходьбы (уменьшение асимметрии);
– лазерную терапию и инфракрасное облучение на послеоперационную область для улучшения процессов остеорепарации и микроциркуляции;
– магнитотерапию с обезболивающей и противоотечной целью.
Для начала реабилитации имелись следующие противопоказания: обострение сопутствующих заболеваний, АД ниже 100 мм рт. ст., гипертермия выше 38°С, тахикардия.
Таким образом, в послеоперационном периоде в отделении травматологии и ортопедии нашего стационара пациенты получали комплексное лечение, включающее лекарственную терапию, физиотерапию, лечебную физкультуру и массаж. Затем все пациенты направлялись в лечебно-оздоровительный центр для прохождения курса реабилитации, после чего они наблюдались у хирурга по месту жительства. Амбулаторно продолжался комплекс мероприятий, направленных на восстановление функций опорно-двигательного аппарата. Ежемесячно проводились занятия по лечебной физкультуре, а каждые 2 месяца пациенты получали курс массажа. Электростимуляция проводилась каждые 3 месяца. Через 12 месяцев после операции все 92 пациента приезжали в отделение травматологии и ортопедии на контрольный осмотр, во время которого проводилась оценка эффективности оперативного лечения и реабилитационных мероприятий.
Результаты и их обсуждение
При осмотре в отделении травматологии и ортопедии улучшение состояния пациентов фиксировали при отсутствии болевого синдрома, максимально возможном восстановлении амплитуды движений суставов пораженного сегмента, силы и тонуса, возможности ходьбы без дополнительных приспособлений.
Клиническую оценку болевого синдрома проводили по визуальной аналоговой шкале (Visual Analogue Scale), суть которой состоит в том, что пациент изображал силу боли на отрезке прямой линии 10 см, где начальная точка – отсутствие боли, а конечная – невыносимая боль (рис. 1).
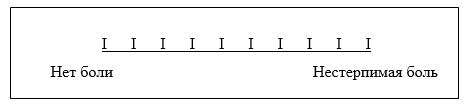
Рис. 1. Визуальная аналоговая шкала боли
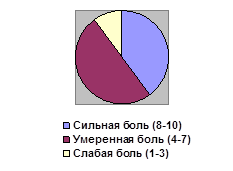
Опрос пациентов проводили на момент их госпитализации в отделение травматологии и ортопедии и при выписке из стационара. Таким способом оценивались изменения восприятия пациентом своих болевых ощущений (рис. 2).
|
Группа исследования |
До лечения |
После лечения |
|
Оперативное лечение |
|
|
Рис. 2. Значение интенсивности болевого синдрома (в % отношении)
В результате проведенных исследований было выявлено, что сила болевого синдрома после проведенных лечебных и реабилитационных мероприятий существенно уменьшалась.
Измерение амплитуды активных и пассивных движений проводилось с помощью гониометра и ротатометра по стандартной методике гониометрии (ангулометрии), включенной в номенклатуру международных стандартных ортопедических измерений (ISOM).
В зависимости от функционального состояния тазобедренного сустава каждому признаку соответствовал определенный балл — 6, 5, 4, 3, 2, 1 или 0.
Оценка объема движений в тазобедренном суставе после эндопротезирования тазобедренного сустава осуществлялась согласно количественной шкале М. D'Aubigne и М. Postel (табл. 2).
Таблица 2
Количественная шкала М. D'Aubigne и М. Postel [7]
|
Баллы |
Боль |
Мобильность |
Возможность ходить |
|
0 |
Интенсивная и постоянная |
Анкилоз в порочном положении |
Не ходит |
|
1 |
Выраженная боль даже ночью |
Движений нет; боль или легкая деформация |
Только с помощью костылей |
|
2 |
Выраженная боль при ходьбе |
Сгибание до 40° ограничивает активность |
Только с помощью тростей |
|
3 |
Терпимая боль при ограниченной активности |
Сгибание от 40° до 60° |
Менее 1 часа с одной тростью, с большими трудностями – без трости |
|
4 |
Незначительная боль при ходьбе, проходит при отдыхе |
Сгибание от 60° до 80°, пациент дотягивается до стопы |
Долго – с тростью, короткое время – без трости с хромотой |
|
5 |
Незначительная и непостоянная боль, обычная активность |
Сгибание от 80° до 90°, отведение менее 15° |
Без трости, но с легкой хромотой |
|
6 |
Боли нет |
Сгибание более 90°, отведение до 30° |
Норма |
Результаты функциональности тазобедренного сустава после операции и реабилитации по данной шкале представлены в таблице 3.
Таблица 3
Результаты гониометрии до и после лечения в баллах
|
Характеристика признака |
Баллы |
Количество пациентов в % |
||
|
До лечения |
После лечения |
После реабилитации |
||
|
Сгибание и отведение в пределах нормы |
5–6 |
4 |
79 |
97 |
|
Сгибание от 40° до 80° |
3–4 |
69 |
21 |
3 |
|
Анкилоз, боль, ограничение активности |
0–2 |
27 |
0 |
0 |
|
Всего: |
|
100 |
100 |
100 |
Как видно из этой таблицы, в послеоперационном периоде сохранялось ограничение движений в тазобедренном суставе. Проведенный комплекс реабилитационных мероприятий позволил восстановить функциональность тазобедренного сустава у 97% пациентов.
Важным показателем, характеризующим функциональное состояние тазобедренного сустава, является ходьба. В результате проведенной реабилитации была отмечена значимая положительная динамика этого показателя. Так, ограничение возможности ходить на большие расстояния до операции наблюдалось у 98% пациентов, после ТЭТБС – у 29%, а после прохождения трех этапов реабилитации – всего у 5% (табл. 4).
Таблица 4
Характеристика ходьбы
|
Характеристика признака |
Баллы
|
Количество больных в % |
||
|
До лечения |
После лечения |
После реабилитации |
||
|
Ходьба возможна без ограничений |
5–6 |
2 |
71 |
95 |
|
Ходьба возможна без дополнительных средств стабилизации сустава, но ограничена в усложненных условиях и на большие расстояния (более 2 км) |
3–4 |
68 |
29 |
5 |
|
Ходьба невозможна без дополнительных средств стабилизации сустава (ортезов и др.) или сильно затруднена |
0–2 |
30 |
0 |
0 |
|
Всего: |
|
100 |
100 |
100 |
Из полученных данных видно, что практически у всех пациентов полностью восстановился объем движений в тазобедренном суставе.
В результате проведенного комплексного лечения послеоперационных осложнений не наблюдалось. Заживление ран по типу первичного натяжения наступило у всех 92 пациентов.
Выводы
Разработанный нами алгоритм восстановительного лечения после ТЭТБС отвечал основным принципам реабилитации. Она была непрерывной и проводилась на всех этапах ведения пациентов в течение 12 месяцев (ранний, ближайший и поздний послеоперационные периоды). Преемственность осуществлялась между стационаром, оздоровительным центром и поликлиникой. Использовался комплексный подход к выбору программы физиотерапии и лечебной физкультуры, а также учитывались индивидуальные особенности пациентов.
Согласно полученным результатам такой трехэтапный комплексный подход к реабилитации пациентов после ТЭТБС в значительной мере способствует:
– снижению рисков развития послеоперационных осложнений (таких как гнойно-воспалительные осложнения, пневмония, тромбозы, вывих головки эндопротеза и др.);
– восстановлению функциональности тазобедренного сустава;
– улучшению качества жизни пациентов за счет восстановления ходьбы без ограничений и дополнительных вспомогательных средств;
– улучшению психоэмоционального состояния больного.