Паховая грыжа отличается преимущественным поражением лиц трудоспособного возраста. Рецидивы грыж возникают до 10% случаев при простых формах, до 30% - при рецидивных, гигантских, ущемленных, скользящих формах грыж. За последние годы продолжается рост числа методов пахового грыжесечения, что свидетельствует о неудовлетворенности хирургов их результатами [1-3]. Способ пахового грыжесечения по Лихтенштейну стал популярным ввиду его минимальной инвазивности, легкой и удобной техники исполнения, низкого показателя рецидива. В то же время многие авторы отмечают негативное влияние эндопротеза на элементы семенного канатика, частое развитие хронических болей в паху, чувство наличия инородного тела в этой области, сохранение риска рецидива грыжи [4-6]. В связи с дороговизной оборудования и расходных материалов, наличием противопоказаний, развитием редких, но очень опасных субоперационных осложнений, а также отсутствием подготовленных специалистов лапароскопическая герниопластика не получила широкого применения в хирургической практике [7-9]. Кроме того, по данным отечественных и зарубежных авторов, убедительных данных, свидетельствующих о преимуществе не натяжных способов герниопластики перед натяжными, нет [10; 11].
Разработка и внедрение в хирургическую практику более эффективного способа пахового грыжесечения с использованием местных тканей у мужчин репродуктивного возраста, исключающих ишемию тканей и применение алломатериалов, имеет большое научно-практическое значение.
Цель исследования – улучшение результатов лечения паховой грыжи путем разработки способа создания мышечной защиты глубокого кольца и задней стенки пахового канала.
Материал и методы исследования. Работа выполнена на клинических базах кафедры хирургии ФПК и ППС ГБОУ ВО «ДГМУ» с 2012 по 2017 г. В данной работе проведен анализ результатов лечения 238 пациентов из 1214 с паховой грыжей, оперированных разными способами (мышечно-апоневротическая пластика, аллопластика по способу Лихтенштейна и собственным способом). Пациенты были госпитализированы как в плановом, так и в экстренном порядке. Среди них преобладали пациенты, которым были выполнены плановые оперативные вмешательства. Средний возраст для мужчин составил 46±12,1 года. Распределение пациентов по длительности заболевания представлено в диаграмме на рисунке 1.
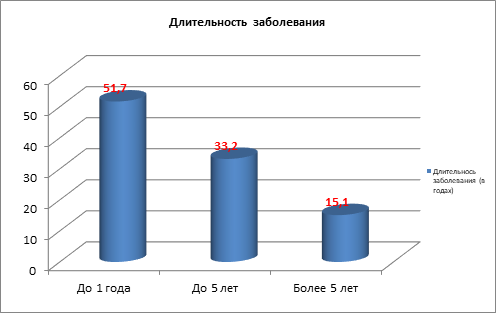
Рис. 1. Распределение пациентов с паховой грыжей по длительности заболевания
Данные, представленные на рисунке 1, свидетельствуют о том, что больше всего пациентов (51,7%) с паховой грыжей были оперированы в первый год от начала заболевания. На наш взгляд, это является свидетельством качественной и доступной санитарно-просветительной работы среди населения, низкого уровня качества жизни у пациентов с паховой грыжей и роста доверия к хирургам.
Распределение пациентов с паховой грыжей по локализации представлено в диаграмме на рисунке 2.
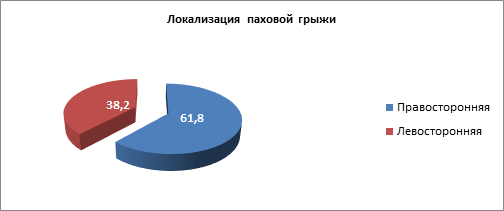
Рис. 2. Распределение пациентов с паховой грыжей по локализации
Как видно в диаграмме на рисунке 2, чаще всего (61,8%) паховая грыжа была расположена справа, что, на наш взгляд, не соответствует тезису «причиной грыжи является нарушение соотношения коллагенов, слабость соединительной ткани».
Распределение пациентов с паховой грыжей по виду грыжи: косой, прямой - представлено в диаграмме на рисунке 3.
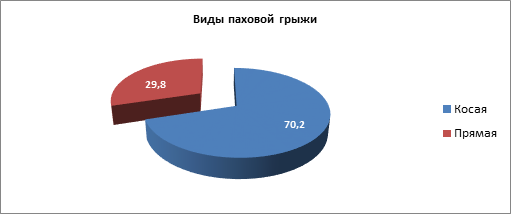
Рис. 3. Распределение пациентов с паховой грыжей по виду
Данные диаграммы на рисунке 3 указывают на то, что пациенты имеют косую паховую грыжу чаще, чем прямую. Это, по-видимому, связано с тем, что пациент рождается со сформированной паховой щелью, иногда и с врожденной косой паховой грыжей, а также предпосылками для развития грыжи: широкое глубокое кольцо или наличие незаращенного влагалищного отростка брюшины, который затем с возрастом проявляется клинически.
Среди всех пациентов с паховой грыжей большую часть представили мужчины молодого и среднего возраста, которые и явились предметом нашего исследования. Из них для оценки эффективности хирургического лечения нами выделены 238 мужчин трудоспособного возраста.
Распределение пациентов в соответствии с классификацией L. М. Nyhus представлено на диаграмме рисунка 4.
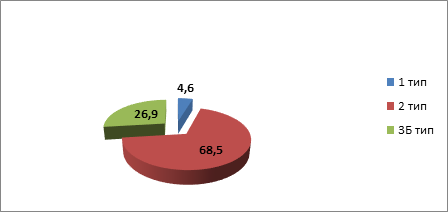
Рис. 4. Распределение пациентов с паховой грыжей по типам
Данные диаграммы на рисунке 4 свидетельствуют о том, что наибольшую часть составляют пациенты с паховой грыжей 2 типа, 26,9% - с паховой грыжей 3Б типа и всего 4,6% - 1 типа, которые требуют у мужчин репродуктивного возраста индивидуальной оперативной техники.
С целью получения достоверных результатов исследования они были распределены на две группы: сравнения (100) и основную (138). Обе группы пациентов репрезентативны по возрасту, длительности заболевания, виду и локализации грыжи. Учитывая наибольшую распространенность среди мужчин косой паховой грыжи, мы избрали этот вид грыжи для своих научных исследований. Пациентам группы сравнения выполнена мышечно-апоневротическая пластика задней стенки пахового канала, а основной - разработанным нами способом (патент РФ на изобретение № 2630616). Сущность предлагаемого способа заключается в следующем: вскрываем паховый канал, выделяем грыжевой мешок. Небольшой грыжевой мешок у части пациентов (35,7%) инвагинировали в брюшную полость. В остальных случаях грыжевой мешок прошивали у шейки, перевязывали и отсекали. Ремоделирование задней стенки пахового канала начинали с восстановления поперечной фасции у глубокого пахового кольца соответственно диаметру семенного канатика. Вместо узловых швов (метод Марси) накладываем П-образный шов, который прочно цепляется за волокна поперечной фасции. Для этого шва используем нить, наложенную на культю грыжевого мешка. Перемещение внутренней и поперечной мышц к паховой связке выше и ниже проксимального отдела семенного канатика осуществлялось с натяжением лигатуры только до соприкосновения с мышечной тканью, внутренний диаметр которого соответствует наружному диаметру проксимальной части семенного канатика. С медиальной поверхности семенной канатик полукругом охватывает мышечное полукольцо, а с латеральной – сухожильное полукольцо из паховой связки. Образуется функционирующая в такт с напряжением мышц брюшной стенки мышечно-апоневротическая манжета, что благоприятно влияет на элементы семенного канатика. Паховый канал, соответственно боковым мышцам, формируем без какого-либо натяжения и полного затягивания швов на мышечной ткани.
Предлагаемый способ позволяет, чтобы паховая связка и мышцы находились на расстоянии «рукопожатия» и мирного сосуществования, а не в «железной» схватке, где мышечная ткань обречена на «удушение». Это обеспечивает защиту глубокого кольца и задней стенки пахового канала мышечной тканью, что и является гарантией от рецидива грыжи. Затем напротив семенного канатика в поперечном направлении на глубину 7-8 мм рассекали края латерального и медиального листков апоневроза наружной мышцы живота, которые ушивали друг с другом, располагая семенной канатик в окошко, образованное прорезями на апоневрозе, создавая еще и апоневротическую защиту глубокого пахового кольца.
Таким образом, за счет местных тканей формируем трехслойную защиту глубокого пахового кольца. Первое – это восстановление разрушенной поперечной фасции, второе – обеспечение мышечной прослойки над поперечной фасцией и их гарантированная защита апоневрозом наружной косой мышцей живота. Нет смысла оспаривать такое преимущество аутопластики перед аллопластикой для укрепления глубокого пахового кольца.
Для оценки эффективности разработанного способа ремоделирования пахового канала мы использовали следующие критерии сравнительного анализа: продолжительность операции, интенсивность болевого синдрома в раннем послеоперационном периоде по вербальной шкале оценки боли Verbal Descriptor Scale (Gaston-Johansson F., Albert М., Fagan E. еt al., 1990), частота и характер послеоперационных осложнений в соответствии с классификацией послеоперационных осложнений Clavien-Dindo.
Результаты исследования и их обсуждение. Продолжительность операции при мышечно-апоневротической пластике задней стенки пахового канала, по нашим данным, составила 59,6+2,6, по разработанному способу – 48,4+1,5 минуты (Р<0,05). Длительность пахового грыжесечения по предлагаемому способу сократилась на 18,8%, что свидетельствует о простоте его выполнения и, в связи с этим, наилучшей кривой обучаемости молодых специалистов. Ремоделирование глубокого кольца и задней стенки пахового кольца по нашему способу считаем не натяжной, т.к. края мышц не подшиваются к паховой связке, а приближаются толстой капроновой нитью к паховой связке без полного затягивания узлов. Расстояние между паховой связкой и боковыми мышцами составляет менее 2 см, чтобы их сблизить друг к другу, натяжение этих тканей не требуется. Происходит перемещение внутренней косой и поперечной мышц живота без натяжения на поперечную фасцию, обеспечивая ее надежное укрепление.
Анализ течения раннего послеоперационного периода показал, что болевой синдром был более выражен у пациентов группы сравнения. В соответствии с вербальной описательной шкалой оценки боли Verbal Descriptor Scale (Gaston-Johansson F., Albert М., Fagan E. et al., 1990) уровень боли у пациентов группы сравнения составил 5,7+0,6 балла, а в основной – 4,5+0,5 через 4 часа после операции, а через 2 суток – 2,4+0,3 и 1,1+0,2 балла соответственно (P<0,05).
Наиболее выраженные боли отмечали пациенты после прошивания, лигирования шейки и отсечения грыжевого мешка, чем пациенты, которым грыжевой мешок погружали в брюшную полость.
Пациенты группы сравнения получали наркотические анальгетики в течение 3 суток: в первые - в среднем 3 раза, на вторые – 2 раза и на третьи - на ночь. В основной группе: в первые сутки 2 раза, на вторые сутки один раз на ночь. Пациенты группы сравнения самостоятельно вставали и свободно передвигались на 3-4-е сутки, а основной - концу первых суток. Выраженность болевого синдрома у пациентов группы сравнения была обусловлена не только плотным затягиванием шовных узлов, которое приводило к выраженной компрессии тканей, полному прекращению кровотока, ишемии и последующей их атрофии, но и натяжением нерастяжимых тканей (апоневроз, фасция). У пациентов основной группы болевой синдром не был выраженным в связи с завязыванием швов не до упора и исключением натяжения нерастяжимых тканей. При этом, находясь в незатянутом и свободном узле, мышечная ткань оставалась без нарушения кровообращения и иннервации, сохраняя свою эластичность, подвижность и сократимость.
В раннем послеоперационном периоде в группе сравнения, где паховое грыжесечение было выполнено традиционными способами, гематома операционной раны наблюдалась в 6,6% случаев, серома раны – в 6,0%, инфильтрат раны – в 10,8%, нагноение раны – в 5,5%, боли в области раны (невралгия) – в 9,2%, гематома мошонки – в 4,7%, гематома семенного канатика – в 4,3%, отек мошонки – в 2,0%, травматический орхит – в 0,3%, орхоэпидидимит – в 0,7% случаев.
Послеоперационные осложнения, требующие консервативного лечения, диагностированы в 65,9% случаев.
Послеоперационные осложнения, требующие хирургического вмешательства, наблюдались в 34,1% случаев. Из них вскрытие и дренирование гематомы мошонки или семенного канатика выполняли под общим внутривенным обезболиванием.
Послеоперационные осложнения в основной группе: гематома раны – 0,7%, серома раны – 0,9%, инфильтрат операционной раны – 0,8%, гематома мошонки – 0,9%, отек мошонки – 0,3%.
Использование разработанного нами способа ремоделирования глубокого пахового кольца и задней стенки пахового канала позволило сократить продолжительность операции на 18,8%, уменьшить интенсивность болевого синдрома через 4 часа после операции на 21,0%, на вторые сутки более двух раз, а частоту послеоперационных осложнений в 13,9 раза.
Выводы
1. Ремоделирование глубокого пахового кольца и задней стенки пахового канала местными тканями без натяжения швов на мышечной ткани является простым высокоэффективным способом профилактики рецидива паховой грыжи у мужчин репродуктивного возраста.
2. Применение разработанного способа позволило сократить длительность операции, уменьшить болевой синдром и значительно снизить частоту послеоперационных осложнений.



