Рак желудка (РЖ) является проблемной патологией, несмотря на разработку новых схем лечения в России, летальность на первом году жизни составляет 48,5% [1]. Поэтому по-прежнему обсуждаются вопросы выбора оптимального объема оперативного вмешательства и эффективности применения неоадъювантного и адъювантного лечения. Существуют разные схемы предоперационной химиотерапии: DCF, FOLFIRINOX, FOLFOX и другие. В МРНЦ им. А.Ф. Цыба – филиале ФГБУ «НМИРЦ» Минздрава РФ разработан и с марта 2009 г. применяется метод пролонгированной неоадъювантной химиолучевой терапией с последующей гастрэктомией D2 у больных местно-распространенным раком желудка [2]. Учитывая, что объективная оценка ответа опухоли на предлагаемую схему лечения – определение лечебного патоморфоза, возможна только после операции, актуальной задачей является разработка и внедрение объективных критериев оценки опухолевых изменений у больных раком желудка на дооперационном этапе. На данный момент одним из ведущих методов оценки изменений опухоли в процессе комбинированного лечения является компьютерная томография (КТ) [3; 4]. Опубликованные источники освещают роль КТ в оценке изменений злокачественных опухолей различных локализаций [5-7]. В то же время работ, посвященных изучению корреляции КТ-семиотики регрессии опухоли у больных раком желудка и данных лечебного патоморфоза, мы не нашли [8-10]. Таким образом, целью работы явилось сопоставление КТ-симптомов опухолевого ответа и гистологической картины у больных местно-распространенным раком желудка, получавших разные виды неоадъювантной терапии (НТ).
Материалы и методы исследования
Проанализированы результаты КТ-обследования 103 больных с гистологически верифицированным диагнозом рака желудка (T0-4bN0-3aM0): 41 больного (26 мужчин и 15 женщин, средний возраст 61 год), получавших предоперационную химиолучевую терапию (ХЛТ), находившихся на лечении в МРНЦ им. А.Ф. Цыба – филиале ФГБУ «НМИРЦ» Минздрава России, и 62 пациентов (38 мужчин и 24 женщины, средний возраст 58 лет), получавших предоперационную химиотерапию (ХТ), находившихся на лечении в ФГКУ «Поликлиника № 6» и ФГКУ «ГКВГ».
На дооперационном этапе всем больным были проведены: первичная КТ для оценки опухоли и ее распространения; неоадъювантная химио– или химиолучевая терапия; контрольная КТ через 1-2 месяца после завершения неоадъювантной терапии для непосредственной оценки эффективности проведенного лечения, которую проводили при сравнении качественных и количественных показателей первичного и контрольного КТ–обследования. Оценивались качественные КТ-симптомы: структура опухоли; степень накопления контрастного вещества; характер изменения экзофитного и экзогастрального компонентов опухоли; наличие или отсутствие тяжистости между опухолью желудка и окружающими органами; степень вовлечения двенадцатиперстной кишки и пищевода; для более объективной оценки изменений опухоли мы анализировали количественные показатели: изменение линейных размеров и денситометрической плотности в разные фазы исследования. Все больные были прооперированы – радикальная гастрэктомия с лимфодиссекцией D2. Для определения степени лечебного патоморфоза операционного материала использовали систему Японского общества по изучению рака желудка (The Japanese Research Society for Gastric Cancer) [11]:
1) 1a - отсутствие резидуальных опухолевых элементов;
2) 1b - сохранено менее 10% элементов опухоли;
3) 2 - сохранено 10–50% элементов опухоли;
4) 3 - сохранено 50% и более объема опухолевой ткани.
Гистологическая характеристика больных приведена в таблице 1.
Таблица 1
Гистологическая характеристика больных
|
Вид лечения |
Всего пациентов |
Степень лечебного патоморфоза |
|||||
|
1a-1b |
2 |
3 |
|||||
|
абс. |
% |
абс. |
% |
абс. |
% |
||
|
ХТ |
62 |
- |
- |
19 |
30,6 |
43 |
69,4 |
|
ХЛТ |
41 |
15 |
36,6 |
3 |
7,3 |
23 |
56,1 |
Проведен винтажный анализ КТ-симптомов и полученных данных лечебного патоморфоза.
Материалы исследования статистически обработаны с помощью методов непараметрического анализа. Статистический анализ проводился с использованием программы IBM SPSS Statistics 20.
Результаты исследования и их обсуждение
По данным КТ были отмечены следующие качественные симптомы регрессии опухоли независимо от вида лечения: исчезновение экзофитного и экзогастрального компонентов опухоли; появление границы между опухолью желудка и окружающими органами; уменьшение степени вовлечения двенадцатиперстной кишки и пищевода; уменьшение числа и размеров регионарных лимфатических узлов. После проведенной НТ более однородная структура визуализировалась в нативную фазу КТ-исследования в 93,3% случаев встречалась среди больных с 1a-1b степенями, в 65,2% у больных со 2 степенью патоморфоза и всего в 13% случаев при 3 степени патоморфоза, для которой более характерной оказалась неоднородная структура опухоли по данным КТ, отмечавшаяся в 87% случаев (p<0,001). Следует отметить, что до проведения лечения неоднородность структуры отмечалась в 100% случаев при всех степенях патоморфоза. Сопоставление частоты случаев неоднородной структуры опухоли, выявленной в нативную фазу, до и после НТ показано на рисунке 1.
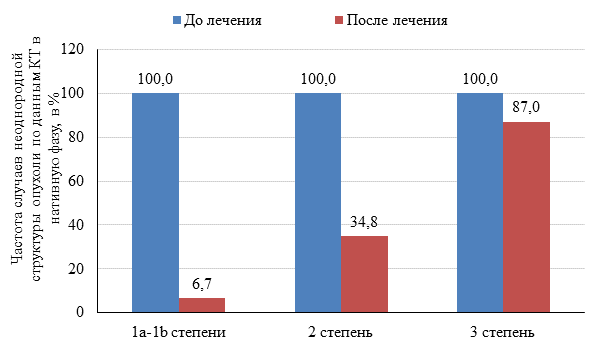
Рис. 1. Изменения частоты случаев неоднородной структуры опухоли в нативную фазу в зависимости от степени лечебного патоморфоза
При оценке изменений характера накопления контраста в артериальную фазу контрастирования при 2 и 3 степенях патоморфоза отмечалось отсутствие динамики. Практически во всех случаях накопление контраста было слабым, неравномерным, охватывало все слои желудка. Среди пациентов с 1a-1b степенями патоморфоза отмечалось существенное снижение частоты неравномерного накопления контраста с 73,3 до 20%. Динамика частоты данного симптома представлена на рисунке 2.
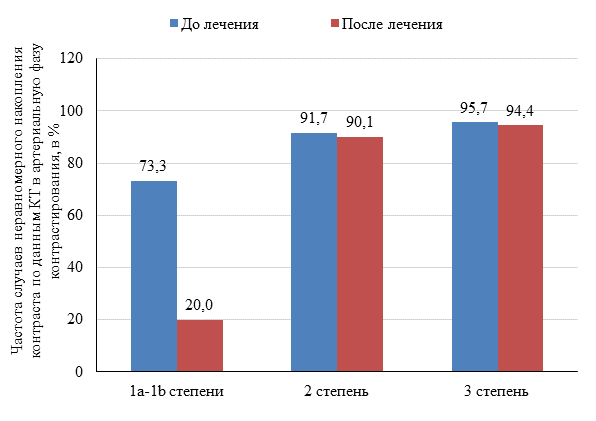
Рис. 2. Изменения частоты случаев неравномерного накопления контраста в артериальную фазу контрастирования в зависимости от степени патоморфоза
Патогномоничным КТ-симптомом для группы с 1а и 1b степенями лечебного патоморфоза явилось подобие «слоистости» после ХЛТ в артериальную фазу контрастного усиления и отсутствующее среди других категорий пациентов (p1-3=0,025) (рисунок 3).
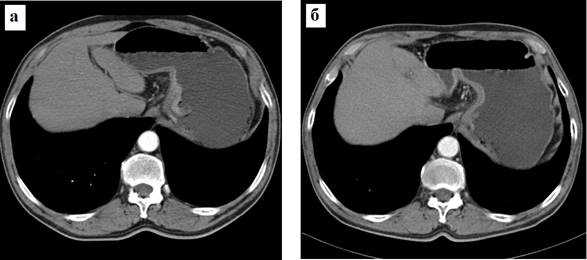
Рис. 3. КТ-симптом «слоистости»: а – больной Т., рак кардиального отдела желудка (по малой кривизне) (T2N0M0, лечебный патоморфоз 1b степени), артериальная фаза контрастного усиления до лечения, структура неоднородная, слои не прослеживаются;
б – тот же больной через 4 недели после курса ХЛТ, уменьшение размеров опухоли и исчезновение экзофитного компонента, появление подобия слоистости
В остальные фазы контрастного усиления также происходили изменения, но они не являются столь показательными, как вышеизложенные.
Для объективизации полученных данных нами были сопоставлены количественные КТ-симптомы до и после НТ со степенью патоморфоза. Полученные данные представлены в таблице 2.
Таблица 2
Сравнение показателей КТ до и после НТ у больных раком желудка в зависимости от степени патоморфоза
|
КТ-симптомы |
Степень патоморфоза |
p1-2-3 |
p1-3 |
|||||
|
1a-1b |
2 |
3 |
||||||
|
Me |
Q1-Q3 |
Me |
Q1-Q3 |
Me |
Q1-Q3 |
|||
|
Толщина опухоли до НТ |
16 |
13,5-17,5 |
25 |
22-32 |
18 |
14,5-24,5 |
0,062 |
0,168 |
|
Толщина опухоли после НТ |
12 |
11-13,5 |
19 |
15-21 |
13 |
11-16,5 |
0,332 |
0,334 |
|
Длина опухоли до НТ |
84 |
59,5-111,5 |
67 |
56,5-75,5 |
92 |
62-131 |
0,442 |
0,622 |
|
Длина опухоли после НТ |
80 |
53,5-98 |
43 |
41,5-50,5 |
60 |
48-97 |
0,275 |
0,633 |
|
Ширина опухоли до НТ |
40 |
32,5-45 |
50 |
47,5-55 |
50 |
37,5-65 |
0,143 |
0,076 |
|
Ширина опухоли после НТ |
35 |
25-42,5 |
50 |
47,5-50 |
40 |
35-45 |
0,102 |
0,199 |
|
Денситометрическая плотность опухоли до НТ (нативная фаза) |
34,88 |
31,11-39,57 |
32,05 |
31,10-32,88 |
39,02 |
32,9-40,53 |
0,263 |
0,362 |
|
Денситометрическая плотность опухоли после НТ (нативная фаза) |
24,41 |
22,46-30,04 |
27,91 |
25,41-29,35 |
35,85 |
<0,001* |
<0,001* |
|
|
Денситометрическая плотность опухоли до НТ (артериальная фаза) |
67,08 |
54,85-81,38 |
51,86 |
45,18-57,94 |
54,0 |
47,58-64,70 |
0,115 |
0,055 |
|
Денситометрическая плотность опухоли после НТ (артериальная фаза) |
47,33 |
36,85 |
35,72-42,56 |
40,3-63,27 |
0,064 |
0,043* |
||
|
Денситометрическая плотность опухоли до НТ (портальная фаза) |
93,48 |
75,72-97,37 |
59,64 |
45,16-74,11 |
81,5 |
65,12-91,79 |
0,316 |
0,387 |
|
Денситометрическая плотность опухоли после НТ (портальная фаза) |
61,11 |
46,21-86,6 |
- |
- |
76,92 |
63,61-84,18 |
0,558 |
0,306 |
|
Денситометрическая плотность опухоли до НТ (венозная фаза) |
93,78 |
71,73-104,45 |
74,61 |
58,57-77,96 |
86,95 |
72,44-95,92 |
0,306 |
0,552 |
|
Денситометрическая плотность опухоли после НТ (венозная фаза) |
66,41 |
61,41-90,32 |
63,73 |
63,34-72,88 |
71,82 |
60,86-88,63 |
0,885 |
0,662 |
* - различия показателей статистически значимы (p<0,05).
Согласно полученным данным, денситометрическая плотность опухоли в нативную фазу после НТ статистически значимо различалась в зависимости от степени патоморфоза. Наибольшее значение медианы плотности опухоли наблюдалось у пациентов с 3 степенью патоморфоза и составляло 35,85 (ИКР: 31,41-38,91). При 1a-1b и 2 степенях патоморфоза значения показателя были существенно ниже, составляя 24,41 (ИКР: 22,46-30,04) и 27,91 (ИКР: 25,41-29,35) соответственно.
Следует отметить, что до проведения НТ средние значения денситометрической плотности опухоли в нативную фазу, определенные при различных степенях патоморфоза, были сопоставимыми (p=0,263).
Также на этапе после НТ статистически значимо различалась денситометрическая плотность опухоли в артериальную фазу контрастного усиления у пациентов с патоморфозом 1a-1b степени и патоморфозом 3 степени (p=0,043). Медиана плотности опухоли у пациентов 3 степени патоморфоза была существенно выше и составляла 53,67 (ИКР: 40,3-63,27), в то время как при 1a-1b степени патоморфоза составляла 47,33 (ИКР: 34,1-51,38), а при 2 степени – 36,85 (ИКР: 35,72-42,56).
По другим КТ-признакам статистически значимых различий выявлено не было.
Далее было проведено сравнение показателей выраженности динамики изменений количественных КТ-симптомов опухоли, приведенное в таблице 3.
Таблица 3
Сравнение динамики показателей КТ признаков опухоли, установленных по данным РКТ, в зависимости от степени патоморфоза
|
КТ-симптом |
Степень патоморфоза |
p1-2-3 |
p1-3 |
|||||
|
1a-1b |
2 |
3 |
||||||
|
Me |
Q1-Q3 |
Me |
Q1-Q3 |
Me |
Q1-Q3 |
|||
|
Толщина, % |
-19 |
-33; -11 |
-41 |
-41,5; -32,5 |
-25 |
-32; -14 |
0,204 |
0,520 |
|
Длина, % |
-15 |
-26,5; -4 |
-31 |
-35,5; -19 |
-24 |
-34; -10 |
0,232 |
0,143 |
|
Ширина, % |
-17 |
-35; -11 |
0 |
-8,5; 0 |
-15 |
-32; 0 |
0,436 |
0,569 |
|
Денситометрическая плотность опухоли (нативная фаза), % |
-22 |
-38; 12 |
-17 |
-20,5; 10,5 |
0,2 |
-11,5; 2,5 |
<0,001* |
<0,001* |
|
Денситометрическая плотность опухоли (артериальная фаза), % |
-31 |
-41,5; -13,5 |
-7 |
-26,5; -5,5 |
-2 |
-18; 9,5 |
<0,001* |
<0,001* |
|
Денситометрическая плотность опухоли (портальная фаза), % |
-25,5 |
-35,5; -18 |
- |
- |
-4 |
-33; 18,5 |
0,314 |
0,165 |
|
Денситометрическая плотность опухоли (венозная фаза), % |
-14,5 |
-27; -11 |
-15 |
-19; 16,5 |
-9,5 |
-22,5; 3 |
0,474 |
0,220 |
* - различия показателей статистически значимы (p<0,05).
Согласно полученным нами данным, статистически значимо различалась динамика денситометрической плотности опухоли в нативную и артериальную фазу контрастного усиления в процессе НТ у пациентов в зависимости от степени патоморфоза, как при сравнении всех групп, так и при сравнении 1a-1b и 3 степеней (p<0,001 в обоих случаях).
Среди пациентов с 1a-1b степенями патоморфоза плотность опухоли в нативную фазу в результате НТ снижалась в среднем на 22%, а у пациентов с 3 степенью патоморфоза оставалась примерно на том же уровне (увеличилась на 0,2%), что графически отображено на рисунке 4.
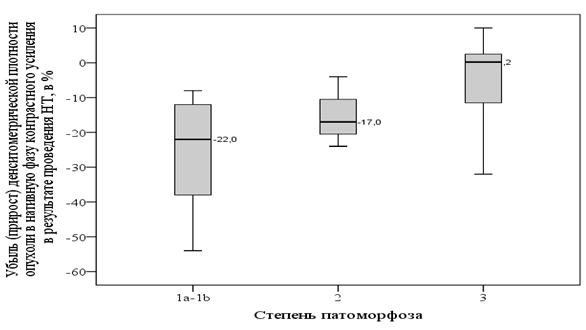
Рис. 4. Сравнение убыли (прироста) денситометрической плотности опухоли, измеренной в нативную фазу, в результате НТ (в %)
Аналогичным образом характеризовались изменения денситометрической плотности опухоли в артериальную фазу контрастного усиления после НТ: у пациентов 1a-1b степени патоморфоза средний показатель снижался на 31%, а у пациентов 3 степени патоморфоза - на 2%. Показатели были сопоставлены графически на рисунке 5.
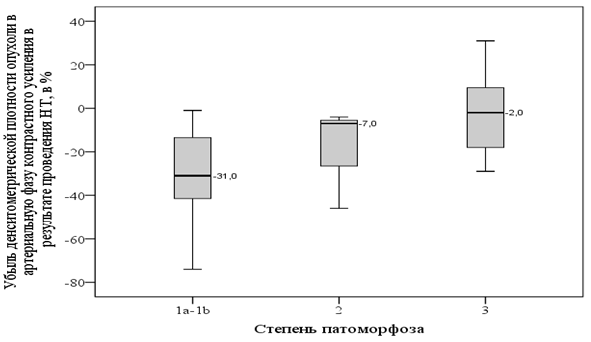
Рис. 5. Сравнение убыли денситометрической плотности опухоли, измеренной в артериальную фазу контрастного усиления, в результате НТ (в %)
Снижение денситометрической плотности опухоли в нативную и артериальную фазы контрастного усиления у пациентов со 2 степенью патоморфоза в результате проведения НТ принимало промежуточные значения между 1a-1b и 3 степенями, составляя -17% и -7%, соответственно.
Динамика других показателей не имела статистически значимых различий в зависимости от степени патоморфоза.
Заключение
Подводя итог нашей работы, можно заключить, что изменение КТ-симптомов, как количественных, так и качественных в процессе НТ, хорошо коррелирует со степенью лечебного патоморфоза и соответственно может служить предиктором ее эффективности и спрогнозировать течение заболевания.
Таким образом, комплексная мультидисциплинарная диагностическая оценка опухолевого ответа, в частности гистологическое исследование, иммуногистохимический и молекулярный статус, данные лучевой визуализации и их сопоставление, может дать более точный ответ об эффективности используемого лечения [12-14].



