Сон – физиологическое состояние, которое характеризуется понижением реакций на окружающий мир, присущее млекопитающим. Но сон может представлять и угрозу жизни человека при его нарушениях, ярчайшим примером чего может являться синдром апноэ во сне (или сонных апноэ) [1]. Критериями заболевания являются значительное снижение воздушного потока или остановка дыхания во время сна. Данный синдром можно выявить с помощью мониторинга деятельности сердца и дыхательной системы во сне при полисомнографии. Проявляется он в виде периодического уменьшения дыхательного потока более чем на 50% (гипопноэ) или в виде прекращения дыхания (апноэ) продолжительностью от 10 до 30 секунд с уменьшением содержания оксигемоглобина на 5% и более по данным пульсоксиметрии. В основе синдрома обструктивного апноэ сна (СОАС) лежит периодическое прекращение дыхания из-за спадения стенок дыхательных путей. Дыхательные пути могут спадаться частично или тотально, и в зависимости от этого может развиться как само апноэ, так и гипопноэ.
Ранее критерием степени тяжести СОАС являлся суммарный подсчет индекса – отношение апноэ к гипопноэ. На сегодняшний день это считается нецелесообразным, так как они несут одинаковые риски в отношении развития сердечно-сосудистых и других заболеваний.
Распространенность данного заболевания составляет примерно 5–10% от всего населения старше 35 лет. Этим заболеванием страдают до 15% женщин и до 30% мужчин среднего и более старшего возраста [2]. СОАС может наблюдаться у каждого второго пациента и чаще при повышенном артериальном давлении, ожирении 2–3-й степени и выше, увеличении щитовидной железы. Лица старше 50 лет болеют СОАС намного чаще, причем влияние возраста на частоту заболевания у мужчин больше, чем у женщин (почти в 1,5 раза).
В основе патогенеза СОАС лежит спадение суженных верхних дыхательных путей на уровне глотки во время сна. Причинами сужения могут быть акромегалия, врожденное уменьшение дыхательных путей, анатомические дефекты на уровне глотки и носа, сдавление дыхательных путей увеличенными глоточными структурами (щитовидной железой, воспаленными миндалинами).
Этому заболеванию способствуют снижение тонуса глоточных мышц из-за нервно-мышечных заболеваний, процессов старения, действие алкоголя и снотворных. В ходе этого процесса происходят релаксация глоточной мускулатуры и увеличение ее подвижности. Вдох приводит к прекращению альвеолярной вентиляции в легких и спадению респираторных путей, при этом спящий продолжает пытаться вдохнуть и в ответ на происходящую гипоксию прилагает к этому еще больше усилий. В связи с нарастающим угнетением всех органов происходит поступление сигнала в мозг, и человек «частично просыпается», в результате процесс прекращается, и респираторные пути раскрываются снова. Наблюдается храп, человек делает несколько глубоких вдохов, и в итоге все процессы в организме уравниваются, кислорода становится достаточно, и мозг дает сигнал снова засыпать. Апноэ таким путем может повторяться от 1 до 500 раз за ночь, а суммарная длительность отсутствия дыхания может составлять от 3 до 8 часов. Это может привести к увеличению риска развития артериальной гипертензии, мозговых и кардиальных сосудистых катастроф и внезапной смерти во время сна.
Целью нашего пилотного исследования был анализ субъективной оценки своего сна, включая синдром обструктивного апноэ сна, пациентами, госпитализированными в неврологический стационар с заболеваниями нервной системы, сопровождающимися или не сопровождающимися болевыми проявлениями.
Материал и методы исследования. Нами обследованы 26 пациентов, из них 12 мужчин (46,2%) и 14 женщин (53,9%) в возрасте от 27 до 87 лет (средний возраст 53 года). Для сбора данных в течение 2 недель производились добровольные опросы и анкетирование пациентов Клиники БГМУ в неврологическом отделении. Все пациенты были информированы о целях и предмете исследования и выразили добровольное согласие на участие в нем.
В качестве инструментов был использован «Питтсбургский опросник на определение индекса качества сна (PSQI)». Он состоит из 24 пунктов, которые помогают оценить: субъективное качество сна, латентность сна, длительность сна, субъективное восприятие достаточности количества сна, нарушения сна, использование снотворных медикаментов, нарушение дневного функционирования. Для оценки дневной сонливости использовалась «Шкала сонливости Эпворта (ESS)» (ШСЭ), где максимальный балл составляет 24, анкетируемым предлагалось ответить на вопрос: «Настолько вероятно, что вы можете задремать или уснуть в ситуациях, описанных ниже, по сравнению с ощущением обычной усталости?» На выбор были представлены варианты, которые оценивали по балльной системе: никогда бы не заснул / не задремал» (0 баллов), очень небольшая вероятность заснуть или задремать (1 балл), вероятно, засну или задремлю (2 балла), большая вероятность заснуть или задремать (3 балла). Дневная сонливость при 0–5 баллах оценивалась как низкая (норма), при 6–10 баллах – как высокая (норма), при 11–12 баллах – как легкая чрезмерная, при 13–15 баллах – как умеренная чрезмерная дневная сонливость, а при 16–24 баллах – как чрезмерная тяжелая. Для практических целей ESS служит унитарной шкалой, которая является надежной и результативной для измерения избыточной дневной сонливости у человека [3]. Она легко может быть использована для больших групп и незатратна.
Для расчета риска СОАС была использована «Шкала STOP-BANG», которая расшифровывается как: S – Snoring (храп), T – Tired (усталость), O – Observed (наблюдение), P – Pressure (артериальное давление). Опрашиваемым задавались следующие вопросы: «Громко ли вы храпите (достаточно громко, чтобы быть услышанным через закрытые двери)?», «Часто ли вы чувствуете дневную усталость и сонливость?», «Кто-нибудь говорил Вам, что наблюдал у Вас остановки дыхания во сне?», «Наблюдается ли у Вас повышенное артериальное давление?» Второе слово в названии теста также подлежит расшифровке: B – это Body (тело), A – Age (возраст), N – Neсk (шея), G – Gender (пол). В первом случае высчитывался индекс массы тела (больше ли он 35 кг/м2), затем возраст, в расчет брались люди старше 50 лет, учитывались объем шеи больше 40 см и мужской пол. В качестве низкого риска расценивались ответы «да» на 0–2 вопроса, промежуточного риска – ответы «да» на 3–4 вопроса, высокого риска – ответы «да» на 5–8 вопросов или «да» до 2, или более из 4 вопросов STOP + мужской пол, или «да» до 2 или более из 4 вопросов STOP + ИМТ> 35 кг/м2, или «да» до 2 или более из 4 вопросов STOP + окружность шеи 17 дюймов / 43 см у мужчин (или 16 дюймов) / 41 см у женщин [4].
В связи с небольшим числом наблюдений основными методами статистического анализа были описательные. Различия между показателями в группах считались значимыми при p<0,05.
Результаты исследования и их обсуждение. Наше исследование проходило на базе неврологического отделения университетской Клиники, где всем пациентам, давшим информированное согласие на участие в исследовании, были предложены для заполнения вышеобозначенные опросники для выявления ночного апноэ и оценки качества сна. По результатам шкалы STOP-BANG 18 анкетируемых (69%) чувствовали дневную усталость и сонливость. 11 человек (42,3%) имели низкий риск развития обструктивного апноэ, 6 человек (23%) – средний риск и 9 человек (34,6%) – высокий риск. Из числа последних 4 мужчин (44,4%) и 3 женщины (33,3%). 10 человек (38,4%) имели объем шеи, превышающий 40 см. Четверо (15%) имели индекс массы тела (ИМТ) больше 35. Повышенное артериальное давление наблюдалось у 13 больных (50%).
Наличие синдрома обструктивного апноэ во время сна с достаточно высокой долей вероятности можно установить по данным субъективных тестов, по жалобам на остановки дыхания во сне и по высокой сонливости. Субъективные опросы, направленные на оценку нарушения дыхания во сне, могут быть использованы лишь для определения стратегии дальнейшего диагностического поиска, однако на них нельзя опираться при дифференциальной диагностике [5].
Мы разделили пациентов на две группы в зависимости от наличия у них болевых проявлений. Первую группу составили 14 пациентов с дорсалгиями: с локализацией в области шеи – 8 пациентов, в области поясницы – 6 пациентов. Вторая группа была представлена 12 пациентами с безболевыми формами заболеваний нервной системы: 6 человек наблюдались с эпилепсиями, остальные заболевания встречались в выборке единично: ишемия головного мозга (с вестибулоатаксическим, астеническим синдромом), эссенциальный тремор, невропатия лицевого нерва, рассеянный склероз, посттравматическая энцефалопатия. Наиболее часто среди сопутствующих заболеваний соматического профиля у данной группы пациентов встречалась гипертоническая болезнь (у 9 обследованных). Также отмечены в единичных случаях ишемическая болезнь сердца, хроническая обструктивная болезнь легких.
Результаты сравнения проявлений сонливости в двух группах представлены на рисунке, свидетельствующем о преобладании гиперсомнии у пациентов с безболевыми проявлениями, что может быть связано как с невозможностью уснуть из-за боли у пациентов первой группы, так и с вероятным побочным действием препаратов с седативным эффектом у пациентов второй группы.
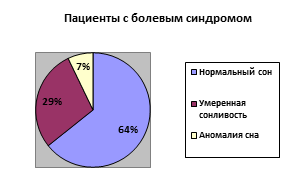
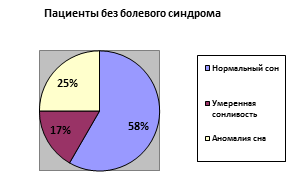
Проявления сонливости по данным шкалы Эпворта
У опрашиваемых пациентов лидирующую позицию в вероятных обстоятельствах засыпания занял вариант: «Когда смотрю телевизор» (17 человек – 65,4%). Второе место по частоте ответов занял вариант: «Когда лежу днем и отдыхаю, если позволяют обстоятельства» (13 человек – 50%). Менее половины опрашиваемых выбрали варианты: «Когда еду в машине в качестве пассажира в течение нескольких часов без остановки» (11 человек – 42,3%), «Когда спокойно сижу после обеда (без алкоголя) (10 человек – 38,5%) и «Когда сижу и читаю» (30,7%). Среднее значение баллов, полученных за данный опрос, составило 5,5, что расценивается как нормальный сон. Для определения других характеристик субъективной оценки своего сна пациентами мы использовали «Питтсбургский опросник на определение индекса качества сна (PSQI)». Обычное время отхода ко сну (в течение последнего месяца) у всех пациентов составил промежуток от 23:00 до 00:00. Данные основных результатов, полученных с помощью указанного опросника, представлены в таблице.
Качество сна у пациентов неврологического стационара по данным опросника PSQI
|
Показатель |
Пациенты с болями (n=14) |
Пациенты без болей (n=12) |
|
Время засыпания (мин) 5–10 мин* 10–20 мин 1–2 часа* |
4 2 8 |
6 1 5 |
|
Количество ночного сна 7–8 часов <6 часов |
12 2 |
8 4 |
|
Пробуждения ночью*, в том числе просыпающихся 3+ раз в неделю Просыпаются, чтобы воспользоваться ванной |
13 6 9 |
9 6 7 |
|
Синдром беспокойных ног* |
3 |
5 |
|
Кашель, храп |
3 |
1 |
* p<0,05
В зависимости от степени риска развития СОАС мы разделили обследованных пациентов на три группы: низкий риск был отмечен у 4 пациентов с болевым синдромом и у 6 пациентов без болей, средний риск – у 5 пациентов с болевыми проявлениями и у 1 без болей и группу высокого риска составили по 5 пациентов из каждой группы.
В первой группе пациенты с дорсалгиями с низким риском СОАС (4 человека, из них 1 мужчина) имели следующие данные: отсутствие храпа и остановки дыхания во время сна, ИМТ в пределах нормы, артериальная гипертензия наблюдалась у одного пациента, объем шеи более 40 см у одного пациента, возраст старше 50 лет у одного пациента, но приступы дневной сонливости отмечались у трех из этих четырех больных. Пациенты со средним риском СОАС из первой группы (5 человек, из них 2 мужчин) имели следующие данные: храп наблюдался у трех пациентов, дневная сонливость – у трех пациентов, артериальная гипертензия – у трех пациентов, отсутствие остановки дыхания во время сна, ИМТ больше 35 кг/м2 – только у одного больного, объем шеи более 40 см – у одного больного, возраст старше 50 лет – у всех пятерых пациентов. Пациенты с высоким риском СОАС и болями в спине (5 человек, из них 2 мужчин) имели следующие данные: храп у трех пациентов, ИМТ больше 35 кг/м2 у трех пациентов, возраст старше 50 лет у четырех пациентов, остановка дыхания во сне наблюдалась у четырех пациентов, а дневная сонливость, артериальная гипертензия и объем шеи более 40 см наблюдались у всех пациентов данной группы.
В группе без болевых проявлений пациенты с низким риском СОАС (6 человек, в том числе 2 мужчин, все до 50 лет) имели следующие данные: отсутствие храпа и остановки дыхания во время сна, ИМТ в пределах нормы, артериальная гипертензия наблюдалась у двух пациентов, объем шеи более 40 см – ни у одного пациента, приступы дневной сонливости имели место у двоих. У пациента со средним риском (1 мужчина) наблюдались храп и дневная сонливость, отсутствовали артериальная гипертензия и остановки дыхания во время сна, ИМТ в пределах нормы, объем шеи в пределах нормы. У пациентов с высоким риском (5 мужчин) отмечался храп (у 2 пациентов), ИМТ у всех пациентов был в пределах нормы, возраст старше 50 лет (у 3 пациентов), остановка дыхания во сне наблюдалась у 3 пациентов, дневная сонливость, артериальная гипертензия и объем шеи более 40 см – у четырех пациентов данной группы.
Основное количество анкетируемых связывают проблемы со сном именно с болевым синдромом, который существенно снижает качество жизни [6], связан с тревожно-депрессивными расстройствами [7]. Эта проблема присутствует у 46,2%, причем 30,8% отмечают постоянство этого явления за последний месяц. 30% опрашиваемых оценили свой сон как плохой; 30,7% пациентов утверждают, что регулярно принимали лекарственные средства, которые помогают уснуть. Многие утверждают, что принимают их только во время лечения в клинике. Почти половина пациентов (42,3%) отмечает сложность бодрствования в процессе жизнедеятельности за последний месяц, что согласуется с данными литературы [8–11]. Эпизоды дезориентации или замешательства в период сна замечали за собой 8 человек (30%), один или два раза в неделю – 6 человек, три или более раз в неделю – 2 человека.
Заключение. По результатам данного пилотного исследования нарушений сна по данным субъективной его оценки пациентами мы наблюдали, что количество сна не всегда влияет на его качество, а большая часть пациентов неврологического профиля из нашей выборки имеют проблему со сном из-за наличия боли, связанной с имеющимися у них заболеваниями. Риск ночных сонных апноэ в нашей выборке оказался выше среди пациентов с болевыми синдромами. Инсомнии явились частой проблемой у людей разного возраста и с различными соматическими заболеваниями и должны быть тщательно отслежены и диагностированы для того, чтобы имелась возможность оказывать каждому пациенту индивидуальную помощь с учетом проблем сна и лечения обструктивных апноэ во сне при их выявлении.



