Оперативное лечение врожденных и приобретенных деформаций кисти у детей остается сложной проблемой, несмотря на значительное развитие различных хирургических методик. У данного контингента пациентов необходимо получить не только стабильный функциональный результат, но также последующий рост и развитие оперируемой конечности [1, 2].
Активное развитие в ХХ в. микрохирургических технологий позволило применить их в детской ортопедии для восстановления косметического и функционального состояния верхних конечностей. Микрохирургическая аутотрансплантация пальцев стопы на кисть, по мнению многих авторов, является эффективным методом восстановления отсутствующих пальцев кисти как у взрослых, так и у детей. Большое количество работ посвящено пересадке пальцев со стопы в экстренном случае при травматической ампутации пальцев кисти. Кроме того, по мнению многих исследователей, микрохирургическую реконструкцию возможно производить также при врожденных и при приобретенных деформациях кисти у детей разного возраста. Преимуществом данной методики является одномоментное восстановление луча кисти, его двигательной и чувствительной функций, а успех таких операций наблюдается в 94–96% случаев [3–5].
По данным отечественной и зарубежной литературы в раннем послеоперационном периоде основными осложнениями служат нарушения кровоснабжения в аутотрансплантате и развитие воспалительных процессов [3, 6, 7]. Нарушение микроциркуляции связано с тромбозом сосудов трансплантата либо с механическим сдавлением микрососудистого анастомоза вследствие отека мягких тканей [8-10].
Помимо развития возможных осложнений в послеоперационном периоде, одним из главных недостатков данного метода является использование здоровой стопы в качестве донорской области. Однако многочисленные наблюдения в отдаленном периоде показали, что пациенты удовлетворены косметическим состоянием донорской области, отсутствует болевой синдром, проведенная реконструкция стопы не влияет на качество жизни пациента [9, 11, 12].
Цель исследования: провести анализ 35-летнего опыта микрохирургической аутотрансплантации пальцев стопы на кисть у детей.
Материалы и методы исследования. В период с 1984 по 2019 гг. в отделении реконструктивной микрохирургии и хирургии кисти ФГБУ «НИДОИ им. Г.И. Турнера» проведено лечение 812 пациентов с врожденными и приобретенными деформациями кисти, которым была выполнена микрохирургическая аутотрансплантация пальцев стопы на кисть.
Перед проведением оперативного лечения пациентам и их родителям подробно объясняли возможные недостатки, риски и послеоперационные осложнения после выполнения микрохирургической аутотрансплантации пальцев стопы на кисть. Кроме того, рассматривали возможные альтернативные хирургические методики для восстановления функционального и косметического состояния кисти. Во всех случаях решение о выполнении микрохирургической аутотрансплантации пальцев стопы на кисть принимали пациенты и их родители.
При планировании данного вида хирургического лечения придерживались основных критериев, показаний и противопоказаний.
1. Этиология. При сохранности связочно-мышечного аппарата луча кисти, что наблюдается в случаях брахи- и эктродактилии кисти, гигантизме, врожденной косорукости, посттравматических деформациях кисти, возможно проведение микрохирургической пересадки пальцев со стопы на кисть. Нарушение формирования кисти на уровне костей запястья, адактилия кисти являются противопоказаниями для проведения оперативного лечения.
2. Уровень. Основным критерием для выполнения аутотрансплантации пальцев стопы на кисть являлся уровень недоразвития или ампутации пальца. При врожденной патологии либо травматической ампутации первого пальца кисти наиболее хорошие функциональные результаты могут быть получены при уровнях II (сохранность пястно-фалангового сустава), III (наличие пястной кости) и IV – сохранность запястно-пястного сустава (рис. 1).
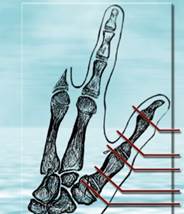

Рис. 1. Показания и противопоказания для микрохирургической аутотрансплантации пальца стопы на кисть при различных уровнях недоразвития или ампутации первого пальца кисти
При недоразвитии либо ампутации длинных пальцев кисти наиболее благоприятные функциональные результаты могут быть получены при уровнях II и III (рис. 2). Микрохирургическая реконструкция с пересадкой ногтевой фаланги при поражении на I уровне улучшает только косметическое состояние кисти.
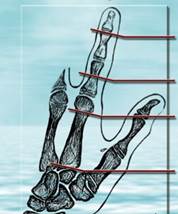

Рис. 2. Показания и противопоказания для микрохирургической аутотрансплантации пальцев стопы на кисть при различных уровнях недоразвития или ампутации длинных пальцев кисти
3. Возраст пациентов. При врожденной патологии оптимальным возрастом для микрохирургической реконструкции кисти является период с 1 года до 4 лет. В более старшем возрасте недоразвитые мышцы предплечья и кисти постепенно утрачивают свою функциональность, и аутотрансплантация пальцев стопы в этом случае не дает хороших результатов. При травмах возраст пациентов является малопрогнозируемым и неуправляемым фактором, поэтому у детей с посттравматическими деформациями кисти данный критерий не учитывается.
4. Сохранность других лучей кисти. Отсутствие перспектив восстановления либо улучшения функции имеющихся пальцев кисти является противопоказанием для выполнения микрохирургической реконструкции на кисти.
5. Наличие сопутствующей патологии. Декомпенсация аномалий развития внутренних органов, выраженная задержка психомоторного развития пациента служат противопоказаниями для проведения микрохирургической аутотрансплантации. Во многом успех после проведенной реконструкции кисти зависит от восстановительного лечения и способности пациента к выполнению либо развитию моторных навыков.
Проведена количественная оценка вариантов: 1) патологий, при которых выполняли микрохирургическую аутотрансплантацию пальцев стопы на кисть; 2) донорских и реципиентных областей; 3) ранних послеоперационных осложнений. Оценка частоты применения различных критериев к проведению микрохирургической пересадки пальцев, анализ отдаленных результатов лечения не входили в цели данного исследования. Полученные результаты подвергали обработке в системе Statistica 7.0 for Windows с помощью методов параметрической и непараметрической статистики.
Результаты исследования и их обсуждение. За 35-летний период в отделении реконструктивной микрохирургии и хирургии кисти ФГБУ «НИДОИ им. Г.И. Турнера» выполнено 812 микрохирургических аутотрансплантаций пальцев стопы на кисть с транспозицией 1298 пальцев стопы на кисть (1095 трансплантатов).
Первая аутотрансплантация пальца стопы на кисть в клинике хирургии кисти и реконструктивной микрохирургии ФГБУ «НИДОИ им. Г.И. Турнера» Минздрава России была проведена в 1984 г. у пациентки 13 лет с симбрахидактилией кисти. В послеоперационном периоде осложнений отмечено не было.
Распределение пациентов по полу было одинаковым (405 девочек и 407 мальчиков). Средний возраст пациентов составил 5 ± 3,9 года (от 10 месяцев до 17 лет), что согласуется с данными литературы [7].
В 80,9% случаев оперативное лечение проводили при врожденной патологии кисти (657 случаев). Посттравматическая деформация кисти была связана с механической ампутацией пальцев кисти, последствиями огнестрельных ранений, ожогов, отморожения, менингококцемии.
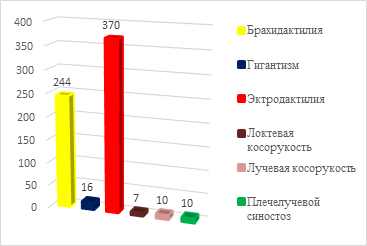
Диаграмма 1. Распределение пациентов по диагнозу при врожденной патологии кисти
Из диаграммы 1 видно, что в основном преобладали пациенты с эктродактилией и брахидактилией кисти (56% и 37% соответственно). Значительно реже микрохирургическую аутотрансплантацию пальцев стопы на кисть производили при таких патологиях, как гигантизм пальцев кисти, лучевая и локтевая косорукость, плечелучевой синостоз.
Отмечено, что в донорской области наиболее часто выполняли одномоментное заимствование пальцев с разных стоп (48,3% случаев), а также одного пальца (33%) или блока второго-третьего (16% случаев) пальцев стопы (диаграмма 2).
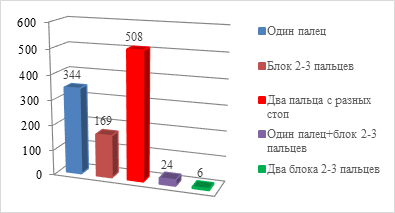
Диаграмма 2. Распределение пациентов по количеству выделяемых аутотрансплантатов
В 81% случаев производили транспозицию второго пальца либо блока 2–3 пальцев стопы. В 25 случаях (1,9%) была выполнена аутотрансплантация первого либо пятого пальцев стопы у пациентов с атипичной формой расщепления кистей и стоп (диаграмма 3). По данным проведенного литературного поиска хирурги в основном производят пересадку второго пальца стопы. Реже производят транспозицию первого пальца стопы с целью восстановления первого пальца кисти, однако данный вид операций проводился у пациентов со здоровой стопой [6, 7].
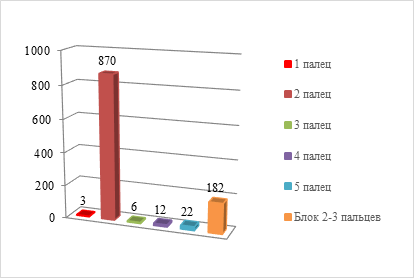
Диаграмма 3. Распределение пациентов по используемому трансплантату в донорской области (на стопе)
На кисти выявлено значительно разнообразие реципиентных областей, что видно из диаграммы 4. В основном производили свободную пересадку пальцев стопы на кисть в позицию 2–3 пальцев (30%), 3–4 пальцев (19%), 1 (18%) и 2 пальцев (12%).
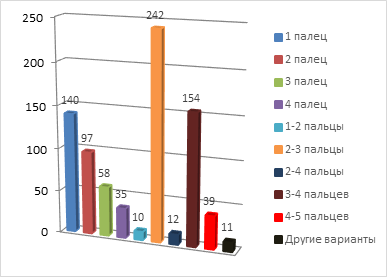
Диаграмма 4. Распределение пациентов по вариантам реципиентной области (на кисти)
Осложнения I степени по классификации Caton [13] были зафиксированы в 0,2% случаев. Воспалительный процесс был купирован антибиотикотерапией и перевязками с использованием различных антисептиков. Признаков глубокой инфекции отмечено не было.
В 67 случаях (8,2%) были зафиксированы осложнения II степени по классификации Caton, что проявлялось нарушением микроциркуляции аутотрансплантата на кисти. С целью восстановления кровообращения в пересаженных пальцах по причине отсутствия эффекта от консервативного лечения была выполнена ревизия сосудистых анастомозов. В 15 случаях (22,4%) производили реанастомозирование сосудов с применением венозной вставки.
Осложнения III степени по классификации Caton были зафиксированы в 35 случаях, что составило 2,3% от общего количества пересаженных трансплантатов. Некрэктомию выполняли на 10–25-е сутки после ревизии сосудистых анастомозов при отчетливой мумификации дистальных отделов и наличии демаркационной линии.
Заключение
Настоящее исследование показало, что микрохирургическая аутотрансплантация пальцев стопы на кисть является эффективным методом лечения врожденных и приобретенных деформаций кисти у детей. Благодаря созданию сосудистых анастомозов в реципиентной области пересаженные аутотрансплантаты сохраняют свою жизнеспособность, что в последующем обеспечивает стабильный рост и развитие кисти, восстановление двигательной, чувствительной функций кисти. Обретение новых навыков улучшает социальную адаптацию пациентов. Микрохирургическая реконструкция остается альтернативой протезированию пальцев кисти у детей.



