Диагностика и лечение механической желтухи (МЖ) остается одной из актуальных и труднорешаемых до настоящего времени задач клинической хирургии. Одной из частых причин поражений внепеченочных желчных протоков с клиническим проявлением в виде механической желтухи и холангита являются рубцовые стриктуры дистального отдела холедоха. В зависимости от этиологического фактора их подразделяют на: посттравматические, воспалительные и опухолевые. Все они отличаются своими клиническими проявлениями, методами диагностики, а также характером оперативных вмешательств с целью их коррекции. Рубцовые стриктуры холедоха в большинстве случаев возникают после случайного повреждения его стенок в процессе операции. Некоторые авторы отмечают появление стриктур гепатикохоледоха через 4–6 месяцев после холецистэктомии, классифицируя их как посттравматические. В последние годы в связи с широким внедрением лапароскопических операций и мини-лапаротомных холецистэктомий встречаются стриктуры, вызванные электротравмой при коагуляции и неправильным расположением и миграцией клипс. Грубые манипуляции в самом просвете холедоха при холедохоскопии, зондировании и бужировании при ревизии ложечками и щипцами для удаления конкрементов могут явиться причинами возникновения рубцовых стриктур холедоха. Незамеченные или оставленные камни в просвете холедоха – наиболее частая причина развития стриктур дистального отдела холедоха.
Причины появлений механической желтухи многообразны. В большинстве случаев она является следствием органических поражений внепеченочных желчных протоков.
Чаще всего обтурационную желтуху вызывают камни желчных протоков, а также рубцовый стеноз большого дуоденального сосочка (БДС), перихоледохеальный лимфаденит, инфильтраты после острого холецистита, глистная инвазия, гемобилия, индуративный панкреатит [1-3]. Необходимо различать вторичный литиаз из-за поражения желчного пузыря, калькулезного холецистита (миграционные камни) ипервичный литиаз из-за образования камней во внутрипеченочных желчных протоках, попадающих в гепатикохоледох. По локализации камней, вызывающих механическую желтуху, первое место занимают камни преампулярного отдела холедоха, второе место – камни ампулы БДС, третье место – камни супрадуоденального отдела холедоха. Систематическое применение интраоперационных методов диагностики желчных протоков показало,что ущемленный камень протока является одной из частых причинобразования рубцовых стриктур холедоха. Гнойный холангит –спутник обтураций желчных протоков. Ряд авторов указывают, что гнойный холангит обусловлен в 75% наблюдений анаэробной флорой. Большинство наблюдений свидетельствуют, что возбудителями инфекции являются ассоциация E.coli и грамотрицательный анаэроб семейства Bacteroides B.fragilis. Стенозирующие поражения БДС занимают второе место среди причин механической желтухи неопухолевого генеза, часто сопутствуют калькулезному холециститу и нередко сочетаются с литиазом желчных путей, в среднем встречаются в 10–12% случаев [4]. Вторичный стеноз БДС обусловлен камнями желчных протоков. Наблюдения показывают, что у большинства больных встречается ампулярный стенозпротяженностью 1–2 см, что зависит от длины интрамурального отдела холедоха. Для определения степени стеноза необходимо учитывать результаты зондирования БДС. Но правильная оценка степени стеноза при осложнении его механической желтухой становится затруднительной вследствие того, что сужение сосочка увеличивается в результате обострения воспалительного процесса и холангита. Одной из причин рубцовых стриктур холедоха большой протяженности является псевдотуморозный панкреатит.
Цель исследования: проанализировать и определить хирургическую тактику при стриктурах терминального отдела холедоха.
Материалы и методы исследования. За последние 10 лет в отделении хирургии №1 ГКБ №8 г. Уфы были пролечены 235 больных с механической желтухой неопухолевого происхождения, из них женщин – 180(76,9%), мужчин – 55(28,1%). Возраст пациентов варьировал от 26 до 102 лет (средний возраст – 50±0,8 года) (рис. 1).
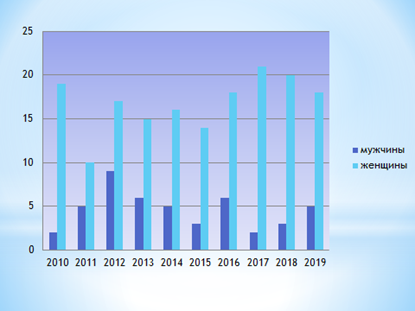
Рис. 1. Распределение больных по годам и полу
По причинам, вызывающим механическую желтуху (МЖ), больные распределились следующим образом (рис. 2): холедохолитиаз – 212 случаев, хронический папиллит – 8, полипы терминального отдела холедоха – 7, псевдотуморозный панкреатит – 9. В 37 случаях МЖ сочеталась с рубцовой стриктурой холедоха, в 158 случаях – с фибринозно-гнойным холангитом.
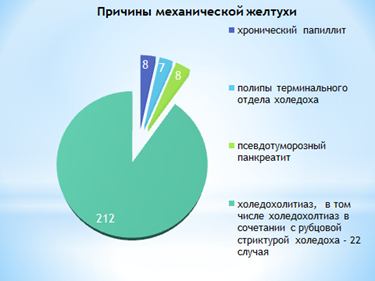
Рис. 2. Распределение больных по причинам механической желтухи
В группе пациентов с рубцовыми стриктурами дистального отдела холедоха большую часть составили больные с холедохолитиазом – 22, описторхозным холангитом – 3, полипами терминального отдела холедоха – 5, псевдотуморозным панкреатитом – 4, перихоледохеальным лимфаденитом с рубцовыми изменениями внепеченочных желчных протоков и двенадцатиперстной кишки – 3 (рис. 3).

Рис. 3. Распределение больных по причинам рубцовых стриктур
Большинство больных (82%) госпитализированы в экстренном порядке с выраженным болевым синдромом и клиникой механической желтухи. Одной из основных причин рубцовых изменений желчных путей мы считаем наличие длительно существующих конкрементов холедоха. Паразитарные заболевания с поражением желчных путей, в частности описторхоз, являются одной из редких причин рубцовых изменений холедоха. Описторхозный холангит сопровождается гиперпластическими процессами в слизистой протоков с развитием склеротических изменений в слизистом и подслизистом слоях [5], очень схожими с первично склерозирующим холангитом. При интраоперационной ФХС при данной патологии выражен фибринозно-гнойный холангит, который в последующем приводит к рубцовым изменениям протока. Под нашим наблюдением были 3 больных с данной паразитарной патологией.
В последние годы в распознавании причин механической желтухи по клиническим признакам диагностические трудности в значительной мере уменьшились благодаря ультразвуковым методам исследования, КТ и МРТ с контрастированиемжелчных путей. Ультразвуковая диагностика была проведена всем больным при поступлении и неоднократно в динамике лечения, а КТ и МРТ диагностика с контрастированием желчных путей проводилась в диагностически сложных случаях для установления причины желтухи и топики процесса. В части случаев для уточнения диагноза осуществлялась ЭРХПГ (59 больным) в сочетании с ЭПСТ (24 больным). При наличии наружных желчных свищей больным была проведена в предоперационном периоде фистулохолангиография.
Результаты исследования и их обсуждение. Наличие выраженной желтухи и холемической эндоинтоксикации, а также ахолии при длительно существующих желчных свищах приводит к стойким нарушениям гомеостаза, системы гемостаза, опасности развития интраоперационных кровотечений, ДВС-синдрому. Все это диктует необходимость эффективной дооперационной подготовки с целью снижения эндогенной холемической интоксикации и нормализации гомеостаза и показателей свертывающей системы крови. Интенсивная инфузионная терапия с использованием гепатопротекторов, гемокорригирующей терапии, плазмафереза проводилась всем больным с выраженной желтухой и показателями общего билирубина свыше 100 мкмоль/л. Во всех случаях выраженной холемии и при признаках холангита оперативное лечение осуществлялось в экстренном порядке в течение нескольких часов с антибиотикопрофилактикой и инфузионной терапией в условиях РАО. В остальных случаях оперативное лечение проводилось в отсроченном или плановом порядке с включением в операционную бригаду высококвалифицированных хирургов-гепатологов и эндохирургов. В ГКБ №8 с 1995 г. при операциях на желчевыводящих путях применяется интраоперационная холедохоскопия аппаратом фирмы «Olympus». Показаниями для проведения холедохоскопии являлись признаки гипертензии в желчных протоках, наличие желтухи, расширение внутрипеченочных желчных протоков и холедоха больше 10 мм по данным УЗИ, а также по данным визуального осмотра холедоха во время операции. Холедохоскопию начинали с ревизии дистального отдела холедоха и затем производили осмотр проксимальных отделов гепатобилиарной системы. Осуществляли оценку ампулы фатерова соска на проходимость,изучали наличие изменения слизистой, конкрементов, полипов и замазки.Извлечение конкрементов и полипов производили с помощью корзинок Дормия, зонда Фогарти.
Таблица 1
Виды операций при механической желтухе
|
№ |
Виды операций |
Количество |
|
1 |
Холедохолитотомия с наружным дренированием холедоха |
174 |
|
2 |
Интраоперационная ФХС с холедохолитотомией |
120 |
|
3 |
Интраоперационная ФХС с полипэктомией |
3 |
|
4 |
Холедоходуоденоанастомоз по Юрашу |
19 |
|
5 |
Холедоходуоденоанастомоз по Юрашу + наружное дренирование холедоха по Долиотти |
8 |
|
6 |
Дуоденотомия с папиллотомией и папиллосфинктеропластикой |
7 |
|
7 |
ЭРПХГ с папиллотомией |
24 |
|
8 |
Холецистоэнтероанастомоз с Брауновским соустьем |
5 |
|
9 |
Дуоденотомия с круговым иссечением БДС |
3 |
Объем и тактика оперативного вмешательства зависели от причины механической желтухи, ее давности, наличия осложнений и сопутствующей патологии желчных путей, обнаруженной при интраоперационной диагностике с использованием ФХС(229 больных), с эндоскопическим удалением камней у 120 больных, интраоперационной холангиографии, зондировании и бужировании холедоха. В последние годы в связи с внедрением малоинвазивной хирургии желчных путей большая часть операций (70%)проводилась из мини-доступа с использованием аппарата Прудкова. Этот доступ, мы считаем, вполне приемлем для ревизии желчевыводящих путей с применением интраоперационной фиброхоледохоскопии. В некоторых случаях при гнойно-фибринозных холангитах со стенозом холедоха операция заканчивалась лишь наружным дренированием холедоха. Наложение билиодигестивного анастомоза проводилось после купирования воспалительных изменений холедоха(табл. 1, 2).
Таблица 2
Виды операций при рубцовых стриктурах
|
№ |
Виды операций |
Количество |
|
1 |
Холедохолитотомия с наружным дренированием холедоха |
2 |
|
2 |
Интраоперационная ФХС с холедохолитотомией |
34 |
|
3 |
Интраоперационная ФХС с полипэктомией |
3 |
|
4 |
Холедоходуоденоанастомоз по Юрашу |
9 |
|
5 |
Холедоходуоденоанастомоз по Юрашу + наружное дренирование холедоха по Долиотти |
8 |
|
6 |
Дуоденотомия с папиллотомией и папиллосфинктеропластикой |
7 |
|
7 |
ЭРПХГ с папиллотомией |
5 |
|
8 |
Холецистоэнтероанастомоз с Брауновским соустьем |
2 |
|
9 |
Дуоденотомия с круговым иссечением БДС |
3 |
При обнаружении вколоченных камней холедоха в терминальном отделе, рубцовых изменений со значительным сужением желчного протока, обнаружении полипов дистального отдела холедоха с протяженной стриктурой операционный доступ расширяли или же сразу же проводили широкую лапаротомию. При технической возможности наложение билиодигестивных анастомозов проводилось из мини-доступа. Наряду с традиционной супрадуоденальной холедохотомией с целью удаления вколоченных камней в устье БДС осуществлялись дуоденотомия, трансдуоденальная холедохолитотомия с наложением редких узловых викриловых швов на заднюю стенку двенадцатиперстной кишки с последующим дренированием холедоха по Долиотти. Дренаж удаляли на 12–14-е сутки после проведения фистулохолангиографии в послеоперационном периоде. При протяженных стенозах терминального отдела холедоха и папиллитах операцию заканчивали двойным дренированием (билиодигестивный анастомоз +наружное дренирование по Долиотти). Такой объем операции выполнен у 8 больных. При рубцовых папиллитах применяли сфинктеропапиллотомию с папиллосфинктеропластикой. В 3 случаях произведено круговое иссечение рубцовых тканей фатерова соска на фоне превентивного введения бужа в просвет холедоха антеградным способом. Интраоперационная биопсия при ФХС проводилась при всех подозрительных случаях на опухолевый процесс. При обнаружении полипов дистального отдела холедоха у 3 больных во время ФХС проведена полипэктомия. Необходимо отметить, что полипы этого отдела холедоха очень трудно диагностировать в дооперационном периоде. Мягкотканые полипы трудно обнаружить даже при интраоперационном бужировании и холангиографии. Эти образования функционируют как клапан, то открывая, то закрывая путь желчи в двенадцатиперстную кишку. Полипы были обнаружены при повторных операциях после лапароскопических холецистэктомий с формированием наружных желчных свищей с функционированием ходов Люшка из ложа желчного пузыря. Посттравматические стриктуры при наших исследованиях были связаны с операциями на фоне выраженных рубцово-воспалительных изменений желчного пузыря и холедоха, после наложения металлических клипс на стенку холедоха (рис. 5). Грубые манипуляции во время интраоперационных кровотечений при лапароскопических операциях с использованием гемостатических тканевых материалов (гемостатическая губка) в 2 случаях способствовали развитию рубцового стеноза холедоха. Билиобилиарный анастомоз накладывали при непротяженных стриктурах до 1 см на дренаже холедоха.В послеоперационном периоде у больных с наружным дренированием желчных путей в обязательном порядке проводили фистулохолангиографию с целью диагностики резидуального холедохолитиаза, стриктур холедоха и патологии большого дуоденального сосочка. За последние 10 лет от осложнений рубцовых стриктур холедоха умерли 12 больных. Основные причины летального исхода – гнойный холангит, полиорганная недостаточность на фоне декомпенсации сопутствующих заболеваний сердечно-сосудистойи дыхательной патологии в старческом возрасте.
Выводы
1. Лечение больных с механической желтухой неопухолевого происхождения представляет определенные трудности как в диагностическом, так и лечебно-тактическом плане ввиду многофакторности развития заболевания.
2. Применение мини-инвазивных хирургических операций на желчных путях необходимо сочетать с ФХС.
3. МРТ диагностика желчных путей с контрастированием является одним из высокоточных методов дооперационной диагностики причин механической желтухи.
4. ФХС как интраоперационный метод диагностики служит наиболее ценным, объективным и информативным для диагностики заболеваний желчных путей и причин механической желтухи методом. Применение ФХС дает объективную оценку степени сужения внепеченочных желчных протоков и БДС, а также предоставляет возможность определить дальнейшую интраоперационную тактику.



