Синдром Веста (СВ) – это тяжелый эпилептический синдром, состоящий из триады инфантильных спазмов, интериктальной электроэнцефалограммы (ЭЭГ), называемой гипсаритмией, и регрессом или задержкой психомоторного развития.
Согласно данным ILAE (International League Against Epilepsy, Международная противоэпилептическая лига) в общей детской популяции СВ встречается достаточно редко: 1 на 2000 новорожденных. Чаще встречается у лиц мужского пола (60%) [1].
Инфантильные спазмы (ИС) – быстрые сокращения мышц продолжительностью 1–2 секунды, занимающие по своей скорости промежуточное положение между миоклоническими и тоническими сокращениями у ребенка в возрасте до 1 года [2].
ИС включают в себя внезапные, двусторонние и симметричные сокращения мышц шеи, туловища и конечностей. Они могут быть классифицированы на очаговые и диффузные. Тип припадка зависит от того, какие группы мышц (сгибатели или разгибатели) подвергаются преимущественному воздействию, и от степени сокращения. Сгибательные спазмы (42% случаев) и смешанные сгибательно-разгибательные спазмы (50% случаев) считаются наиболее характерным для ИС типом судорог. Приступ может быть кратковременным в виде внезапной остановки активности ребенка или подергивания глазных яблок, может маскироваться под рефлекс Моро. Судороги могут быть одиночными, но чаще объединяются в серии и связаны с засыпанием или пробуждением ребенка. Во время или после серии инфантильных спазмов отмечаются раздражительность и плач младенца.
Наиболее часто ИС развиваются в возрасте от 3 до 8 месяцев, и только в 8% случаев впервые встречаются у детей старше 1 года [3]. При оценке нервно-психического развития ребенка с ИС обращает на себя внимание временная связь между появлениями спазмов и задержкой или регрессом психомоторного развития. Данная связь не всегда проявляется, если у ребенка уже имеется задержка в развитии.
Во всех случаях подозрения на синдром Веста проводится электроэнцефалограмма, желательно с включением сна (в связи с возможностью нормальной ЭЭГ бодрствования при гипсаритмии во сне). При проведении обследования обращают на себя внимание следующие изменения электрической активности головного мозга: картина гипсаритмии на межприступной ЭЭГ и типичные приступные паттерны. В большинстве случаев на ЭЭГ в момент ИС отмечается возникновение дезорганизованного интериктального рисунка из случайных высоковольтных медленных волн, спайков и комплексов спайк – волна. В дополнение к классическому паттерну ЭЭГ существует несколько вариантов гипсаритмии, которые объединены в группу «модифицированная гипсаритмия»: персистирование взрывного паттерна во время сна [4].
В 60–70% всех случаев этиологию заболевания позволяет определить магнитно-резонансная томография (МРТ) головного мозга, где можно увидеть наличие различных повреждений ткани головного мозга [4, 5].
Крайне важно установить этиологию инфантильных спазмов, что позволит подобрать эффективную терапию и улучшить прогноз. Авторы выделяют две группы пациентов с СВ: с криптогенными и симптоматическими спазмами. Криптогенные спазмы составляют меньшинство случаев ИС (10–40%). В симптоматических ИС, которые имеют место у 60–70% пациентов, регистрируются различные пренатальные, перинатальные и постнатальные нарушения [6]. Пренатальная этиология включает пороки развития центральной нервной системы, хромосомные аномалии, моногенные генетические нарушения, нейрокутанный синдром, врожденные инфекции центральной нервной системы (TORCH). Перинатальные повреждения включают гипоксическую ишемическую энцефалопатию, травмы. К постнатальным факторам относятся внутричерепные инфекции, опухоли головного мозга и др. [7].
Важно отметить, что около 30–40% всех СВ являются генетически детерминированными энцефалопатиями. Описано частое возникновение ИС у детей с туберозным склерозом и синдромом Дауна. По данным литературы, 6% пациентов с синдромом Веста страдают трисомией по 21 хромосоме, что имеет большое клиническое значение [8, 9].
Цель: представленный клинический случай предназначен продемонстрировать сложности подбора эффективной противоэпилептической и гормональной терапии синдрома Веста на фоне тяжелой сопутствующей патологии.
Клинический случай
Больная Г. 6 месяцев с диагнозом Q90.0 Синдром Дауна. Трисомия 21, мейотическое нерасхождение. Беременность наступила методом экстракорпорального оплодотворения, отягощена возрастом матери (35 лет). На 16-й неделе проведена пренатальная диагностика, которая выявила синдром Дауна. Родителями принято решение сохранить беременность.
По данным профилактических осмотров участкового врача-педиатра установлено, что ребенок рос и развивался с задержкой развития – переворачивается с 5 месяцев, не сидит, не ползает, не упирается на ножки, на предметах фиксирует взгляд кратковременно. Также отмечается регресс приобретенных навыков – перестала тянуться к игрушкам и брать их в руки. Заболевание началось 12.01.2020 в 16:00 часов с серийных сгибательно-разгибательных спазмов верхних и нижних конечностей в виде раскидывания в стороны. Спазмы двусторонние, симметричные, длительностью до 3–5 минут, сопровождаются вегетативной симптоматикой, возникают после пробуждения, после приступа ребенок вялый и засыпает. Аналогичный приступ случился 13.01.2020 в 07:00 часов, 14.01.2020 в 10:30 и 17:00, длительность приступа до 7 минут. 15.01.2020 после пробуждения приступ повторился в 6:00 и 14:20 часов. Госпитализированы на лечение в психоневрологическое отделение.
Анамнез жизни
Ребенок женщины 35 лет от второй беременности, протекавшей на фоне угрозы невынашивания в I и II половине беременности. Роды оперативные на сроке 35 недель в ягодичном предлежании. При рождении: масса тела 2450 г, рост 46 см, окружность головы 33 см, окружность груди 30 см, оценка по шкале Апгар 3/6 баллов. По тяжести состояния переведена в анестезиолого-реанимационное отделение, где находилась 7 суток. В дальнейшем выхаживалась в отделении патологии новорожденных с диагнозом: «синдром дыхательных расстройств у новорожденных. ВУИ, врожденная пневмония. Гидроперикард. ДН 2 ст. Недоношенность 34 недели. Церебральная ишемия 2 ст. Перивентрикулярная лейкомаляция без кистозной дегенерации. Синдром Дауна, трисомная форма. ПФК: ООО 3 мм. Риск БЛД. Тугоухость. Ретинопатия недоношенных». Выписана на 16-е сутки. Перенесенные заболевания: врожденный стридер, МАРС, ДХЛЖ, острый бронхиолит, вызванный вирусом парагриппа, тяжелой степени. Бронхиолит был перенесен за неделю до появления первых ИС.
Наследственность по заболеваниям нервной системы не отягощена.
Клиническое обследование
Состояние средней степени тяжести, обусловленное поражением центральной нервной системы, частотой и интенсивностью эпилептических приступов, задержкой в нервно-психическом развитии.
Физическое развитие микросоматическое дисгармоничное, нормотрофия. Температура 36,4?С. Кожные покровы чистые, бледно-розовые. Видимые слизистые нормальной физиологической окраски, в зеве спокойно. Лимфатические узлы не увеличены. Обращает на себя внимание диффузная грубая мышечная гипотония в конечностях. Костно-суставная система без особенностей. Органы дыхания: ЧДД 35 в минуту, перкуторно слышен ясный легочной звук, аускультативно – дыхание пуэрильное, проводится по всем полям, хрипы не выслушиваются. Оценка сердечно-сосудистой системы: ЧСС 120 в минуту, тоны сердца ритмичные, ясные. Живот при пальпации мягкий, безболезненный. Печень выступает на 1,5 см от края реберной дуги, селезенка не пальпируется. Стул ежедневный, диурез в норме.
В неврологическом статусе: сознание ясное, поведение адекватное, малоактивное. Менингеальные симптомы отрицательные. Череп округлой формы, уплощенный затылок, голову удерживает слабо. Окружность головы 41 см, окружность груди 40,5 см. Размеры большого родничка 2,5 х 2,0 см. Черепно-мозговая иннервация: лицо симметрично, плоская переносица, монголоидный разрез глаз, глазные щели d=s, зрачки равной величины, живо реагируют на свет, за предметами следит, при взгляде вверх фиксация кратковременная. Язык по средней линии, глотание и фонация не нарушены. Движения в конечностях в достаточном объеме. Мышечный тонус – диффузная грубая гипотония. Опора на ножки слабая, шаговых движений нет. Рефлексы со слизистых: положительные корнеальные, подошвенные, глоточный рефлексы, брюшные d=s. Сухожильные рефлексы живые, равные.
При госпитализации в психоневрологическое отделение пациентке в первую очередь проведена ЭЭГ в период сна на приборе Нейрон-Спектр-4/П (Нейрософт, г. Иваново, Россия) с целью оценки биоэлектрической активности головного мозга. На ЭЭГ отмечено следующее: медленная активность представлена диффузными аритмичными волнами тета-дельта-диапазона; периоды относительного уплощения медленных колебаний чередуются с диффузными разрядами высокоамплитудных тета-дельта-волн и полиморфных комплексов «острая-медленная волна», «пик- и полипик-медленная» волна амплитудой до 300–400 мкВ. Данная картина ЭЭГ наиболее соответствует модифицированной гипсаритмии с персистирующим супрессивно-взрывным паттерном (рис. 1).
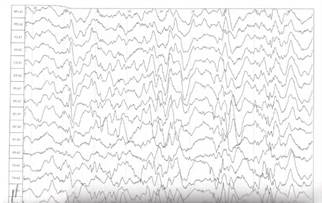
Рис. 1. ЭЭГ до лечения: картина модифицированной гипсаритмии с персистирующим супрессивно-взрывным паттерном
На МРТ головного мозга признаков патологических изменений вещества головного мозга не было выявлено. При проведении нейросонографии обнаружены эхопризнаки псевдокисты сосудистого сплетения левого бокового желудочка. На УЗИ органов брюшной полости эхопатологии не выявлено. На ЭХО-КГ сердца створки и полости не изменены, сократительная способность миокарда сохранена.
Согласно клиническим рекомендациям «Эпилепсия: синдром Веста (эпилептические спазмы)» [10] на основании выявленной классической триады выставлен диагноз: G40.5. Эпилептическая энцефалопатия, синдром Веста, инфантильные спазмы. Сопутствующий диагноз: Синдром Дауна. Трисомия 21, мейотическое нерасхождение.
Целями лечения синдрома Веста являются быстрое купирование спазмов, нормализация ЭЭГ и улучшение психического развития ребенка. Пациентам с СВ рекомендованы гормональная терапия, антиэпилептические препараты и препараты метаболического действия [11]. Препаратами выбора служат гормональные препараты и противоэпилептический препарат Вигабатрин [12]. Однако, учитывая высокую стоимость и труднодоступность Вигабатрина, специалисты применяют альтернативные противоэпилептические препараты, эффективность которых оценивается от 40% до полного купирования приступов. К ним относятся: вальпроевая кислота, Топирамат, Леветирацетам, Зонисамид [13]. На начальном этапе лечения ребенку был назначен препарат вальпроевой кислоты в дозе 30 мг два раза в сутки. Данный препарат применялся в течение трех дней (16.01.2020 – 18.01.2020) без должного эффекта – частота приступов увеличилась. 16.01.2020 отмечались спазмы каждые 3–4 часа длительностью каждого эпизода по 4–5 минут, они сопровождались сгибательно-разгибательными спазмами конечностей и эмоциональной возбудимостью ребенка. 17.01.2020 частота приступов также 6 раз в день, длительность приступов – 4–10 минут. 18.01.2020 приступы возникали 6 раз в день, длительность – 5–10 минут с генерализацией процесса на туловище и конечности. Далее доза препарата вальпроевой кислоты была увеличена – 30 мг в утреннее время, 60 мг в вечернее. На данной дозировке препарата улучшений не отмечалось, что привело к решению о подключении гормональной терапии. Ребенку проведены пульс-терапия метилпреднизолоном, внутривенное капельное введение препарата в дозе 30 мг/кг/сутки в течение 3 дней. С первых суток применения пульс-терапии отмечается улучшение состояния ребенка – 20.01.2020 частота приступов снизилась до 4 раз в сутки, 21.01.2020 – 3 раза в сутки, 22.01.2020 – приступы купировались.
Далее пациент переведен на таблетированную форму метилпреднизолона в поддерживающей дозе 14 мг/сутки (8 мг в 6:00 ч, 4 мг в 9:00 ч, 2 мг в 12:00 ч) в течение 7 дней.
После купирования приступов пациенту проведена контрольная ЭЭГ с депривацией сна, которая показала положительную динамику: физиологические паттерны сна дифференцированы, эпиактивность не регистрируется (рис. 2).
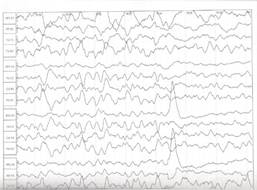
Рис. 2. ЭЭГ с положительной динамикой после проведенного лечения
Обсуждение
По данным литературы, 6% пациентов с синдромом Веста страдают синдромом Дауна, что значительно затрудняет диагностику синдрома Веста и, соответственно, своевременное начало терапии [8]. Трудности в диагностике создает определение задержки психоневрологического развития, которая обычно является предвестником инфантильных спазмов, но сопровождает и синдром Дауна. Следовательно, заподозрить СВ мы можем только со старта инфантильных спазмов или после целенаправленного проведения ЭЭГ, как и произошло в данном случае.
В приведенном клиническом случае выявлено три этиологических фактора для развития синдрома Веста: беременность получена путем экстракорпорального оплодотворения, развитие трисомии по 21 хромосоме, осложненное течение пре- и интранатального периодов. Беременность протекала под угрозой невынашивания в I и II половине беременности, что создало условия для гипоксически-ишемической травмы плода. Также плод находился в ягодичном предлежании, что стало причиной оперативного родоразрешения.
Терапия впервые выявленного синдрома Веста трудна, потому что требует индивидуального подхода к каждому пациенту. В аспекте выбора базисной терапии данного пациента мы видим обоснованную тактику: стартовым препаратом стала вальпроевая кислота, подбор дозы лекарственного средства осуществлялся ступенчато. На начальном этапе терапии пациент не отвечал на монотерапию противосудорожным препаратом вальпроевой кислоты, что привело к решению увеличить дозу. Это не дало положительного эффекта. Затем на основании клинических рекомендаций был введен гормональный препарат. В течение трех дней проведена пульс-терапия метилпреднизолоном (внутривенное капельное введение препарата в дозе 30 мг/кг/сутки в течение 3 дней), которая с первых суток дала положительный эффект – купировались приступы ИС, затем ребенок переведен на поддерживающую дозу метилпреднизолона с пероральным приемом в дозе 14 мг/сутки в течение 7 дней.
Диспансерное наблюдение за пациентами с синдромом Веста осуществляется врачом-неврологом по месту жительства пациента. Кратность визитов определяется индивидуально врачом-неврологом. Если возникает рецидив приступа, то пациент должен быть направлен к врачу-эпилептологу. Показано проведение ЭЭГ через 1 месяц после выписки из психоневрологического отделения, затем 1 раз в 6 месяцев для контроля эпилептиформных разрядов. Длительность подобного ЭЭГ контроля не определена, так как прогноз дальнейшей эволюции эпилепсии у пациентов разный [14]. Для осуществления наглядного контроля за течением заболевания родителям пациента рекомендовано ведение дневника приступов.
Профилактика ИС проводится путем приема пероральной формы метилпреднизолона в течение 3 месяцев и регулярного приема препарата вальпроевой кислоты. В большинство национальных рекомендаций также внесена необходимость оценки развития ребенка, перенесшего синдром Веста. Минимальная кратность такой оценки – 2 раза: в возрасте около 1,5 лет и перед школой. Для оценки развития могут быть использованы различные шкалы (Бейли, DP3, Гриффитс и др.) [10].
Заключение
В последние годы достигнуты огромные успехи в лечении синдрома Веста. Медикаментозная ремиссия отмечается, по данным разных авторов, у 72% больных. Однако, несмотря на успехи, достигнутые в лечении синдрома Веста, его общий прогноз остается серьезным. Согласно наблюдениям, описанным в зарубежной литературе, у половины больных с инфантильными спазмами к подростковому возрасту произошла трансформация в различные фокальные или мультифокальные формы эпилепсии. Умственная отсталость наблюдается у подавляющего большинства пациентов с синдромом Веста, составляя 90% в исследовании R. Riikonen. У половины больных констатируется тяжелая умственная отсталость. При криптогенных формах умственное развитие пациентов страдает в меньшей степени, но в большинстве случаев отмечаются выраженные когнитивные нарушения. Наиболее значимым фактором, определяющим прогноз интеллектуального развития, является этиология. Дети с криптогенными ИС гораздо чаще (38–78%) имеют нормальный или близкий к нормальному интеллект по сравнению с детьми с симптоматическими спазмами (2–18%). В то же время при синдроме Дауна возможен относительно благоприятный исход течения симптоматических инфантильных спазмов. Признаки благоприятного исхода СВ — нормальный неврологический статус и нормальное психомоторное развитие до момента возникновения спазмов, изначальное отсутствие иных видов судорог, более старший возраст дебюта инфантильных спазмов, короткая длительность приступов и рано начатая эффективная терапия. В данном клиническом примере можно надеяться на благоприятный исход, так как диагноз был поставлен своевременно и рано начата терапия, которая дала положительный результат.



