Выполнение реконструктивных операций при отморожениях кисти и их последствиях представляет сложную проблему [1], что связано с особенностями патофизиологии холодовой травмы [2]. Установлено, что она приводит к развитию тяжелых нарушений системы гемостаза, фибринолиза, микротромбированию сосудов, усиливает артериовенозное шунтирование крови [3], что вызывает тяжелые дефекты перфузии, ишемические нарушения, воспалительные (реакции) изменения. Пусковым механизмом инициации каскада подобных патологических изменений являются повреждение и гибель клеток эндотелия сосудов [2, 4, 5, 6]. В периоде отдаленных последствий травмы развиваются длительно протекающий холодовой нейроваскулит, облитерация подкожной капиллярной сети [5], выраженная вазоконстрикция [7], что ведет к ишемии мягких тканей, костей и вызывает в них дегенеративно-дистрофические процессы [4]. По этой причине наибольшие трудности представляет реконструкция пальцев, связанная с вмешательствами на сосудах и нервах кисти, что неизбежно сопровождается высоким риском возникновения послеоперационных ишемических осложнений. Методом выбора при реконструкции пальцев кисти в настоящее время большинство хирургов считают пересадку пальца стопы на микрососудистых анастомозах. Однако данные вмешательства при лечении больных с последствиями отморожений выполняются в единичных случаях [6] из-за высокого риска наступления тромбоза микроанастомозов, обусловленного холодовым эндартериитом и длительным спазмом сосудов не только реципиентной, но часто и донорской областей. По этой же причине довольно редко применяется кожно-костная реконструкция с использованием несвободного лучевого лоскута и свободной пересадки других кожно-костных комплексов. Перемещение сегментов кисти на сосудистой ножке преимущественно осуществляется при врожденных аномалиях развития и применяется по весьма ограниченным показаниям при приобретенной патологии и особенно при последствиях отморожений [8], что связано со спецификой анатомических дефектов кисти и высоким риском ишемических осложнений при этой патологии. Известные технологии перемещения сегментов недостаточно эффективны при лечении больных с культями кисти на проксимальных уровнях, так как не обеспечивают прироста длины восстановленного пальца относительно донорского сегмента. В связи с этим метод применяется преимущественно для реконструкции первого пальца при наличии донорского сегмента достаточной длины. Данные обстоятельства обусловливают необходимость изучения возможностей различных методов реконструкции пальцев при последствиях отморожений кисти и разработки новых подходов к реконструкции пальцев.
Цель исследования – изучить эффективность реконструкции пальцев кисти с использованием различных кожно-костных комплексов на питающей ножке при последствиях отморожений кисти.
Материалы и методы исследования. Выполнена реконструкция 56 пальцев на 40 кистях с использованием различных кожно-костных комплексов на питающей ножке у 33 больных, перенесших холодовую травму. Проведено простое открытое ретроспективное исследование. Средний возраст пострадавших составил 39,33±2,46 года. Реконструктивные вмешательства были предприняты через 746,91±204,35 дня после получения холодовой травмы. Подавляющее число пострадавших были лицами мужского пола (32) и имели двухсторонние поражения (31). Правя кисть, как и левая, была поражена в 1 случае. Отсутствие всех пальцев на уровне основных фаланг и дистальных отделов пястных костей отмечалось на 31 оперированной кисти, отсутствие всех пальцев на уровне проксимальных отделов пястных костей – на 6, отсутствие всех трехфаланговых пальцев при сохранении первого пальца или большей его части – на 2, отсутствие первого и трех трехфаланговых пальцев – в 1 случае. Кроме того, у 7 больных имелись культи дистальных отделов нижних конечностей: обеих стоп на уровне предплюсны (1), обеих стоп на уровне средней трети плюсневых костей (2), культя одной стопы на уровне средней трети, второй на уровне проксимальной трети плюсневых костей (1), культя голени в дистальной трети (1), культи плюсневых костей в средней трети на одной, культи пальцев на другой стопе (1). Культи кистей и нижних конечностей имели признаки атрофии, рубцовых изменений мягких тканей и трофических нарушений различной степени выраженности. Преобладающее большинство пациентов (31) были инвалидами первой группы, у них отсутствовала функция двухстороннего схвата обеих кистей, а для самообслуживания использовался двуручный схват. Виды использованных тканей и характер восстановленных пальцев представлены в таблице 1.
Таблица 1
Виды комплексов тканей при восстановлении различных пальцев кисти
|
Виды комплексов тканей на питающих ножках |
Восстановленные пальцы |
Всего пальцев |
||||
|
I |
II |
III |
IV |
V |
||
|
Культи пальцев и пястных костей поврежденной кисти на типичных питающих ножках |
10 |
– |
– |
– |
– |
10 |
|
Культи пальцев и пястных костей поврежденной кисти на дистрагированных питающих ножках |
13 |
11 |
3 |
4 |
1 |
32 |
|
Кожно-костный лучевой комплекс на дистальной питающей сосудистой ножке |
4 |
– |
3 |
– |
– |
7 |
|
Второй палец стопы на микрососудистой ножке |
3 |
– |
– |
– |
– |
3 |
|
Культя пальца противоположной кисти на микрососудистой ножке |
1 |
– |
1 |
– |
– |
2 |
|
Кожно-костный трансплантат из латерального края лопатки и второй плюсневой кости на микрососудистой ножке |
1 |
– |
– |
1 |
– |
2 |
|
Всего пальцев |
32 |
11 |
7 |
5 |
1 |
56 |
На типичных питающих ножках выполнено перемещение культи основной фаланги второго пальца (5), культи второй пястной кости (4) и культи третьей пястной кости (1). С использованием дистрагированных питающих ножек проведено перемещение культи второй пястной кости (2), культи основной фаланги третьего пальца (3), третьей пястной кости (15), культи основной фаланги четвертого пальца (3), четвертой пястной кости (8), культи пятой пястной кости (1). Пересадки культи третьего (1) и пятого (1) пальцев противоположной кисти, как и второго пальца стопы (3), фрагмента второй плюсневой кости (1) и латерального края лопатки (1) с кожно-жировыми лоскутами выполнены на микрососудистых анастомозах. Необходимость восстановления одного или двух из трехфаланговых пальцев возникала в тех случаях, когда сформированный или сохранившийся первый палец имел большую длину, чем наибольшая из культей трехфаланговых пальцев или пястных костей. В подобных условиях формировали один, реже два из трехфаланговых пальцев, равновеликих первому, что обеспечивало возможность не только бокового, но и кончикового (щипкового) схватов. В случае сохранения пястно-фаланговых суставов культей основных фаланг второго-пятого пальцев длина сформированного трехфалангового пальца может быть больше первого, так как достаточный объем движений в пястно-фаланговых суставах обеспечивал возможность щипкового схвата за счет сгибания культи. У большинства больных выполнены реконструкция одного пальца на одной кисти (17), реконструкция одного, чаще первого, на обеих кистях (4). В зависимости от тяжести деформации кисти (проксимальные уровни ампутации, особенно всех пястных костей, дефицит донорских ресурсов поврежденной кисти) возникала необходимость сочетанного применения различных видов кожно-костных комплексов. Применялись следующие сочетания видов кожно-костных комплексов: реконструкция первого и второго пальцев методом перемещения сегментов кисти на одной (3) или обеих (1) кистях, реконструкция первого и четвертого пальцев методом перемещения сегментов кисти на одной (2) или обеих (1) кистях, реконструкция первого пальца с использованием лучевого лоскута и второго пальца методом перемещения дистрагированного комплекса кисти (1), реконструкция первого пальца лучевым лоскутом, второго, третьего пальцев методом перемещения сегментов на одной кисти, второго и третьего пальцев методом перемещения сегментов кисти на другой (1); реконструкция второго, третьего пальцев методом перемещения сегментов на одной кисти (1); реконструкция первого пальца путем пересадки второго пальца стопы, пятого пальца перемещением сегмента кисти (1), реконструкция первого пальца путем пересадки культи противоположной кисти, четвертого пальца пересадкой кожно-костного трансплантата из второй плюсневой кости (1). Восстановление пальцев выполнялось при различных уровнях их отсутствия (табл. 2).
Таблица 2
Уровни отсутствия и характер восстанавливаемых пальцев
|
Пальцы |
Уровни отсутствия восстанавливаемых пальцев* |
Всего пальцев |
||||||
|
1 |
2 |
3 |
4 |
5 |
6 |
7 |
||
|
I |
1 |
12 |
10 |
2 |
6 |
1 |
– |
32 |
|
II |
– |
1 |
2 |
1 |
5 |
1 |
1 |
11 |
|
II |
– |
– |
3 |
1 |
3 |
– |
– |
7 |
|
IV |
1 |
– |
– |
3 |
– |
1 |
– |
5 |
|
V |
– |
– |
– |
1 |
– |
– |
– |
1 |
|
Всего пальцев |
2 |
13 |
15 |
8 |
14 |
3 |
1 |
56 |
*Цифрами отмечены следующие уровни ампутации: 1 – средняя треть основной фаланги; 2 – основание основной фаланги; 3 – головка пястной кости; 4 – дистальная треть пястной кости; 5 – средняя треть пястной кости; 6 – проксимальная треть пястной кости; 7 – основание пястной кости.
Пересадку второго пальца стопы, культи пальца противоположной кисти, фрагмента второй плюсневой кости и латерального края лопатки с кожно-жировыми лоскутами выполняли на микрососудистых ножках, сформированных путем анастомозирования артерии, вены и нерва комплекса тканей с аналогичными структурами донорской области с использованием прецизионной техники. Кожно-костный лучевой лоскут перемещали на постоянной питающей ножке, включающей дистальный отдел лучевой артерии с сопровождающими ее венами. При этом в состав комплекса включали также подкожную вену и анастомозировали ее с подкожной веной кисти в реципиентной области после перемещения кожно-костного трансплантата (патент РФ № 2209596). Перемещение кожно-костных комплексов поврежденной кисти (культи пальца или пястной кости) осуществляли на одной или двух (тыльной и ладонной) постоянных кожно-сосудисто-нервных ножках, включающих пальцевые сосуды и нервы, прикрытые на всем протяжении кожной лентой шириной 1,5–2 см. Нами разработан способ двухэтапного, после предварительной хирургической тренировки, перемещения культи пальца или пястной кости. При этом на первом этапе выполняется мобилизация сегмента кисти на одной или двух питающих ножках с последующей его дистракцией (в среднем в течение 40,5±5,02 дня) вместе с питающими ножками с помощью чрескостного аппарата. После завершения дистракции на необходимую величину выполняется перемещение сегмента на одной или двух питающих ножках (в зависимости от состояния кровотока) в позицию восстанавливаемого пальца (авторское свидетельство 1775883 СССР, патент РФ № 2093092). Этот способ послужил базовым для разработки способов перемещения двух продольных сегментов из одной культи пястной кости (патент РФ № 2572551), двух поперечных сегментов из культи основной фаланги пальца с одноименной пястной костью (патент РФ № 2152184), двух культей пальцев или пястных костей одновременно (патент РФ № 2489980) для восстановления двух пальцев, а также короткой культи пальца или пястной кости в сочетании с костной пластикой (патент РФ № 2120246) и сохранением движений в пястно-фаланговом суставе восстановленного пальца (патент РФ № 2072807). Остеосинтез пересаженных и перемещенных в составе комплексов тканей костных трансплантатов с воспринимающей культей осуществляли спицами (27), методом внедрения с дополнительной фиксацией спицами (21), внедрением (7), соединением бок-в-бок с фиксацией спицами (1). Для замещения дефектов тканей на восстановленных пальцах, формирования мягких тканей лучевого, локтевого края кисти и первого межпальцевого промежутка у больных применены местная (5), свободная (9) и стебельчатая (19) кожная пластика. Стебельчатая пластика в сочетании с лучевым кожно-костным трансплантатом позволила также минимизировать донорский изъян на предплечье (патенты РФ № 2201161; № 2210334; № 2506053).
В работе применяли клинические, рентгенологические, морфологические, биомеханические, биофизические и статистические (параметрические, непараметрические) методы исследования. Обработка статистических данных выполнялась с использованием программ STATISTICA 6,0 и STATISTICA 10. Применялись параметрические и непараметрические критерии различий. Несоответствие выборки нормальному распределению определялось с помощью критерия Шапиро–Уилка. Для несвязанных выборок применялся критерий Манна–Уитни, для связанных – Вилкоксона. Различия считались значимыми при уровне р<0,05. Проведено морфологическое исследование материала, взятого при выполнении корригирующих вмешательств на костном остове и мягких тканях восстановленного пальца.
Результаты исследования и их обсуждение. Во всех случаях применения кожно-костных комплексов различного строения достигнуты их приживление, а также заживление донорской и реципиентной ран первичным натяжением. Пересаженные кожно-жировые стебельчатые лоскуты и кожные трансплантаты также прижились у всех больных. Оценку отдаленного результата проводили по осуществимости выполнения функции приведения первого пальца к локтевому противоупору, характеризующей возможность двухстороннего схвата у больных с отсутствием всех пальцев кисти. Из 29 (87,8±5,65%, 29/33) больных, у которых изучены отдаленные результаты, функция полного контакта лучевой и локтевой противоупорных бранш и восстановление двухстороннего схвата достигнуты у 96,6±3,16% (28/29) больных на 35 кистях, в том числе с проксимальными уровнями ампутации. Лишь в одном случае при наличии культи кисти на проксимальных уровнях и пересадке двух кожно-костных комплексов на микрососудистых анастомозах был достигнут неполный контакт противоупорных бранш, что, тем не менее, улучшило ее функцию. Эффективность применения различных кожно-костных комплексов была одинаковой (Ртмф=0,25). При ампутационных культях восстанавливаемого пальца на уровне основания основной фаланги и головки пястной кости перемещение сегмента кисти приводило к лучшим биомеханическим результатам, чем при других уровнях ампутации (р<0,05). Тест Вебера на восстановленных пальцах в случае перемещения сегментов кисти составил 5,29±0,78 мм, а при других методах достаточной дискриминационной чувствительности не отмечалось. Во всех случаях восстановлена болевая и температурная чувствительность. Анализ рентгенометрических показателей сформированных пальцев при перемещении дистрагированных сегментов выявил большую выраженность резорбции костной основы в случае использования для реконструкции пальца пястного сегмента, чем пястно-фалангового. Так, в случае перемещения культи пястной кости отмечается уменьшение длины костного остова при сравнении послеоперационных результатов измерений и отдаленных (р<0,05). Если длина пястного сегмента после операции составила 2,99±0,18 см, то в отдаленные сроки она равнялась 2,70±0,27 см. При перемещении пястной кости вместе с культей основной фаланги, а также с культями фаланг на более дистальных уровнях такой статистически достоверной зависимости выявить не удалось. Длина пястного сегмента после операции равнялась 2,86±0,14 см, а в отдаленные сроки – 2,78±0,17 см. В случае перемещения пястного и пястно-фалангового сегмента на типичной питающей ножке такой зависимости не отмечалось (р>0,05 в различные сроки). В остальных случаях перемещения и пересадки кожно-костных комплексов длина костного трансплантата достоверно не менялась. Данные рентгенометрических исследований коррелировали с данными морфологических исследований фрагментов из дистальных концов пересаженных костных трансплантатов. Изучение кровообращения в восстановленных пальцах методом 2D-допплерографии показало наличие в них магистрального кровотока.
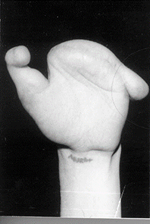
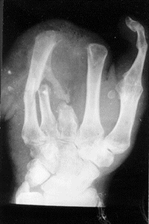
Приводим клинический пример реконструкции пальца путем комбинированного применения пересадки комплекса тканей на микрососудистых анастомозах и перемещения культи пястной кости (рис. 1, 2). Больной С., 25 лет, поступил в клинику по поводу культей всех пальцев левой кисти на уровне головок и дистальных третей пястных костей, культей первого, второго, четвертого, пятого пальцев на различных уровнях основных фаланг, сгибательной артротеногенной контрактуры третьего пальца правой кисти после отморожения, полученного год назад. Первым этапом выполнена успешная пересадка второго пальца правой стопы на микрососудистых анастомозах в позицию первого пальца левой кисти. Операция позволила восстановить боковой схват первого пальца с культями пястных костей. Через год проведено двухэтапное перемещение культи третьей пястной кости на культю пятой пястной кости на дистрагированных питающих ножках. Предварительно осуществлена пластика дистальных отделов культей второй–пятой пястных костей. Отдаленный результат комбинированного применения двух методов реконструкции пальцев изучен через год. Длина первого пальца вместе с пястной костью составила 11 см, как и пятой пястной кости с фрагментом третьей. Расстояние между кончиками пальцев при отведении первого составило 5 см, достигнуты приведение первого пальца и противопоставление его сформированной локтевой противоупорной бранше.
|
|
|
|
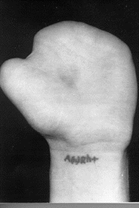
Рис. 1. Внешний вид кисти до операции |
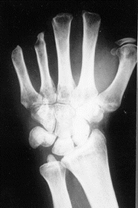
Рис. 2. Р-грамма кисти до операции |
|
|
|
|
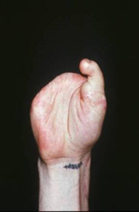
Рис. 3. Функция приведения восстановленного первого пальца через год после операции |
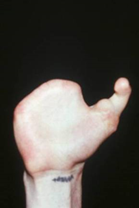
Рис. 4. Функция отведения восстановленного первого пальца через год после операции |
|
|
|
|
Рис. 5. Внешний вид кисти после выполнения лоскутной пластики дистальных отделов культей |
Рис. 6. Р-грамма кисти через шесть месяцев после перемещения культи третьей пястной кости на культю пятой |
В настоящее время доказано, что реконструкция пальцев кисти с использованием кровоснабжаемых кожно-костных комплексов является наиболее эффективным методом [9]. Однако наличие выраженных структурных изменений в тканях культи кисти, сохраняющихся длительное время после получения холодовой травмы, неизбежно ставит вопрос перед хирургом: целесообразно ли в подобных условиях выполнять сложные реконструктивные операции, связанные с вмешательствами на сосудах дистальных отделов пораженной конечности и наложением микрососудистых анастомозов? Анализ литературы свидетельствует о том, что в современных условиях подобные вмешательства при последствиях отморожений не получили распространения. Наше исследование показало, что данные операции не только возможны, но и целесообразны, так как обеспечивают вполне приемлемые результаты. В результате лечения достигнуты хорошая приживляемость перемещенных и пересаженных комплексов тканей, адекватная чувствительность и стабильность костного остова восстановленных пальцев, что позволило у подавляющего большинства больных восстановить схват кисти. Полученные результаты свидетельствуют о достаточности функции сосудов и нервов в составе питающей ножки примененного комплекса тканей. Как показало наше исследование, при последствиях отморожений кисти может быть выполнена реконструкция первого и/или трехфалангового пальцев с использованием различных кожно-костных комплексов на питающих ножках, в том числе и микрососудистых, с приблизительно одинаковыми функциональными результатами. Отсутствие всех пальцев кисти у большинства больных, перенесших отморожение, часто обусловливает необходимость восстановления не только первого, но и дополнительно одного из трехфаланговых пальцев для создания локтевой противоупорной бранши. Применение метода перемещения культи пальца или пястной кости на дистрагированных питающих ножках позволяет восстановить адекватную длину не только первого, но и одного или двух из трехфаланговых пальцев. Перемещение сегментов кисти по разработанной технологии не требует наложения микрососудистых анастомозов, позволяет восстановить первый и один из трехфаланговых пальцев одновременно или последовательно без использования тканей из отдаленных областей и нанесения им донорского изъяна. Недостатком данного метода при восстановлении двух пальцев является уменьшение ширины ладони, что снижает функциональные возможности и ухудшает косметический вид кисти. Некоторые авторы при отсутствии всех пальцев пересаживают первый палец стопы или его сегменты последовательно с блоком из второго и третьего пальцев одной, а также третьего, четвертого, пятого пальцев другой стопы с целью восстановления трех пальцев на каждой кисти [10]. Однако данное вмешательство приводит к неустранимым деформациям и резкому нарушению функций обеих стоп. Причем дефект кисти при этом однозначно полностью не устраняется как в функциональном отношении, так и в косметическом. Кроме того, такие операции сопряжены с высоким риском послеоперационных тромботических и ишемических осложнений, связанным не только с травматичностью, сложностью и длительностью вмешательства, но и с сопутствующим холодовым эндартериитом, нарушением кровоснабжения как донорской, так и реципиентных областей. Следует также отметить, что у многих таких больных имеются культи дистальных отделов нижних конечностей, что делает невозможным выполнение данных вмешательств. Недостатком лучевого лоскута является возможность восстановления только одного пальца кисти (первого или техфалангового). Применение типичной методики перемещения культи пальца или пястной кости обеспечивает восстановление, как правило, только первого пальца. Его адекватная длина достигается только при наличии донорской культи достаточной длины. В качестве донорских могут быть использованы только смежные культи пястных костей. В связи с этим перспективной является пересадка второго пальца стопы, а также кожно-костных трансплантатов в свободном и несвободном варианте в комбинации с перемещением дистрагированных сегментов кисти, что значительно расширяет возможности реконструкции пальцев кисти, так как минимизирует отрицательный эффект сужения ладони, а также функциональный и косметический изъян в донорской области. Как показывает наш опыт, комбинированное применение местной и отдаленной пластики позволяет получить адекватные функциональные и косметические результаты при минимальном донорском изъяне. В литературе имеются единичные сообщения о применении данного подхода [6]. Перемещение продольного сегмента кисти по разработанной методике в сочетании с пересадкой или перемещением комплексов тканей из отдаленных областей вообще позволяет сохранить ширину ладони. Применение метода дистракции является патогенетически обоснованным, так как вызывает неоангиогенез и улучшение кровообращения в пораженных тканях кисти и питающих ножках перемещаемых сегментов. Кроме того, при этом происходит их хирургическая тренировка к ишемии, что повышает устойчивость донорских тканей к гипоксии, способствует компенсации трофических и метаболических нарушений в рубцово-измененных тканях. Этому же способствует применение кожно-жировых лоскутов из отдаленных донорских областей. Мы пришли к убеждению, что при последствиях отморожений кисти предпочтительной является пересадка несвободных кожно-жировых лоскутов вследствие высокого риска тромбоза микрососудистых анастомозов и ишемических осложнений при использовании свободных лоскутов на фоне холодового эндартериита конечностей, что совпадает с данными, приведенными в литературе [6]. Многие авторы отмечают снижение регенераторных способностей костей при последствиях отморожений, в частности слабое образование костного регенерата при дистракции культей пальцев [7]. По этой причине перемещение уже готового пластического материала в виде адекватно кровоснабжаемых сегментов поврежденной кисти при последствиях отморожений наиболее оправданно. На наш взгляд, при лечении больных с последствиями отморожений конечностей следует шире использовать перемещение сегментов кисти, так как эти операции не связаны с необходимостью наложения микрососудистых анастомозов и высоким риском их тромбирования в условиях патологических изменений сосудов донорской и реципиентной областей. Постоянные питающие ножки (типичные и дистрагированные), как и микрососудистые, а также питающие ножки с ретроградным кровотоком обеспечивают адекватное кровоснабжение кости тканевого комплекса, что косвенно подтверждается данными рентгенометрии. Чувствительные нервы в составе сосудисто-нервных ножек кожно-костных комплексов поврежденной кисти также адекватно функционируют и обеспечивают приемлемую чувствительность восстановленного пальца. По нашему мнению, реконструкцию пальцев следует выполнять не ранее чем через 6 месяцев после получения отморожения на фоне адекватной послеоперационной инфузионной, антикоагулянтной терапии и назначения препаратов, улучшающих микроциркуляцию. В эти сроки наступает компенсация сосудистой недостаточности тканей, уменьшается вазоконстрикция, улучшается трофика культи кисти.
Заключение. Реконструкция пальцев с использованием кровоснабжаемых кожно-костных комплексов является высокоэффективным методом восстановления функции схвата кисти при самых тяжелых последствиях ее отморожений. Перспективы метода связаны с комбинированным использованием различных кожно-костных комплексов.