Последнее десятилетие ознаменовалось определенными достижениями в области желчной хирургии, обусловленными широким внедрением малоинвазивных и эндоскопических технологий, развитием анестезиологии, совершенствованием диагностики, повышением оперативной активности и санацией больных на доклинической стадии заболевания [1, 3].
На сегодняшний день «золотым» стандартом в лечении желчнокаменной болезни (ЖКБ) признана лапароскопическая холецистэктомия, однако использование этой операции у пациентов с острым холециститом ограничено. Это обусловлено, с одной стороны, увеличением пациентов пожилого и старческого возраста с тяжёлыми сопутствующими заболеваниями, с другой, выраженным воспалительным процессом в околопузырных тканях [4, 6, 8]. Тактика и методы лечения пациентов с острым холециститом за последние десятилетия претерпели многочисленные изменения. До сих пор нет единого мнения в вопросе выбора операции при остром холецистите [5, 7].
Критериями травматичности операций являются изменения функции внешнего дыхания и интенсивность болевого синдрома [2]. В настоящее время существуют сравнительные исследования изменения функции внешнего дыхания и интенсивности болевого синдрома в послеоперационном периоде после малоинвазивных холецистэктомий [5]. Однако эти результаты получены при обследовании больных с хроническим холециститом. Работ, посвящённых исследованию данных параметров у больных с острым холециститом, мы не встретили.
Цель исследования. Обосновать тактику приоритетного использования малоинвазивных холецистэктомий у больных с острым холециститом.
Материалы и методы исследования. За 2007-2009 гг. по поводу острого холецистита прооперировано 450 пациентов. Среди них мужчин было 122 (27,1 %), женщин - 328 (72,9 %). Средний возраст: 62,6±16,13 года.
В зависимости от способа оперативного лечения пациенты разделены на 4 группы:
I группа: лапароскопическая холецистэктомия (ЛХЭ), n=257 (57,1%);
II группа: холецистэктомия из минидоступа (ХЭ из МД), n= 140 (31,1%);
III группа: традиционная холецистэктомия (ТХЭ), n= 14 (3,1%);
IV группа: холецистостомия (ХС), n= 39 (8,7%).
Группы были не однородны по полу и возрасту (р<0,001) (табл. 1). В то же время, статистически значимых различий в группах ХЭ из МД и ТХЭ не выявлено (р>0,05). В группах ХЭ из МД и ХС более половины всех пациентов были старше 60 лет (85 % и 100 %). Лапароскопическая (59,9 %) и традиционная (64,3 %) холецистэктомии выполнялись преимущественно больным трудоспособного возраста (30-60 лет).
Таблица 1. Распределение больных по возрасту и полу
|
Группы |
n |
Средний возраст |
Мужчины |
Женщины |
Достоверность различий |
|
ЛХЭ |
257 |
48,4±10,3 |
69 (26,8 %) |
188 (73,2 %) |
р<0,001 |
|
ХЭ из МД |
140 |
63,8±5,9 |
37 (24,6 %) |
103 (73,6 %) |
|
|
ТХЭ |
14 |
59,3±7,4 |
5 (35,7 %) |
9 (64,3 %) |
|
|
ХС |
39 |
73,5±5,7 |
11 (28,2 %) |
28 (71,8 %) |
Сроки с момента заболевания до поступления в хирургический стационар варьировали от 4 часов до 5 суток, представлены в таблице - 2.
78,6 % пациентов в группе ЛХЭ поступили в течение 2 суток с момента заболевания, в группе ХЭ из МД - 62,1 % в течение этого срока. 64,3 % больных в группе ТХЭ поступили с давностью заболевания 3-е и более суток.
Таблица 2. Распределение больных по длительности заболевания
|
Длительность заболевания |
ЛХЭ |
ХЭ из МД |
ТХЭ |
ХС |
||||
|
абс. |
% |
абс. |
% |
абс. |
% |
абс. |
% |
|
|
До суток |
74 |
28,8 |
16 |
11,4 |
2 |
14,3 |
5 |
12,8 |
|
24-72 часа |
128 |
49,8 |
71 |
50,7 |
3 |
21,4 |
19 |
48,7 |
|
Более 3-х суток |
55 |
21,4 |
53 |
37,9 |
9 |
64,3 |
15 |
38,5 |
|
Достоверность различий |
р<0,001 |
|||||||
Группу ЛХЭ составили 52,9 % пациентов со II классом по ASA, в группе ХЭ из МД преимущественно были больные с III классом (67,1 %), в группе ТХЭ также преобладал II и III классы (85,7 %) и у больных в группе ХС - IV класс - 59 %.
Осложненное течение острого холецистита наблюдалось в группе ЛХЭ у 35 (7,8 %) больных, в группе ХЭ из МД - у 38 (27,1 %) и в группе ХС у 6 (15,4) пациентов. Наиболее высокая частота осложнённых форм холецистита наблюдалась в группе ТХЭ (85,7 %).
Среднее время от момента госпитализации до начала оперативного лечения составило - 31,8±9,5 часов (таблица - 3). Как следует из данных таблицы-3, подавляющее большинство больных во всех группах были оперированы в первые двое суток от момента поступления.
Таблица 3. Сроки оперативного лечения в основной группе
|
Группы |
Сроки оперативного лечения, n=450 |
Достоверность различий |
||
|
До 24 часов |
24-48 |
Более 48 часов |
|
|
|
ЛХЭ |
98 |
125 |
34 |
р<0,05 |
|
ХЭ из МД |
38 |
87 |
15 |
|
|
ТХЭ |
9 |
5 |
- |
|
|
ХС |
12 |
20 |
7 |
|
Результаты гистологического исследования и визуальной оценки желчного пузыря представлены в таблице 3. В первых трёх группах преобладали деструктивные формы холецистита (р=0,36). В группе ХС, где проводилась визуальная оценка изменений желчного пузыря, 56,4 % операций выполнено по поводу острого катарального холецистита.
Таблица 4. Распределение по морфологическим формам
|
Форма острого холецистита |
ЛХЭ |
ХЭ из МД |
ТХЭ |
ХС |
||||
|
абс. |
% |
абс. |
% |
абс. |
% |
абс. |
% |
|
|
Катаральный |
56 |
21,8 |
32 |
22,9 |
1 |
7,1 |
22 |
56,4 |
|
Флегмонозный |
125 |
48,6 |
41 |
29,3 |
4 |
28,6 |
11 |
28,2 |
|
Гангренозный |
76 |
29,6 |
67 |
47,8 |
9 |
64,3 |
6 |
15,4 |
|
Достоверность различий |
р<0,001 |
|||||||
При лечении больных с острым холециститом, оперированных с 2007 по 2009 г., нами применялась тактика с приоритетным использованием лапароскопической холецистэктомии и холецистэктомии из минидоступа. При поступлении в стационар пациенты разделялись на две группы на уровне приемного отделения.
Первая группа - это больные с клинической картиной перитонита, которым после кратковременной предоперационной подготовки (в течение 6 часов) выполнялась верхне-срединная лапаротомия, холецистэктомия под эндотрахеальным наркозом.
Вторая группа - это больные, у которых отсутствовали показания к экстренной операции. Этим пациентам проводился комплекс консервативного лечения и предоперационное обследование в течение первых суток от момента госпитализации. Вопрос о проведении оперативного лечения решался в утренние часы вторых суток с момента поступления больного в хирургический стационар.
Показанием к оперативному лечению служило отсутствие положительной динамики от проведенного консервативного лечения и/или признаки острого деструктивного холецистита, основанные на следующих критериях: клиническая картина деструктивного холецистита; ультразвуковые признаки деструкции стенки желчного пузыря; сохраняющиеся воспалительные изменения в общем анализе крови.
Выбор способа операции осуществлялся на основании тяжести состояния больного с учётом сроков заболевания и классификации американской ассоциации анестезиологов - АSA.
При наличии у пациента I-II класса (до 3-х суток заболевания) после проведения предоперационной подготовки и обследования определялись показания к лапароскопической холецистэктомии.
При III классе ASA либо при сроке от момента заболевания более 3-х суток выбирали холецистэктомию из минидоступа, с использованием набора инструментов «Мини-Ассистент».
При наличии у пациента тяжёлых декомпенсированных сопутствующих заболеваний, что соответствовало IV классу по ASA, и наличии противопоказаний к малоинвазивным холецистэктомий выполняли традиционную холецистостомию.
С целью оценки травматичности малоинвазивных операций, выполненных у больных с острым холециститом, нами проведено сравнительное исследование групп пациентов, оперированных по поводу острого холецистита (n= 105) с группой больных, оперированных в плановом порядке, по поводу ЖКБ (n=52).
Для оценки функции внешнего дыхания (ФВД) использовался портативный спирометр MicroLoop фирмы MicroMedical (Великобритания). Пациентам проводились: тест жизненной ёмкости лёгких и тест форсированной жизненной ёмкости лёгких.
Определяли жизненную емкость легких (vital capacity - VC), форсированную жизненную ёмкость лёгких (forced vital capacity - FVC) и объем форсированного выдоха за первую секунду (forced expiratory volume after 1 second - FEV1). Исследование проводилось трёхкратно: до операции, первые и третьи сутки раннего послеоперационного периода. Полученные данные заносились в индивидуальную карту больного.
Для оценки интенсивности болевого синдрома в раннем послеоперационном периоде использовалась 5-ти бальная визуально-аналоговая шкала (ВАШ) (0 баллов - не больно, 1 балл - слегка больно, 2 балла - умеренно больно, 3 балла - существенно больно, 4 балла - очень больно, 5 баллов - невыносимо больно), разработанная Международной Ассоциацией по Изучению Боли (IASP). Исследование проводилось 4-х кратно: через 6, 12, 18, 24 часа после операции. Полученные данные суммировались и выставлялся суточный балл.
Статистический анализ количественных и качественных показателей проводился общепринятыми методами медицинской статистики. Достоверность различий между выборками оценивали при помощи U-критерия Манна - Уитни, c2 и критерия Стьюдента. Полученные данные обрабатывались с использованием лицензионных программ «IBM SPSS Statistics 19.0». Лицензия № 100-1DBB5.
Результаты и обсуждения
Критериями оценки результатов в группах были: летальность, наличие послеоперационных осложнений, конверсия доступа, продолжительность послеоперационного койко-дня.
Количество летальных исходов среди больных констатированы в 10 (2,2 %) случаях (р<0,05). Более 50 % летальных исходов установлены у пациентов старшей возрастной группы с тяжелой сопутствующей патологией, которым была выполнена неотложная холецистостомия.
Конверсия осуществлена у 12 (2,7 %) пациентов. Переход с лапароскопической холецистэктомии на мини-доступ проведен у 8 лиц. Причиной такого перехода был выраженный спаечно-инфильтративный процесс: абсцесс и выраженный инфильтрат в области шейки желчного пузыря. В одном случае выполнен переход на лапаротомию в связи с тем, что у пациента началось массивное кровотечение в области шейки желчного пузыря. Переход с холецистэктомии из мини-доступа на традиционную холецистэктомию выполнен у 3 пациентов. В 2 случаях причиной послужил спаечно-инфильтративный процесс и в одном - массивное кровотечение при выделении пузырной артерии.
В одном случае при переходе с ЛХЭ на ТХЭ по поводу массивного кровотечения из ложа желчного пузыря больная скончалась в раннем послеоперационном периоде от геморрагического шока. В остальных случаях конверсия операции успешно завершена и послеоперационный период протекал гладко. Временной интервал, который потребовался для перехода на другой доступ, в среднем составил 11,2±5,4 мин.
Интраоперационные осложнения выявлены у 10 (2,2 %) больных: травма общего печеночного протока также зафиксирована у 2 (0,4 %) пациентов, которым выполнялись лапароскопические холецистэктомии. В одном случае, при полном пересечении, произведена конверсия, в другом, при частичном пересечении, выполнено лапароскопическое ушивание и дренирование общего печёночного протока. Кровотечение из ложа желчного пузыря и культи пузырной артерии выявлено у 8 (1,8 %) больных: в подгруппе ЛХЭ кровотечения встретились у 3(0,7 %) пациентов, в подгруппе ХЭ из МД у 4 (0,9 %) и у одного больного в подгруппе ТХЭ. В одном случае при выполнении ЛХЭ у больной развилось массивное кровотечение из ложа желчного пузыря, которое потребовало выполнения конверсии на ТХЭ, остановки кровотечения. Операция была закончена установкой тампонов.
У 7 (1,5 %) пациентов выявлены послеоперационные осложнения со стороны послеоперационной раны. Наибольшее количество в группе ХС: у 2-х пациентов нагноение раны и у одного пациента серома послеоперационной раны. Двое пациентов с нагноением послеоперационной раны в подгруппе ХЭ из МД. По одному осложнению выявлено в подгруппах ТХЭ и ЛХЭ - нагноение послеоперационной раны и серома соответственно.
Послеоперационные осложнения со стороны зоны операции встретились в 10 (2,2 %) случаях. В подгруппе ЛХЭ у 3 пациентов сформировался абсцесс в подпечёночном пространстве, у 3 больных выявлена гематома ложа желчного пузыря и у одного больного желчеистечение из культи пузырного протока в брюшную полость. В подгруппе ХЭ из МД в одном случае выявлен гнойник подпечёночного пространства, в другом случае - подтекание желчи из ложа желчного пузыря. И у одного пациента, в подгруппе ТХЭ, выявлено желчеистечение из культи пузырного протока в брюшную полость.
В случаях, где был выявлен подпечёночный гнойник, выполняли повторную операцию, дренирование и тампонирование. При желчеистечении, если у больного отсутствовали признаки перитонита и подпечёночный дренаж работал адекватно, шли на формирование желчного свища.
С целью сравнительной оценки травматичности малоинвазивных холецистэктомий у больных с острым и хроническим холециститом, проведена оценка изменения показателей функции внешнего дыхания и интенсивности болевого синдрома в раннем послеоперационном периоде после малоинвазивных холецистэктомий (рис.1).
При исследовании функции внешнего дыхания выявлено, что в первые сутки после операции происходит снижение всех исследуемых показателей в среднем на 59,7 % и восстановление к третьим суткам до 87,4 %. Сравнение значений показателей ФВД (VC, FEV1 и FVC) между группами больных с острым и хроническим холециститом не выявило достоверной разницы на всех этапах исследования.
Рисунок 1. Динамика показателей функции внешнего дыхания в раннем послеоперационном периоде после малоинвазивных холецистэктомий
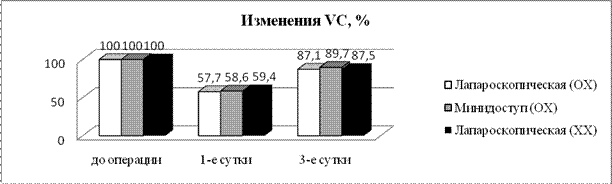
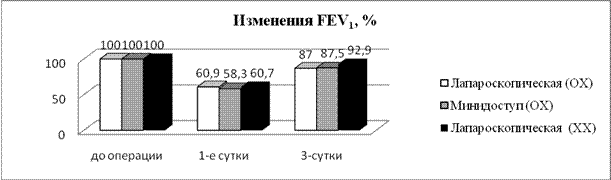
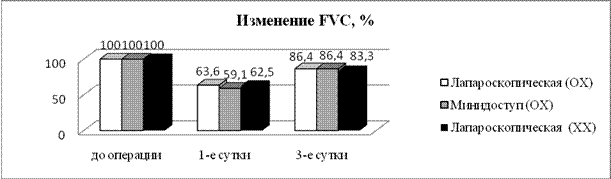
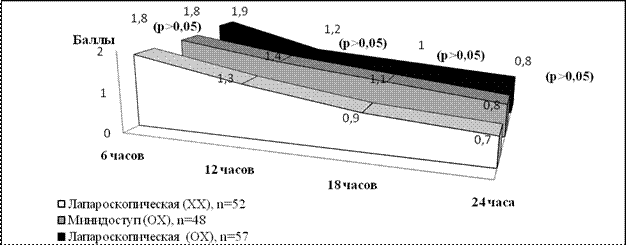
Снижение послеоперационного болевого синдрома в течение первых 24 часов после операции происходило одинаково быстро в сравниваемых группах (рис. 2).
Рисунок 2. Интенсивность болевого синдрома в раннем послеоперационном периоде после малоинвазивных холецистэктомий
Выводы
- Приоритетное использование малоинвазивных холецистэктомий выполнено у 88,2 % больных с острым холециститом. Число летальных исходов в этой группе составило 2,2 %, частота послеоперационных осложнений - 6,4 % случаев.
- Изменения функций внешнего дыхания после малоинвазивных холецистэктомий характеризовались в первые сутки снижением их в среднем на 59,7 % от исходных данных и восстановлением показателей к третьим суткам после операции до 87,4 % и не зависели от выраженности воспалительных изменений в стенке желчного пузыря и способа малоинвазивного доступа.
- Интенсивность болевого синдрома после малоинвазивных холецистэктомий в раннем послеоперационном периоде (первые сутки) составила 1,23 балла и не зависела от выраженности воспалительных изменений в стенке желчного пузыря и способа малоинвазивного доступа.
Рецензенты:
- Лубянский В.Г., д.м.н., профессор, зав. кафедрой госпитальной хирургии ГБОУ ВПО «Алтайский государственный медицинский университет» Минздравсоцразвития России, г. Барнаул.
- Штофин С.Г., д.м.н., профессор, зав. кафедрой общей хирургии Новосибирского государственного медицинского университета, г. Новосибирск.



