Введение
Актуальной проблемой современной оториноларингологии является оценка состояния слизистой оболочки носа при применении различных лекарственных препаратов. Особое значение это исследование приобретает у лиц, подвергающихся оперативным вмешательствам на полости носа, что сопровождается различными изменениями в слизистой оболочке носа, возникающими как вследствие альтерации при самом оперативном вмешательстве, так и в последующем при ведении послеоперационного периода у таких больных. При хирургической травме слизистой оболочки изменяются физико-химические свойства покрывающей респираторный эпителий слизи, нарушаются движения ресничек, что в свою очередь приводит к нарушению мукоцилиарного клиренса и физиологических процессов защиты слизистой оболочки от воздействия патологических факторов. В послеоперационном периоде это проявляется нарушением носового дыхания, образованием корок и скоплением вязкой слизи в полости носа. Особое значение приобретает в этом случае местная терапия. Но действие интраназальных препаратов изучается, обычно, в каком-либо одном аспекте, и при этом практически никогда не рассматривается их влияние на микроциркуляцию полости носа.
Цель исследования – изучение проблемы влияния местных препаратов на слизистую оболочку полости носа и их взаимосвязи с изменениями, происходящими при их применении в микроциркуляторном русле при использовании лазерной допплеровской флоуметрии.
Материалы и методы исследования
Нами для этой цели был использован сертифицированный аппарат для лазеротерапии, разрешенный для применения в оториноларингологии «Ласт», и в данной работе используются базовые показатели флоуметрии – спектральные моменты [1,5], в отличие от работ с проведением вейвлетного анализа данных [2-4]. Произведенные нами измерения показали, что использование лазерного допплеровского флоуметра весьма информативно и обеспечивает возможность контроля за ее состоянием после оперативных вмешательств и при применении различных интраназальных препаратов. Базовые показатели микроциркуляции в контрольных группах сходны с полученными другими авторами [5–7].
Для оценки микроциркуляторного кровотока полости нами использовалась следующая методика. За несколько часов до исследования исключалось курение и прием вазоактивных веществ. Обследуемый усаживался на стул, подбородок прижимал к оголовью щелевой лампы. При помощи носового зеркала расширялось преддверие носа, луч лазера флоуметра фокусировался на переднем конце нижней носовой раковины, и регистрировались показания прибора в течение 1 мин. Все обследованные подвергались общепринятому клиническому обследованию, включая подробный опрос со сбором жалоб больных, анамнеза заболевания, осмотр всех ЛОР-органов, исследование основных функций носа, рентгенологическое исследование околоносовых пазух при необходимости.
Нами было обследовано 90 ринологически здоровых лиц для выявления реакции микроциркуляторного русла в длительном промежутке времени на применение различных интраназальных средств. Возраст обследованных от 20 до 27 лет, среди них 35 мужчин и 55 женщин. Обследуемые были объединены в 3 группы по 30 человек, согласно основным группам исследуемых лекарственных интраназальных препаратов:
1. Вазоконстрикторы-деконгестанты – адреналина гидрохлорид 0.1 %; тизин (Tetryzoline); галазолин (Xylometazoline); риностоп (Xylometazoline).
2. Солевые растворы для ирригационной терапии – «физиомер»; «аква марис».
3. Топические кортикостероиды – фликсоназе (Fluticasone); тафен назаль (Budesonide); альдецин (Beclometasone).
Результаты
При анализе результатов однократного применения препаратов из группы сосудосуживающих средств нами выявлено, что происходящие в микроциркуляторном русле изменения по типу выраженного вазоспазма быстро сменяются явлениями возврата микроциркуляторного кровотока к исходному уровню и даже сменяются явлениями увеличения микроциркуляторного кровотока после первоначального микрососудистого спазма. При этом, как по данным субъективного обследования и ощущений, так и по данным ринопневмометрии носовое дыхание начинает несколько улучшаться на 5–10 мин обследования, что, очевидно, связано с изменением состояния самой слизистой оболочки и ее межклеточного вещества после эпизодического уменьшения притока крови. Указанные явления при применении сосудосуживающих препаратов на слизистую оболочку также отмечались в работах ряда авторов [8]. Мукоцилиарный клиренс же при применении сосудосуживающих препаратов ухудшается весьма значительно. Время мукоцилиарного транспорта увеличивается более чем в два раза. В данном случае этот факт отрицательного влияния на слизистую оболочку носа вазоконстрикторов-деконгестантов отмечен практически всеми исследователями [9].
При сравнении между собой вазоконстрикторов-деконгестантов по выраженности действия наиболее выраженным оказалось применение галазолина, именно этот препарат обладает и наибольшей выраженностью вазоспастического эффекта на микроциркуляторное русло. Наиболее быстро возникал эффект от применения препарата риностоп, что, видимо, связано в значительной мере с формой его доставки (назальный спрей, а не капли, как прочие препараты). Увеличение микроциркуляторного кровотока после первоначального микрососудистого спазма особенно хорошо заметно при исследовании действия адреналина гидрохлорида 0.1 %.
При исследовании действия средств интраназальной ирригационной терапии (солевых растворов) на микроциркуляторный кровоток слизистой оболочки полости носа нами не было обнаружено значительных различий в уровне кровотока до и после применения препаратов. Все препараты этой группы практически никак не влияли на данные ринопневмометрии. Однако некоторые больные (5 из 10 обследованных при применении препарата «Физиомер» и 3 из 10 обследованных при применении препарата «Аква марис»), отметили субъективное улучшение носового дыхания, не подтвержденное, впрочем, при ринопневмометрии, что позволяет считать это «плацебо-эффектом». При исследовании мукоцилиарного клиренса значимых изменений обнаружено не было. Это вполне согласуется с данными, приводимыми в литературе для однократного применения солевых интраназальных препаратов [9, 10].
Интересно отметить, что при применении солевых растворов также отмечается статистически незначимое, но имеющееся на всех результатах исследований увеличение микроциркуляторного кровотока в первые минуты после применения препарата. Очевидно, эти явления могут быть объяснены раздражающим механическим действием струи при применении назального спрея. Подобные увеличения кровотока при механическом раздражении слизистой оболочки, особенно его параметров, отвечающих за кровенаполнение, отмечены в литературе [6].
При однократном применении топических кортикостероидов нами не было обнаружено значительного изменения микроциркуляторного кровотока. Отмечалось некоторое статистически незначимое снижение микроциркуляторного кровотока по всем параметрам. В данном случае имеется некоторое отличие от данных, указанных H. Grudemo, J. E. Juto [8], где изменения были более выраженными, хотя исследовался лишь интегральный параметр тканевой перфузии и при более длительном применении препаратов. Субъективно лишь незначительное число пациентов в случае применения топических кортикостероидов отметили улучшение носового дыхания, практически не подтвержденное данными ринопневмометрии (различия статистически недостоверны). Различие в мукоцилиарном клиренсе статистически незначимо, несмотря на некоторое его уменьшение.
Обсуждение
Таким образом, можно сделать вывод, что при однократном применении наиболее выраженное влияние на состояние слизистой оболочки полости носа и ее микроциркуляторное русло оказывают препараты из группы интраназальных деконгестантов. Сравнительно мало влияют топические кортикостероиды, практически никакого влияния не оказывают солевые растворы. При этом наиболее выражено пагубное влияние на мукоцилиарный клиренс именно препаратов группы интраназальных деконгестантов. Топические контикостероиды при их однократном применении не оказывают также влияния на мукоцилиарный клиренс (улучшается незначительно), различия в вентиляционной функции полости носа при ринопневмометрии статистически незначимы.
С учетом этих данных нами было решено не прибегать к исследованию действия в послеоперационном периоде топических глюкокортикостероидов и ограничиться сравнением воздействия ирригационных препаратов и интраназальных деконгестантов. Нами проведено обследование в послеоперационном периоде 15 больных в возрасте от 18 до 50 лет, из них 9 мужчин и 6 женщин, страдающих заболеваниями полости носа, требовавшими хирургической коррекции (искривление перегородки носа, вазомоторный ринит), с выраженными нарушениями носового дыхания, подтвержденными данными ринопневмометрии. Результаты исследования представлены на рис. 1.
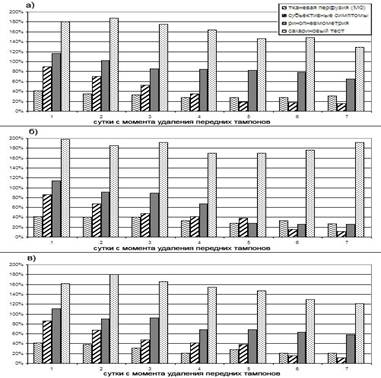
Рис. 1. Основные результаты исследования – микроциркуляторная перфузия (М0), оценка обследуемыми субъективных симптомов, данные ринопневмометрии и исследования мукоцилиарного клиренса в трех группах больных, обследованных в течение 7 суток после септопластики: а) контрольная группа; б) группа лиц, получавших терапию сосудосуживающими средствами (галазолин); в) группа лиц, получавших ирригационную терапию полости носа. Данные представлены в процентах от предоперационного значения, измеренного в группах обследованных
После проведения септопластики нами было обнаружено, что некоторое улучшение показателей ринопневмометрии наблюдается у лиц, получавших интраназальные деконгестанты, кроме этого отмечается и вначале улучшение показателей микроциркуляции, с последующим их ухудшением (развитие тахифилаксии на 3–5 день). У лиц, получавших ирригационную терапию полости носа в послеоперационном периоде, микроциркуляторный кровоток не испытывает таких резких колебаний, однако заметно улучшается к концу обследования. Значения мукоцилиарного клиренса закономерно худшие в группе лиц, использующих интраназальные деконгестанты, и практически приходят к норме в других группах обследованных. Это сравнимо с данными, описанными в работах P. Graf, J. E. Juto [10]. Так, после операции время мукоцилиарного транспорта в 2–2.5 раза превышает норму, на 5–7 день в контрольной группе и в группе лиц, получавших ирригационную терапию полости носа, это различие составляет уже 1.5–1.8 раза. Различия в мукоцилиарном клиренсе между группой, получавшей деконгестанты, и прочими группами достаточно выражены и статистически значимы.
В послеоперационном периоде регресс симптомов по субъективному опроснику происходит быстрее в группах лиц, получающих интраназальные деконгестанты и ирригационную терапию полости носа, чем в контрольной группе.
Особо стоит отметить применение разработанного нами опросника, оказавшегося весьма эффективным при оценке субъективной выраженности назальных симптомов и качества жизни больного в конкретные моменты проведения обследования. Использование подобных опросников устанавливает четкую связь между объективными и субъективными данными, способствует объективизации основных симптомов заболеваний и состояний, дает возможность наиболее точно оценить и выявить главные и второстепенные для больных патологические реакции. Основной группой для больных, как было нами установлено, является именно группа назальных симптомов. Носовые симптомы определяют состояние больного и в значительной мере влияют на общую субъективную оценку. Так, отмеченные нами связи между группой назальных симптомов и измеряемым параметром объема движущихся частиц М0 (косвенно свидетельствующем об отеке тканей) позволяют говорить об этом параметре, как определяющем, в связи с субъективными ощущениями больных. В группе лиц, использующих интраназальные деконгестанты, нарушаются связи между скоростью кровотока и назальными симптомами, что объясняется наличием признаков стаза микрососудистого русла и, как уже отмечалось, ранним развитием тахифилаксии, при этом субъективная симптоматика обманчива и неверно указывает на субъективно лучшее состояние, чем в прочих группах обследованных.
Заключение
Таким образом, хотя интраназальные деконгестанты и уменьшают субъективно выраженность назальных симптомов в раннем послеоперационном периоде, при этом они способствуют достаточно быстрому развитию пагубных изменений в микроциркуляторном русле и мукоцилиарном транспорте, которые в дальнейшем могут ухудшать течение послеоперационного периода, сводя на нет достигнутые преимущества в субъективном состоянии и улучшении вентиляционной функции носа. Ирригационная терапия не нарушает функционального состояния микроциркуляторного русла, способствует очищению полости носа и улучшению мукоцилиарного клиренса, таким образом, этот способ ведения послеоперационного периода у ринологических больных наиболее предпочтителен.
Рецензенты:
Мареев Олег Вадимович, д.м.н., профессор, заведующий кафедрой оториноларингологии ГБОУ ВПО «Саратовский государственный медицинский университет им. В. И. Разумовского» Минздравсоцразвития России, г. Саратов.
Федосов Иван Владленович, к.ф-м.н., доцент кафедры оптики и биофотоники ФГБОУ ВПО «Саратовский государственный университет им. Н. Г. Чернышевского», г. Саратов.



