Введение
Основополагающим методом лечения хронического гематогенного остеомиелита позвоночника в настоящее время остаются санационные и реконструктивные операции на позвоночнике. При их выполнении максимально полно удаляются патологические ткани. Для замещения межпозвонковых диастазов, образующихся во время операции, используются различные пластические материалы. Несмотря на хороший исход костной алло- и аутопластики в ближайшем послеоперационном периоде, полностью восстановить опороспособность позвоночника удается не всегда, так как в отдаленные сроки в 5,0-18,5% случаев обнаруживается резорбция, миграция или перелом костных трансплантатов, отсутствие их сращения, нагноение в зоне пластики [3].
С одной стороны, увеличивающаяся при деформации позвоночника статическая нагрузка и нестабильность позвоночника неблагоприятно влияют на регенерацию кости, кроме того, в процессе перестройки костных трансплантатов уменьшается их опороспособность, что способствует увеличению деформации позвоночника. С другой стороны, остается актуальным вопрос рациональной антибиотикотерапии, ее продолжительности в условиях длительного спаечного процесса. В случаях более выраженных склеротических нарушений паровертебральных тканей применение местного антибиотиконесущего костного цемента возможно для создания не только высокой стартовой концентрации в зоне оперативного лечения, но и устойчивой концентрации антибиотика на длительный период.
Цель исследования – улучшить результаты лечения больных с хроническим остеомиелитом позвоночника путем применения опорного решетчатого имплантата в комбинации с антибиотиконесущим цементом.
Материал и методы
Изучены результаты лечения 41 пациента – 24 мужчин и 17 женщин, оперированных в возрасте 17-62 лет по поводу гематогенного остеомиелита позвоночника от Th10 до L5 позвонков. Диагноз неспецифического остеомиелита позвоночника установлен на основе данных клинического и рентгенологического обследования и подтвержден с помощью гистологического и бактериологического методов.
Результаты хирургического лечения оценивали в двух группах в соответствии с типом перенесенных операций. В зависимости от применяемых методик лечения пациенты были разделены на две группы. В I группе (21 пациент) выполняли традиционные санационные и реконструктивные операции, которые включали в себя резекцию дисков, тел позвонков, а при необходимости – переднюю декомпрессию спинного мозга с последующей костной пластикой [1]. В грудном отделе аутотрансплантат выполнялся из ребра, в поясничном отделе позвоночника - из гребня подвздошной кости. Интраоперационно с целью коррекции кифоза выполняли вручную реклинацию деформации. Введение антибактериальных препаратов в данной группе производили общепринятыми методами (в/м, в/в). В группу II вошло 20 пациентов, которым были выполнены санационные и реконструктивные операции на позвоночнике с дополнительной внутренней установкой опорного решетчатого импланта с антибиотиконесущим костным цементом приоритет от 01.02.13. № 2013104407 (рис. 1).
Группы I-II не отличались между собой по полу пациентов, а также по уровню поражения позвоночника. В подавляющем большинстве преобладали поражения поясничного отдела позвоночника, которые составили 65%, грудного отдела - 35% случаев. Это позволило нам проводить сравнение между группами и выявлять закономерности изменения исследуемых показателей.
Результаты хирургического лечения оценивали в раннем послеоперационном периоде (1 месяц после операции) и в отдаленном послеоперационном периоде (не менее 12 месяцев). Оценку результатов проводили по динамике локальной кифотической деформации и ее потери в отдаленный послеоперационный период (12 месяцев). Величину кифоза определяли по замыкательным пластинкам двух смежных позвонков по методу Cobb. Формирование костного блока оценивали по спондилограммам в двух проекциях. Частоту осложнений определяли на протяжении всего периода наблюдения – после операции, в ближайшем и отдаленном послеоперационном периоде.
Выраженность и объективизацию болевого синдрома и качества жизни оценивали при помощи опросника Освестри [7] – в начале госпитализации пациента, после проведенного оперативного лечения и на момент выписки его из стационара.
Статистический анализ осуществляли с использованием пакетов STATISTICA-6, БИОСТАТИСТИКА, возможностей программы Microsoft Excel.
Результаты исследования
Эффективность коррекции кифотической деформации оценивали раздельно, для зон естественного кифоза (поражения грудного и грудопоясничного отделов) и для зон физиологического лордоза (поражения поясничных позвонков). После санационных и реконструктивных операций традиционным способом (группа I) в отдаленном периоде на всех уровнях вмешательства отмечали нарастание деформации позвоночника, превышающее по величине эффективность операционной коррекции. Осложнения диагностировали в 15 клинических случаях, при этом у 9 пациентов в отдаленном периоде отмечали замедленное образование костного блока с формированием грубой кифотической деформации, у 4 пациентов в раннем послеоперационном периоде наступило нагноение костного трансплантата, даже в условиях длительной антибактериальной терапии, и у 2 пациентов обнаруживали резорбцию трансплантата и его дислокацию в отдаленном периоде.
При анализе спондилограмм пациентов I группы установлено, что уровень кифотической деформации при поражении грудного отдела позвоночника до операции в среднем составлял 20,0 ± 2,0º, после операции - 17,0 ± 2,0º. В отдаленный период (12 месяцев) величина кифотической деформации нарастала с потерей коррекции до 6,5 ± 0,5º и составляла в среднем 23,5 ± 1,5º. Это свидетельствовало о малой эффективности санационно-реконструктивной операции на грудном отделе позвоночника из-за ригидности кифотической деформации. Подобная динамика изменения кифотической деформации с учетом физиологического лордоза была и в поясничном отделе позвоночника. Уровень кифоза до операции составлял в среднем 20,1±0,4°, после операции - 18,3±0,5°. В отдаленный период уровень регресса кифоза достигал в среднем 23,4±0,3º, что свидетельствовало о нарастании деформации позвоночника и превышении эффективности операционной коррекции.
Во II группе уровень кифотической деформации применительно для грудного отдела позвоночника в среднем составлял до операции 19,6±1,3º, после операции - 13,6±1,4º, в отдаленный период деформация не нарастала и составила 13,2 ± 1,3º. При анализе динамики уровня локальной кифотической деформации поясничного отдела позвоночника уровень кифоза до операции составлял в среднем 18,5 ± 2,5º, после операции - 15,4 ± 2,3º, а в отдаленный период деформация составляла 15,0 ± 2,6º.
Показатель динамики болевого синдрома и качества жизни в начале госпитализации в сравниваемых группах не имел различий и составлял 56±2,3 балла. Различия при оценке этих показателей отмечали на 3-4-е сутки после оперативного вмешательства. В послеоперационном периоде во II группе отмечали положительную динамику снижения болевого синдрома, которая по опроснику Освестри составила 29,5±1,7 балла, что способствовало увеличению адаптационных возможностей пациентов к осевым нагрузкам. Пациенты I группы в раннем послеоперационном периоде также отмечали снижение болевого синдрома. Однако адаптация к осевым нагрузкам без внешних средств иммобилизации (корсеты) и опоры была невозможна. В позднем послеоперационном периоде, в процессе реабилитации, на фоне отсутствия воспалительного синдрома, у пациентов этой группы нарастал болевой синдром и деформация, что проявлялось в низком качестве жизни и трудоспособности. В соответствии с анкетными показателями уровень болевого синдрома и качества жизни в конце госпитализации составлял 45±1,7 балла.
Наибольшая послеоперационная коррекция была достигнута при использовании внутренней вентральной стабилизации пораженного отдела позвоночника (группа II) (рис. 2). В отдаленные сроки потеря коррекции не превышала 0,5-1° от операционной, что свидетельствует о стабильности фиксации пораженного сегмента позвоночника на протяжении всего периода лечения. Это способствовало созданию благоприятных условий для купирования явлений воспаления и более быстрой реабилитации больных.
Обсуждение
Актуальными проблемами хирургического лечения являются вопросы стабилизации, коррекции кифотической деформации позвоночника и создания благоприятных условий для купирования признаков воспаления при установке погружных имплантатов. На эти значимые осложнения воспалительного процесса стали обращать должное внимание лишь в последнее время [2].
Отрицательные исходы передней костной пластики составляют 16-40% [1]. Причинами неудовлетворительных результатов являются отсутствие жесткой фиксации и условий для адекватной костной регенерации. Однако некоторые авторы не считают необходимым проводить дополнительную металлофиксацию в случаях поражения грудного отдела позвоночника, объясняя это достаточно жестким соединением комплекса ребер с позвонками и грудиной [3]. В случаях использования искусственных имплантатов из пористого никелид титана авторы акцентируют внимание на опороспособность, а не на стабильность в сегменте позвоночника. Кроме того, не учитывается тот факт, что в очаге деструкции, где нарушены и кровообращение, и лимфоток, процесс прорастания кости в пористый имплантат будет существенно замедлен, это в свою очередь приводит к рецидиву воспалительного процесса и более длительной традиционной антибиотикотерапии. Преимущество местной системы доставки антибиотиков заключается в том, что она обеспечивает высокую концентрацию препарата в месте внедрения без системных побочных эффектов [5]. Благодаря местному применению антибиотик может проникать в аваскулярные области раны и кости и быть эффективным в отношении бактерий, покрытых защитной биопленкой. Кроме того, система местной доставки антибиотика не должна препятствовать репаративной регенерации костной ткани, а релиз антибиотика происходит равномерно в течение более чем полугода, что обеспечивает достаточную терапевтическую концентрацию антибиотика в очаге инфекции [4; 6].
Таким образом, применение опорного решетчатого имплантата с антибиотиконесущим костным цементом позволяет, с одной стороны, использовать погружную конструкцию в условиях хронического гематогенного остеомиелита позвоночника, а с другой стороны - создать концентрацию антибиотика в конкретном позвоночно-двигательном сегменте. Стойкая ремиссия воспалительного процесса у всех больных исключает психологические препятствия к применению погружных конструкций при данной патологии. Предложенный метод лечения может быть рекомендован для эффективного хирургического лечения гематогенного остеомиелита позвоночника.
Выводы
1. Санация очага воспаления в виде полости, выполненная опорным имплантатом с антибиотиконесущим цементом, ведет к снижению альтеративных и экссудативных реакций в очаге хронического остеомиелита в период от двух до четырех месяцев, что позволяет закрепить пролиферативные и регенеративные процессы в ткани позвонка и способствует профилактике рецидивов и осложнений.
2. Корригирующие возможности инструментария для погружного опорного решетчатого имплантата позволяют восстановить ось пораженного остеомиелитом позвоночника до физиологических норм и сохранить ее в отдаленном периоде.
3. Применение погружного опорного имплантата с антибиотиконесущим цементом при хроническом остеомиелите позвоночника допускает активную реабилитацию больных в раннем послеоперационном периоде.
Иллюстрации
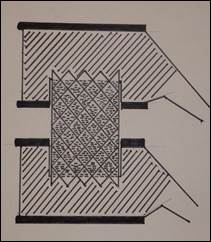
Рис. 1. Вид решетчатого полого имплантата с костным цементом во фронтальной плоскости, установленный в пострезекционный дефект.
(А) 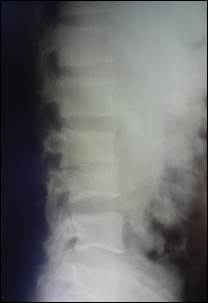 (Б)
(Б) 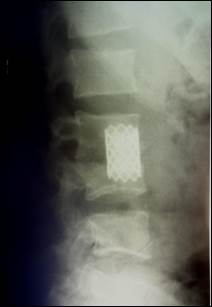
Рис. 2. Рентгенограммы поясничного отдела позвоночника: боковая проекция (А) больного П., 30 лет, до оперативного лечения, локальная кифотическая деформация 12°; (Б) боковая проекция после оперативного лечения, локальная кифотическая деформация 8°.
Рецензенты:
Кирсанов Константин Петрович, д.м.н., главный научный сотрудник ФГБУ «РНЦ «ВТО» им. акад. Г.А. Илизарова» Министерства здравоохранения РФ, г. Курган.
Ерофеев Сергей Александрович, д.м.н., доцент, профессор кафедры травматологии и ортопедии ГБОУ ВПО «Омская государственная медицинская академия» Минздрава России, г. Омск.
официальный интернет-магазин Reebok предлагает бейсболки рибок, с доставкой по всей России



