При остром панкреатите летальные исходы наблюдаются в подавляющем большинстве случаев от его деструктивных форм в фазе гнойно-некротических осложнений. Тяжесть состояния и исход заболевания при осложненном панкреонекрозе обусловлены синдромом эндогенной интоксикации, обширностью деструктивно-воспалительного процесса в поджелудочной железе и забрюшинной клетчатке, прогрессирующей полиорганной и иммунологической недостаточностью [1; 3; 4].
Органами-мишенями при деструктивном панкреатите являются почки и печень. У беременных женщин заболевание протекает тяжелее. Частота острого панкреатита у беременных составляет 1:3000—1:10000. Заболевание, как правило, связано с желчнокаменной болезнью и чаще развивается в III триместре беременности. В 50% случаев у пациенток наблюдается тяжелый пиелонефрит, поэтому часто развивается почечная и печеночная недостаточность [6].
В большинстве случаев наблюдается обострение хронического рецидивирующего панкреатита во второй половине беременности, но более часто — после родов. Формы процесса различны: от легкого отека поджелудочной железы до ее некроза. Причинами, способствующими обострению панкреатита во время беременности и в послеродовом периоде, являются нарушение равновесия вегетативной нервной системы, гиперлипидемия, а также наличие желчнокаменной болезни (ЖКБ) или холецистита [6]. Помимо этого, возникновение заболевания обусловлено еще и гормональной перестройкой организма в данном периоде, протекающей с явлениями токсикоза, и нарушением кровоснабжения в поджелудочной железе [7].
В работе анализируются результаты лечения 180 больных с острым панкреатитом и его осложнениями, находившихся на лечении в хирургическом отделении 1 Республиканской клинической больницы г. Ижевска с 2008 по 2012 год, 9 (5,5%) из них- молодые женщины в послеродовом периоде. Все пациентки поступили в тяжелом состоянии. 150 больных составили основную группу, 30 больных - группу сравнения. Распределение больных в группах согласно классификации, принятой в Атланте (1992), представлено в таблице 1.
Таблица 1 - Распределение больных согласно классификации, принятой в Атланте (1992)
|
Заболевание |
Количество больных |
|||
|
Основная группа |
Группа сравнения |
|||
|
абс. |
% |
абс. |
% |
|
|
1. Острый панкреатит |
115 (3) |
76,7 |
20(1) |
66,7 |
|
2. Стерильный панкреонекроз |
30 (3) |
20,0 |
2(1) |
6,6 |
|
3.Инфицированный панкреонекроз |
5 |
3,3 |
8(1) |
26,7 |
|
ВСЕГО |
150 |
100 |
30 |
100 |
(-) количество женщин в подгруппе в послеродовом периоде
В обеих группах преобладали неосложненные формы течения острого панкреатита. Отечная форма острого панкреатита была у 115 (76,7%) в основной группе и у 20 (66,7%) больных в группе сравнения. В основной группе преобладали асептические формы панкреонекроза, в то время как в группе сравнения преобладали его осложненные формы. Большинство больных были мужчины в возрасте от 46 до 60 лет.
Для диагностики острого панкреатита и его осложнений применялись лабораторные исследования крови, мочи с определением амилазы и диастазы. Производилось исследование иммунограмм на 3, 7 и 14-е сутки. Больным применялось динамическое УЗИ брюшной полости. При обнаружении признаков некроза либо свободной жидкости выполнялась диагностическая лапароскопия, при которой производилось удаление экссудата из брюшной полости, осмотр сальниковой сумки с последующим санированием брюшной полости и дренированием. При необходимости лапароскопию повторяли в динамике. При наличии инфицированного панкреонекроза выполнялась лапаротомия с некрсеквестрэктомией и дренирование сальниковой сумки с установкой промывной системы, дренажами, выведенными через контраппертуры в поясничной области и дренирование брюшной полости. Плановые санационные ревизии брюшной полости у таких больных проводили через каждые 24-48 часов до полного удаления всех секвестров. Больным проводилась инфузионная и антисекреторная терапия, направленная на детоксикацию, нормализацию функции печени, почек, ликвидацию нарушений водно-электролитного баланса. Противомикробная терапия проводилась с использованием цефалоспоринов третьего и четвертого поколений, карбопенемов, фторхинолонов с учетом результатов бактериологических исследований.
В качестве иммуноориентированной терапии больным с острым панкреатитом применялись внутривенные инфузии озонированного физиологического раствора. Больным со стерильным и инфицированным панкреонекрозом производилось сочетанное применение инфузий озонированного физиологического раствора и лазеротерапии.
В нашей работе изготовление озонированного раствора 0,9%-ного натрия хлорида производилось на аппарате серии «Медозон-БМ», изготовленного на предприятии ООО «Медозонс» (г. Нижний Новгород). Раствор вводился внутривенно со скоростью 60-70 капель в минуту. Время инфузии не превышало 20 минут. Процедуру производили ежедневно один раз в день в течение пяти дней.
Для проведения лазеротерапии нами был использован аппарат «Семикон», разработанный специалистами Самарского филиала Физического института РАН, НИИ «Неионизирующие излучения в медицине» и кафедрой госпитальной хирургии медицинского университета. Лазер выполнен в миниатюрном корпусе, что облегчает манипулирование излучателем во время процедуры. Излучение находится в ИК-диапазоне (780-880 нм). Лазеротерапия осуществлялась аппаратом «Семикон» контактно. За один сеанс облучается 5 полей по 2-3 см2. Процедуру производили один раз в день в течение пяти дней.
В результате использования указанных методов в комплексном лечении острого панкреатита при исследовании иммунограмм получены следующие данные.
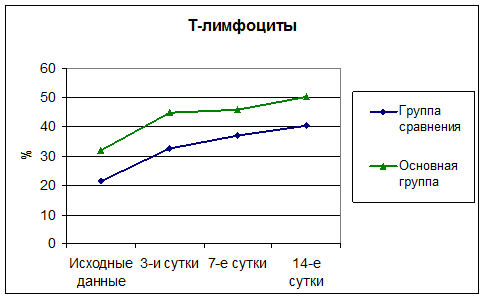
Количество Т-лимфоцитов (рис. 1) в процессе лечения уже на 3-и сутки достоверно отличается от группы сравнения (Р<0,05). Указанные изменения сохраняются на протяжении всего периода лечения. При анализе исходных данных достоверных различий не выявлено.
Рис. 1 Динамика Т-лимфоцитов в процессе лечения.
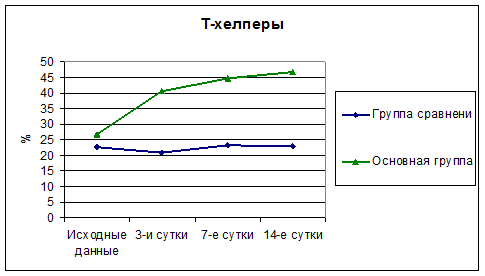
При исследовании относительного количества Т-хелперов выявлены следующие изменения: в группе сравнения не отмечено изменений процентного содержания Т-хелперов в процессе лечения. В основной группе наблюдается прогредиентное нарастание показателя на протяжении всего периода лечения, что отображено на рисунке 2.
Рис. 2 Динамика Т-хелперов в процессе лечения.
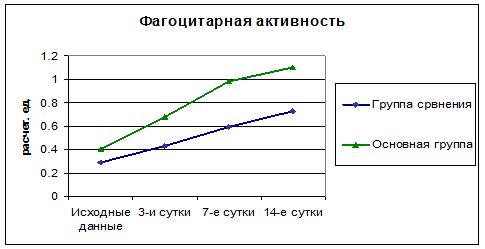
Одновременно с этим происходит увеличение фагоцитарной активности нейтрофилов (рис. 3). Статистически значимое различие обнаружено на 7-е сутки лечения между группой сравнения и основной группой (Р<0,05). Нарастание показателя идет значительно более быстрыми темпами в основной группе, уже на 3-и сутки средняя величина фагоцитарной активности достоверно отличается от исходных данных. В группе сравнения разница по отношению к исходным данным становится достоверной только на 14-е сутки.
Рис. 3 Динамика фагоцитарной активности нейтрофилов в процессе лечения.
Общая летальность в основной группе составила 1,3% (2 больных), в группе сравнения умерло 2 больных (6,7%). Все умершие больные были оперированы по поводу инфицированного панкреонекроза и обширной флегмоны забрюшинной клетчатки. Причиной смерти явились сепсис и прогрессирующая полиорганная недостаточность. Послеоперационная летальность составила в основной группе 4,4%, в группе сравнения - 20%.
Восемь пациенток (83,3%) с панкреонекрозом выписаны в удовлетворительном состоянии с выздоровлением для дальнейшего амбулаторного наблюдения и реабилитации. Одна пациентка (16,7%) умерла от полиорганной недостаточности.
Необходимо отметить, что у всех женщин, по данным УЗИ, наблюдалась желчнокаменная болезнь, хронический калькулезный холецистит, то есть, вероятнее всего, острый панкреатит имел билиарную этиологию, а состояние беременности и роды явились фоном, способствующим для развития и тяжелого течения заболевания.
Таким образом, в результате проведенных исследований выявлено, что применение озонотерапии начиная с первых суток заболевания способствует абортивному течению острого панкреатита, об этом говорит преобладание отечных его форм в основной группе.
При появлении признаков панкреонекроза сочетанное применение лазеро- и озонотерапии способствует асептическому течению процесса. Происходит стимуляция собственной иммунной системы, что препятствует инфицированию очагов некроза.
Своевременное применение иммуноориентированной терапии позволяет более активно использовать малоинвазивные технологии в лечении острого панкреатита и его осложнений с достижением в последующем лучших результатов.
Профилактикой развития острого панкреатита у беременных и в послеродовом периоде является лечение ЖКБ до беременности.
Ведение беременных с острым панкреатитом должно быть совместным: хирургом и акушером-гинекологом, чтобы вовремя решить вопрос о родоразрешении и показаниях к операции при панкреонекрозе. Лечение должно быть своевременным, адекватным, комплексным. Особую роль следует уделять коррекции иммунного статуса больных и антибиотикотерапии. Особенно тщательно необходимо мониторировать у беременных обострения хронического пиелонефрита. Особенно угрожаемы женщины при второй и последующих беременностях у пациенток с метаболическим синдромом. Только своевременная диагностика и лечение хирурга, гинеколога и уролога улучшает прогноз у этих пациентов.
Рецензенты:
Кузнецов Иван Степанович, д.м.н., доцент ГБОУ ВПО «ИГМА» Минздрава России, г. Ижевск.
Шкляев Алексей Евгеньевич, д.м.н., доцент ГБОУ ВПО «ИГМА» Минздрава России, г. Ижевск.



