Введение
Снижение детской смертности, сохранение жизни и здоровья рождающегося потомства является необходимым условием демографического развития России. За последнее десятилетие отмечается серьезный прогресс в клиническом выхаживании недоношенных новорожденных, особенно детей с экстремально низкой массой тела и очень низкой массой тела. Благодаря внедрению инновационных методов искусственной вентиляции и сурфактантного замещения, а также разработанным методикам первичной реанимационной помощи с учетом особенностей организма различного гестационного возраста, более 90% младенцев с низкой массой тела выживают в неонатальный период [1; 2]. Дети, рожденные на сроке от 32 до 37 недель, имеют значительно меньше проблем, чем недоношенные, которые появились на свет в период от 23 до 32 недель беременности. Правильная организация пренатального и постнатального ведения недоношенных новорожденных позволит значительно снизить риск тяжелых осложнений и смертности среди недоношенных новорожденных.
Следовательно, анализ неонатальной летальности, заболеваемости новорожденных является актуальной задачей неонатологов, акушеров-гинекологов, необходимой для принятия правильных организационных решений.
Целью данной работы явился анализ заболеваемости и летальности новорожденных и поиск путей ее снижения в Чувашской Республике.
Материалы и методы исследования
Работа выполнялась на базе БУ «Президентский перинатальный центр» МЗ и СР ЧР. Для решения поставленных задач ретроспективно провели анализ заболеваемости в периоде новорожденности у доношенных и недоношенных новорожденных на основании форм официальной статистики Росстата Чувашской Республики (форма № 32, утверждена постановлением Госкомстата России от 29.06.99 № 49) за 2008-2012 годы [6]. За 5 анализируемых лет родилось 96 019 новорожденных, из них недоношенных детей было 4930.
Новорожденные были разделены на 2 группы, в первую группу вошли доношенные новорожденные, во вторую группу недоношенные новорожденные.
Статистическая обработка полученных данных выполнялась общепринятыми методами анализа динамических показателей и вариационной статистики на персональном компьютере с использованием программы Microsoft Excel 2007. Достоверность результатов оценивали по критерию Стьюдента (t). Различия считали достоверными при p<0,05.
Результаты и обсуждение
Число новорожденных в Чувашской Республике в период с 2007 г. ежегодно увеличивается (табл. 1). Так, в 2012 г. родилось почти на 3 тысячи детей больше, чем в 2007 г., наибольший прирост числа родившихся детей отмечался в 2012 г. (темп прироста составил 7,7%), исключение составил 2011 г., когда темп убыли составил 0,4%. Однако следует отметить, что данный темп прироста в 2012 г. связан с переходом Российской Федерации в 2012 на новые критерии регистрации детей с массой от 500 г (согласно рекомендациям ВОЗ), с этим связано и увеличение количества недоношенных новорожденных (6,1%), хотя в предыдущие годы количество родившихся недоношенных в Чувашской Республике оставалось стабильным на протяжении 3 лет и составляло 5,1-5,4% от всех родившихся. Максимальный темп прироста рождения недоношенных детей отмечался в 2009 г. и составил 13%. Дети с экстремально низкой массой тела (ЭНМТ) при рождении составляют в Чувашской Республике 0,9-1,2% от количества всех родившихся (по РФ 0,35%) и 6,6% от родившихся недоношенными (по РФ 5%).
Таблица 1
Динамика рождения новорожденных детей (по данным формы № 32)
|
Показатель |
Годы |
р 1-6 <0,05 |
|||||
|
2007 |
2008 |
2009 |
2010 |
2011 |
2012 |
||
|
Родилось всего детей |
14942 |
15034 |
16124 |
16230 |
16166 |
17523 |
|
|
Абсолютный прирост |
|
92 |
1090 |
106 |
-64 |
1357 |
2581 |
|
Темп прироста |
|
0,6% |
7,3% |
0,7% |
-0,4% |
7,7% |
14,7% |
|
Темп роста |
|
100,6% |
107,3% |
100,7% |
-99,6% |
107,7% |
118,2% |
|
Значение 1% прироста |
|
153,3 |
149,3 |
151,4 |
160 |
176,2 |
175,6 |
|
Из них родилось недоношенных |
727 |
729 |
824 |
870 |
853 |
927 |
|
|
Абсолютный прирост |
|
2 |
95 |
46 |
-17 |
74 |
200 |
|
Темп прироста |
|
0,3% |
13,0% |
5,6% |
-1,9% |
7,8% |
17,3% |
|
Темп роста |
|
100,3% |
113,0% |
105,6% |
98,0% |
92,3% |
85,2% |
|
Значение 1% прироста |
|
6,6 |
7,3 |
8,2 |
8,9 |
9,5 |
11,6 |
|
Процент от всех родившихся |
4,84 |
4,84 |
5,11 |
5,4 |
5,3 |
6,1 |
|
В таблице 2 представлен анализ динамики рождения недоношенных новорожденных. При анализе видно, что в группе детей с массой тела до 1499 г отмечен максимальный темп прироста в 2010 г. (29,1%), в группе недоношенных 1500-1999 г максимальный темп прироста был в 2011 г. (26,9%), в группе новорожденных с массой 2000-2499 г в 2009 г. (16,4%). Характерным для 2012 г. явилось то, что по всем весовым категориям недоношенных детей нет абсолютного прироста, увеличение количества недоношенных новорожденных отмечено лишь за счет новорожденных с ЭНМТ.
Таблица 2
Динамика рождения недоношенных новорожденных с распределением их по массе тела
|
Масса тела, г |
Годы |
р 1-4<0,05 |
||||
|
2008 |
2009 |
2010 |
2011 |
2012 |
||
|
1000-1499 |
85 |
79 |
102 |
106 |
98 |
|
|
Абсолютный прирост |
|
-6 |
23 |
4 |
-8 |
21 |
|
Темп прироста |
|
-7,1% |
29,1% |
3,9% |
-8,1 |
24,7% |
|
Темп роста |
|
92,9% |
129,1% |
103,9% |
91,9% |
124,7% |
|
1500-1999 |
180 |
205 |
189 |
240 |
217 |
|
|
Абсолютный прирост |
|
25 |
-16 |
51 |
-23 |
60 |
|
Темп прироста |
|
13,9% |
-7,8% |
26,9% |
-10,6% |
33,3% |
|
Темп роста |
|
113,9% |
92,2% |
126,9% |
89,4% |
133,3% |
|
2000-2499 |
464 |
540 |
532 |
552 |
610 |
|
|
Абсолютный прирост |
|
76 |
-8 |
20 |
-58 |
88 |
|
Темп прироста |
|
16,4% |
-1,4% |
3,8% |
-9,5% |
18,9% |
|
Темп роста |
|
116,4% |
98,5% |
103,8% |
90,5% |
118,9% |
|
Всего |
729 |
824 |
870 |
853 |
927 |
|
Тогда как за последние два десятилетия в европейских странах наблюдается неуклонное увеличение темпов рождения недоношенных детей со сроком гестации 34-36 недель [7-9].
При анализе распределения недоношенных по массе тела по годам видно, что не уменьшается количество пациентов с массой тела от 1000 до 1499 г, что, вероятно, связано с улучшением ведения беременных на низких сроках беременности и с привычным невынашиванием беременности. В нашей республике на роды в срок 34-36 недель приходится 64% всех преждевременных родов.
Дети, родившиеся после 33 недели гестации, рассматриваются как почти здоровые, физиологически и функционально близкие к доношенным младенцам [7; 8]. Однако, анализируя показатели здоровья новорожденных на 1000 детей, отмечаем снижение числа заболевших детей до 519,2 в последние пять лет, заболеваемость сохраняется очень высокая и составляет 759,8 на 1000 родившихся живыми, в 2010 г. - 853,8. Такая динамика в состоянии здоровья детей в первую очередь объясняется отсутствием улучшения качества здоровья населения репродуктивного возраста – как матерей, так и отцов. Заболевания, сопровождающие будущую мать на протяжении беременности, во многом определяют формирование здоровья плода и новорожденного.
Из таблицы 3 видно, что заболеваемость недоношенных новорожденных превышает заболеваемость доношенных новорожденных в 4,6 раза и составила в 2011 г. 2303,1 на 1000 родившихся против 2277,3 в 2010 г. (у доношенных - 491,4 и 533,3 соответственно). По данным литературы, заболеваемость недоношенных новорожденных в 7 раз чаще, чем заболеваемость доношенных новорожденных, и заболеваемость у недоношенных новорожденных увеличивается в 2 раза на каждую неделю гестации, ранее 38 недель [1; 2; 7].
Таблица 3
Заболеваемость новорожденных детей на 1000 родившихся живыми
|
Показатели |
Годы |
р |
|||||
|
2007 |
2008 |
2009 |
2010 |
2011 |
2012 |
||
|
Число заболевших новорожденных на 1000 детей |
614,4 |
603,7
|
573,8
|
558,4
|
519,2
|
503,4 |
<0,05 |
|
Общая заболеваемость (из количества случаев заболеваний) |
916,1 |
904,4
|
856,5 |
853,4 |
759,8 |
844,5 |
<0,05 |
|
Общая заболеваемость доношенных новорожденных |
962,9 |
832,8
|
786,7 |
533,3 |
491,4 |
346,6 |
<0,05 |
|
Общая заболеваемость недоношенных новорожденных |
1971,1* |
2308,6*
|
2150,0*
|
2277,3* |
2303,1 *
|
2696,9* |
<0,05 |
Примечание *р<0,05
Выявлены достоверные различия (p<0,05) в структуре заболеваемости доношенных и недоношенных новорожденных. Наиболее частыми причинами заболеваемости доношенных новорожденных являются внутриутробная гипоксия и асфиксия (92,7‰), желтухи у новорожденных (215,4‰), пренатальная задержка развития (84,1‰). Тогда как у пациентов второй группы респираторные нарушения (561,6‰), внутриутробная гипоксия и асфиксия (433,7‰), церебральные нарушения и внутрижелудочковые кровоизлияния (417,3‰). Полученные различия связаны с особенностями развития легких и влиянием недоношенности на функции дыхательных путей [3; 5]. Темпы развития легких являются наибольшими в течение третьего триместра беременности: увеличивается количество терминальных бронхиол, формируются альвеолы, увеличивается их васкуляризация, продуцируется сурфактант, интерстиций становится менее плотным в результате быстрого увеличения объема и площади поверхности легких. В результате прерывания физиологического развития до 36 недель отмечается низкая функциональная остаточная емкость легких, уменьшается воздушный поток, что приводит к гипоксическим изменениям ЦНС [3-5]. Внутрижелудочковые кровоизлияния чаще происходят у недоношенных новорожденных, как следствие незрелости сосудов герминативного матрикса, и представляют серьезную опасность для недоношенных, так как являются одной из главных причин летальных исходов и тяжелых психоневрологических нарушений в дальнейшем.
Уровень неонатальной смертности характеризует систему взаимодействия учреждений родовспоможения на различных этапах оказания лечебно-профилактической помощи беременным женщинам, роженицам, новорожденным и позволяет оценить преемственность в работе акушерских и педиатрических служб. На рисунке 1 видно, что отмечается отчетливое снижение неонатальной летальности преимущественно за счет правильной организации помощи новорожденным на первой неделе жизни и максимальной концентрации женщин с высоким риском беременных в учреждениях 3 уровня с их последующим родоразрешением в учреждениях 3 уровня. Снижение ранней неонатальной летальности отмечается с 3,4‰ в 2004 г. до 0,9‰ в 2010-2012 гг.
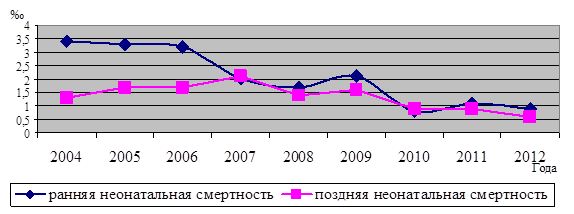
Рис. 1 Динамика основных показателей неонатальной смертности по годам, ‰
Подтверждением вышесказанного является снижение летальности новорожденных в акушерских стационарах 1-2 уровней с 1,4% в 2000 году до 0 в 2010 году и по настоящее время. Значительный вклад в снижение смертности новорожденных в Чувашской Республике вносит сложившаяся система детских реанимационных отделений. Особо необходимо отметить отделение реанимации и интенсивной терапии новорожденных БУ «Президентский перинатальный центр» (отделение плановой и экстренной консультативной помощи новорожденным), которое обслуживает акушерские учреждения 1-2 уровней, оказывает методическую, консультативную и учебную помощь всем лечебным учреждениям области, ежегодно обучает и повышает квалификацию значительной части неонатологов, реаниматологов и медицинских сестер. Сотрудники отделения консультируют около 800 новорожденных в год, и 300 детей транспортируются по принципу «на себя» в 1 сутки от рождения. Мы проанализировали, где констатирован летальный исход у новорожденных. Летальность в ОРИТ новорожденных имеет тенденцию к снижению и прямо коррелирует с динамикой неонатальной смертности в республике.
Анализ структуры летальности от отдельных причин, возникающих в периоде новорожденности по годам, показал, что произошло изменение структуры относительно 2002 г. Так, в 2002 г. летальность новорожденных была обусловлена преимущественно асфиксией новорожденных в родах (31,0%), синдромом дыхательных расстройств (24,1%) и родовой травмой (18,9%). К 2009 году значительную часть летальных исходов составили внутриутробные инфекции (ВУИ), сепсис новорожденных (29,3%) и врожденные пороки развития (10,5%). В 2012 году - врожденные пороки развития, внутриутробные инфекции. Изменение структуры связано с использованием современных перинатальных технологий. Так, применение сурфактанта с профилактической целью всем новорожденным с массой тела при рождении менее 1500,0 граммов позволило снизить смертность в неонатальном периоде от синдрома дыхательных расстройств за последние семь лет в 10,4 раза.
В структуре летальности недоношенных детей с ЭНМТ доминируют респираторные нарушения и гипоксические внутрижелудочковые кровоизлияния (ВЖК) 30,1%, внутриутробные инфекции (ВУИ) 23,9%. У недоношенных с большей массой тела – ВУИ (34,4%), врожденные пороки развития (25,0%), ВЖК (21,8%). Практический опыт выхаживания новорожденных с экстремально низкой массой при рождении в БУ ППЦ показал, что средняя длительность нахождения их в ОРИТ составляет 48,4 дня, а суммарная средняя длительность нахождения на койках ОРИТ и II этапа выхаживания - 92,4 дня.
Таким образом, основной причиной смерти недоношенных детей являются внутриутробные инфекции, провоцирующие развитие гипоксии и осложнений в виде несовместимых с жизнью ВЖК, и главной задачей перинатологов является профилактика недоношенных родов.
Основная масса пациентов с критически низкой массой тела погибают в первые 7 суток жизни, при этом 41,1% погибают в первые часы жизни, 36,9% в первые 3 сут жизни, выхаживание данной категории детей требует, помимо рационального ведения беременности и родов, искусного подхода к терапии.
Сравнительный анализ умерших доношенных и недоношенных новорожденных по годам показал, что отмечается увеличение летальности за счет недоношенных новорожденных преимущественно с экстремально низкой массой тела и недоношенностью 2-3 ст. Дети с ЭНМТ пережили ранний неонатальный период, умирали преимущественно на 14-20 сутки жизни.
Выводы. Основной причиной смерти недоношенных детей являются внутриутробные инфекции, провоцирующие развитие гипоксии и осложнений в виде несовместимых с жизнью ВЖК. Резервом для дальнейшего снижения неонатальной смертности является минимизация гибели недоношенных детей от предотвратимых причин, т.е. необходима оптимизация ведения осложненных беременности и родов, отработка тактики ведения недоношенных новорожденных.
Заболеваемость недоношенных новорожденных превышает заболеваемость доношенных новорожденных в 4,6 раза.
Рецензенты:
Краснов Михаил Васильевич, доктор мед. наук, профессор, заведующий кафедрой детских болезней ГБОУ ВПО «Чувашский государственный университет им. И.Н. Ульянова», г. Чебоксары.
Родионов Владимир Анатольевич, доктор мед. наук, профессор, заведующий кафедрой педиатрии ГБОУ ВПО «Чувашский государственный университет им. И.Н. Ульянова», г. Чебоксары.



