Введение
Развитие эндопротезирования голеностопного сустава началось в 70-х годах XX века. Первые протезы устанавливались на костный цемент, затем была предложена бесцементная техника [9]. Однако цементная фиксация часто заканчивалась неудачами ввиду сложной биомеханики голеностопного сустава, из-за которой лишенная эластичности цементная основа не выдерживала расшатывающих сил, возникающих при повседневных нагрузках [1]. Предложенное более 20 лет назад гидроксиапатитовое (ГА) покрытие компонентов протезов явилось своего рода «прорывом» в артропластике крупных суставов, так как обеспечивало хорошую остеоинтеграцию и вторичную фиксацию. Однако, если первичная фиксация компонентов при протезировании, например, тазобедренного сустава за счет заклинивания и большой площади покрытия выглядит очень убедительно, то по сути плоские таранный и тибиальный компоненты, небольшой запас губчатой кости, малая площадь поверхностей обосновывают всю трудность первичной стабильности при установке компонентов голеностопного протеза. В связи с этим инженеры и ортопеды постоянно работают над усовершенствованием форм компонентов (анатомичные, неанатомичные; с покрытием лодыжек и без; винтовая или килевидная фиксация компонентов; увеличение площади покрытия таранного компонента за счет вовлечения поверхностей смежных суставов стопы, использование винтовой фиксации, стабилизации дистального межберцового синдесмоза; применение техники тибиального «окна» и др.) [4]. Цель различных конструктивных решений – предотвращение развития нестабильности эндопротеза, наиболее важными клиническими признаками которой является боль, нарастающее ухудшение опороспособности.
Длительное наблюдение за пациентами после тотальной артропластики голеностопного сустава (ТАГС) позволило, кроме клинических признаков, выделить ряд рентгенологически значимых критериев нестабильности компонентов эндопротеза: изменение угла наклона более 2-5°, проседание компонентов более 2-5 мм [3], контактный и реактивный лизис костной ткани вокруг имплантатов (expansile lysis); появление рентгенпрозрачной линии (РПЛ) между тибиальным компонентом и костью более 2 мм (radiolucent line); эффект краевой гипернагрузки на компоненты (edge-loading phenomenon) [2; 5; 8] и др. Однако всегда ли рентгенологически выявленная нестабильность является веским поводом для ревизии эндопротеза, или даже при выраженном нарушении ориентации компонентов можно рассчитывать на удовлетворительный функциональный результат? [7]
Цель исследования - изучение клинических результатов после тотальной артропластики голеностопного сустава.
Материал и методы исследования
За период с 2009 по 2012 год оперировано 26 пациентов по поводу посттравматического артроза голеностопного сустава 2-4 стадий по шкале Kellgren-Moor [6]. Возраст пациентов составлял от 27 до 69 лет (до 40 лет – 6, от 40 до 60 лет – 17, старше 60 лет – 3). Мужчин было 13, женщин – 13. Оперативное вмешательство выполнялось с использованием бесцементных несвязанных трехкомпонентных систем (S.T.A.R (4), Mobility (21), Integra (1)).
При предоперационном планировании рентгенологически и методом компьютерной томографии оценивали: степень артроза; присутствие варусно-вальгусной установки в тибиально-таранном суставе; наличие подвывиха стопы (т.е. состояние коллатеральных связок); целостность дистального межберцового синдесмоза; выраженность подтаранного артроза; деформации после переломов области голеностопного сустава (лодыжек, заднего и переднего краев большеберцовой кости).
Дооперационное угловое нарушение оси голеностопного сустава было у 9 больных. Вальгусная установка в таранно-тибиальном суставе имелась в 5 случаях: с углом до 15° – у 3 пациентов, 20° – у 2. Расхождение дистального межберцового синдесмоза было у двоих из них.
Варусная установка таранно-тибиального сустава до 15° отмечалась у 3 больных, более 20° – у 1, при наружном подвывихе стопы – во всех случаях. У остальных 17 ось сустава была правильной при расхождении синдесмоза у двоих из них. Выраженная ступенеобразная деформация суставных поверхностей отмечена у 3, у других доминирующим рентгенологическим признаком артроза являлось значительное сужение таранно-тибиальной щели.
Первично стабильная фиксация тибиального компонента с использованием S.T.A.R системы достигнута у 3 пациентов из 4, системы INTEGRA – у 1. При применении техники «переднего тибиального окна» с костной аутопластикой (системы Mobility) относительно первично стабильная установка получилась у 18 из 21 пациентов за счет заклинивания ножки тибиального компонента в губчатом слое дистального метаэпифиза большеберцовой кости. У 3 первичная фиксация была нестабильной из-за люфта между ножкой тибиального компонента и губчатой костью.
Таранный компонент установлен первично стабильно у всех 26 пациентов.
В послеоперационном периоде применялась иммобилизация голеностопного сустава 5-6 недель с последующим восстановлением функции и опороспособности. Средний срок восстановления полной опороспособности составлял 4,2±0,5 месяца. Текущий клинический и рентгенологический контроль проводился в первый год через 4-6-12 месяцев, затем один раз в год.
Для изучения корректности установки протеза оценивали:
- Соответствие осей компонентов и их взаимное перекрытие.
- Горизонтальность (наличие передне-заднего/наружно-внутреннего наклонения).
- «Лодыжечный импичмент» (контакт внутренней поверхности лодыжек с компонентами протеза) – Л И.
- Ротацию компонентов.
- Степень покрытия компонентов костью.
Для изучения стабильности протеза в динамике оценивали:
- Нарушение горизонтальности компонентов (наличие передне-заднего/ наружно-внутреннего наклонения).
- Проседание компонентов (мм).
- Костный лизис в зоне импланта.
- Ширину рентгенпрозрачной линии (РПЛ) между тибиальным компонентом и костью.
- Передне-заднее смещение компонентов.
- Периостальную реакцию и параартикулярную оссификацию.
Результаты и обсуждение
Результаты отслежены у 24 пациентов. Их них ближайшие через 4-6 месяцев после операции – у 7. У 17 – от 1 года до 3 лет. Удалено 2 эндопротеза. Один – через 4 месяца, по поводу значимо некорректной установки таранного компонента (случай исключен из анализа). Другой – через 12 месяцев, по поводу выраженной связочной нестабильности голеностопного сустава (таблица 1, № 14). Обоим пациентам выполнен артродез голеностопного сустава. Следует отметить, что во втором случае до операции имелась варусная деформация голеностопного сустава более 20°.
Анализ клинико-рентгенологических результатов у группы наблюдения в сроки 4-6 месяцев после операции не показал нарушений корректности установки и наличия рентгенологических изменений в положении компонентов. К этому времени пациенты ходили с полной опорой на ногу, восстанавливали трудоспособность, занимались гимнастикой для нормализации функции голеностопного сустава. Балльная оценка по АО FAS показала не менее чем двукратное увеличение показателя в основном за счет купирования или значительного уменьшения боли.
Анализ результатов в группе наблюдения от 12 месяцев представлен в таблице 1.
Таблица 1.
Рентгенологическая динамика изменений в области эндопротеза голеностопного сустава
|
№/пол/возраст |
Угол |
ЛИ |
Смещение оси ротации компонента при установке и положение стопы, П, З, В, Н (I,II) % |
РПЛ |
Вторичное угловое смещение компонента в динамике |
Лизис в динамике |
Увеличение |
Вторичное горизонтальное смещение или проседание компонента в динамке |
Оссификация |
Срок контроля |
Оценка по АО FAS |
|
1./ж/ |
I -30°П |
+ |
П(I,II)25%, ППС |
- |
Выравнивание I на 10° |
(Н) |
- |
- |
+ |
20 |
4/75 |
|
2./м/ |
- |
- |
- |
- |
- |
- |
- |
- |
Межберцовый синостоз |
24 |
33/87 |
|
3./м/ |
- |
- |
- |
< |
- |
- |
Исчезла |
Проседание (I,II) до 2мм |
+ |
36 |
54/77 |
|
4./м/ |
II-10°П |
- |
П (I,II)15% |
< |
- |
- |
Исчезла |
- |
- |
24 |
16/100 |
|
5./м/ |
- |
- |
П (I)33,3% |
- |
- |
- |
< 2мм |
- |
- |
12 |
18/70 |
|
6./ж/ |
- |
- |
- |
- |
- |
- |
- |
- |
- |
12 |
4/66 |
|
7./м/ |
I-4°П |
+ |
ППС кнаружи |
< |
II - 4°П |
(Н) |
- |
I - 25% П |
- |
27 |
20/65 |
|
8./м/ |
- |
- |
- |
- |
- |
- |
- |
- |
- |
36 |
56/90 |
|
9./ж/ |
- |
+ |
В (I,II)20% |
- |
- |
- |
<2 мм |
- |
+ |
30 |
36/72 |
|
10./м/ |
- |
- |
ППС кпереди |
< |
- |
- |
- |
- |
- |
16 |
11/63 |
|
11./м/ |
- |
- |
- |
- |
- |
- |
- |
- |
- |
12 |
56/60 |
|
12./ж/ |
- |
+ |
Большой таранный компонент |
- |
- |
(Н) |
- |
- |
- |
12 |
42/32 |
|
13./ж/ |
- |
- |
- |
- |
- |
- |
- |
- |
- |
12 |
38/58 |
|
14./ж/ |
- |
- |
- |
- |
- |
- |
- |
Дислокация компонентов |
- |
12 |
13/13 |
|
15./м/ |
- |
- |
- |
- |
- |
- |
- |
- |
+ |
24 |
49/49 |
|
16./м/ |
- |
- |
- |
- |
- |
- |
- |
- |
- |
12 |
18/75 |
|
17./м/ |
- |
- |
- |
- |
- |
- |
- |
- |
- |
12 |
24/66 |
Условные обозначения в таблице: I – тибиальный компонент, II – таранный компонент, П – переднее смещение компонента от оси, З – заднее смещение компонента от оси, В – внутреннее смещение компонента от оси, Н – наружное смещение компонента от оси, «ЛИ» – лодыжечный импичмент (рентгенологически выявленный контакт компонента эндопротеза с лодыжкой), ППС – посттравматический подвывих стопы.
У 7 пациентов имелись различные нарушения взаиморасположения компонентов эндопротеза при установке. Табл. 1 (№ 1, 3, 4, 7, 9, 10, 12): у 3 из-за истинного посттравматического ригидного подвывиха стопы (кпереди или к наружи). Табл. 1 (№ 1, 7, 9); у 4 из-за различной степени некорректности установки компонентов и смещения центра оси ротации (ЦР) от 15 до 33,3% (т.е. не более 1/3 площади поверхности). При этом у 3 было нарушение горизонтальности установки с углом тыльной инклинации: за счет тибиального компонента 27°, 10°и 4°. Табл. (№ 1, 4, 7).
Импичмент компонентов с наружной лодыжкой был в 2 случаях из-за большого размера таранного компонента. Табл. 1 (№ 1, 12).
Неплотный контакт тибиального компонента с резецированной поверхностью кости – «рентгенпрозрачная линия» – отмечен у 4 пациентов (РПЛ менее 2 мм). Табл. 1 (№ 3, 4, 7, 10).
Неполное удаление костных фрагментов опиленных поверхностей – 3 случая. Табл. 2 (3, 5, 11). Таким образом, рентгенологические предпосылки ухудшения клинико-рентгенологических показателей в динамике имелись у 10 из 17 больных (таблица 2).
Таблица 2
Динамика рентгенологической картины
|
|
1 |
3 |
4 |
5 |
7 |
9 |
10 |
11 |
12 |
15 |
|
Оставшиеся костные фрагменты |
|
+ |
|
+ |
|
|
|
+ |
|
|
|
Угловой наклон компонента при установке |
+ |
|
+ |
|
+ |
|
|
|
|
|
|
ЛИ |
+ |
|
|
|
|
|
|
|
+ |
|
|
Смещение оси ротации компонента при установке |
+ |
|
|
|
+ |
+ |
+ |
|
|
|
|
РПЛ при установке |
|
+ |
+ |
|
+ |
|
+ |
|
|
|
|
Вторичное угловое смещение компонента в динамике |
+ |
|
|
|
+ |
|
|
|
|
|
|
Лизис лодыжки в динамике |
+ |
|
|
|
+ |
|
|
|
+ |
|
|
Увеличение РПЛ в динамике |
|
|
|
|
|
+ |
|
|
|
|
|
Вторичное горизонтальное смещение или проседание компонента в динамике |
|
|
|
|
|
|
|
|
|
|
|
Оссификация в динамике |
|
+ |
|
+ |
|
|
|
+ |
|
+ |
|
Исчезновение РПЛ |
|
+ |
+ |
|
|
+ |
|
|
|
|
При наблюдении за пациентами выявлены следующие результаты. Костный лизис наружной лодыжки развился в 3 наблюдениях. В 2 это было явно из-за импичмента большого таранного компонента с наружной лодыжкой (рис. 1, № 1, 12 - табл. 1 и 2). У третьего – лизис имел больше реактивный характер – без костного импичмента (рис. 2, № 7 - табл. 1 и 2). Начало лизиса приходилось на период около 6 месяцев после операции, спустя 1-1,5 года стенки литической кисты склерозировались, и процесс остановился во всех случаях.
Вторичные смещения компонентов в динамике отмечены в 2 случаях при различной степени некорректности их установки, а именно: изменение положения тибиального компонента до 5° с проседанием не более 2 мм и сопутствующее его переднее смещение у одного из пациентов (табл. 1 и 2 - № 1, 7), (рис. 2Г).
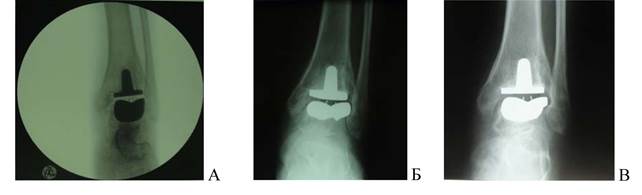
Рис. 1. Рентгенограммы пациентки М-й 32 лет (случай № 12, табл. 1 и 2). А - наружный импичмент (послеоперационная рентгенограмма). Б - механический лизис наружной лодыжки через 4 месяца после операции. В - результат через 12 месяцев (отграничение зоны лизиса, склерозирование стенки остеолитической кисты).
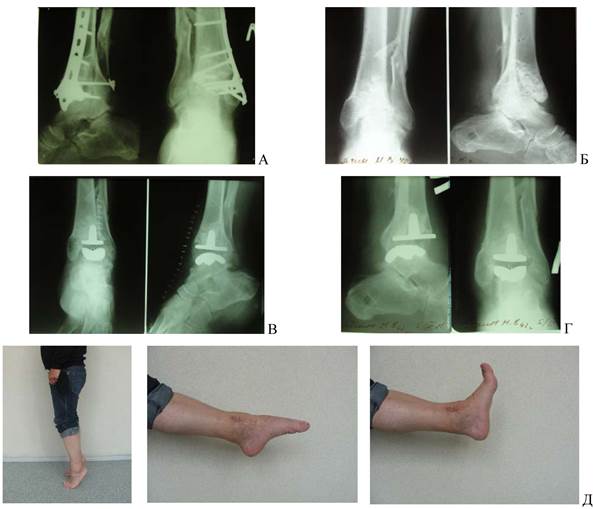
Рис. 2. Б-й С-н (случай № 7, табл. 1 и 2). А, Б - последствие тяжелой травмы и оперативного лечения голеностопного сустава. В - 12 месяцев после операции. Г, Д - 27 месяцев после операции. Реактивный лизис наружной лодыжки. Функциональный результат по шкале АО FAS 65 баллов.
Наличие РПЛ из-за неплотного контакта тибиального компонента при установке выявлено у 4 больных (до 2 мм) - (табл. 1 и 2, № 3, 4, 7, 10). Увеличение РПЛ в динамике отмечено в одном случае (№ 9), а в двух случаях она исчезла за счет нагрузочной компрессии и остеоинтеграции (рис. 3, табл. 1 и 2, № 3, 4). Появление гетеротопической оссификации было в 4 наблюдениях, в 3 из которых изначально имелось неполное удаление фрагментов заднего края и мелких костных фрагментов при установке эндопротеза, синостозирование дистального межберцового промежутка развилось у одного (табл. 1, № 2), (рис. 4).
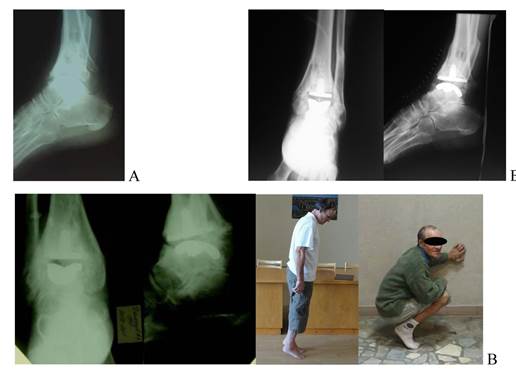
Рис. 3. Рентгенограмма пациента Д-ва 56 лет (посттравматический деформирующий артроз). Случай № 3, табл. 1. А - до операции. Б - после операции (наличие РПЛ). С - результат через 36 месяцев. Гетеротопическая оссификация задних отделов. Исчезновение РПЛ, функциональный результат по шкале АО FAS 77 баллов
Наблюдения показали, что ухудшение функционального результата после тотальной артропластики голеностопного сустава определялось не столько корректностью установки эндопротеза, сколько функцией и стабильностью голеностопного сустава. Как видно из таблиц 1 и 2, у 2-х пациентов (№ 14, 15) в отдаленном периоде не произошло улучшения результата по шкале АО FAS, а у одного возникло ухудшение (№ 12). Корректность установки у них была соблюдена, однако отсутствие тыльного сгибания в голеностопном суставе с эквинусной установкой стопы 5-7° и объеме движений менее 15° после операции привело к утрате переката стопы при шаге, патологической нагрузке на коленный сустав с развитием его рекурвации. Недооцененная дооперационная нестабильность связочного аппарата у третьей пациентки (№ 14, табл. 1) при наличии варусной деформации стопы 30° - через год послужила поводом для удаления эндопротеза и артродезирования голеностопного и подтаранного суставов.
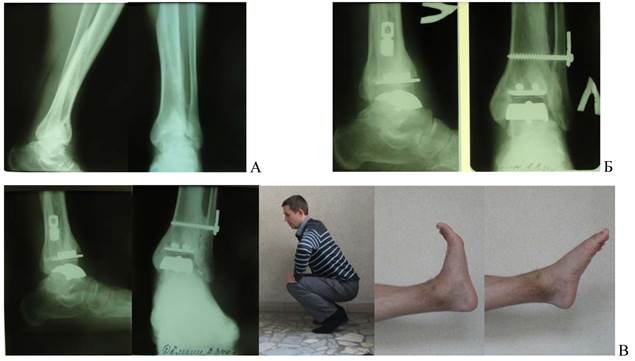
Рис. 4. Пациент Д-н 40 лет (случай № 2, табл. 1). А - деформация голеностопного сустава (2 года после травмы). Б - послеоперационные рентгенограммы. В - 24 месяца после операции. Формирование межберцового синостоза. Функциональный результат по шкале АОFAS 87 баллов.
Смещение оси ротации в передне-заднем направлении на 25-33% относительно границ опиленных поверхностей у ряда больных функционально существенно себя не проявляло при стабильности эндопротеза и связочного аппарата голеностопного сустава. Погрешности установки (углы наклона до 5° и даже до 30°, ротация компонентов при использовании несвязанных систем) нивелировались за период опорных нагрузок, т.к. компоненты подвергались нагрузочной коррекции и «самоустанавливались» так, как «требовала нагрузка» (рис. 5).
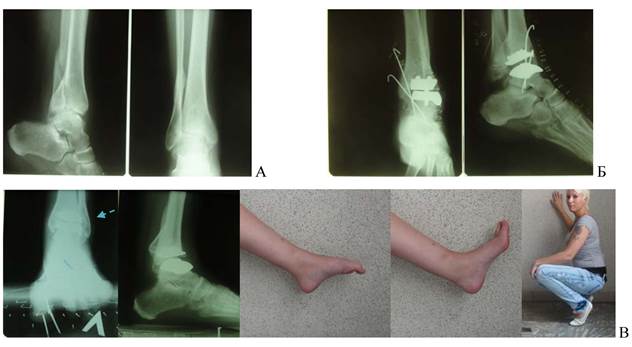
Рис. 5. Результат лечения пациентки К-й 28 лет (табл. 1 и 2, № 1). А - до операции (12 месяцев после травмы). Б - послеоперационные рентгенограммы (вынужденная трансартикулярная фиксация голеностопного сустава для стабилизации связочного аппарата, угловая тыльная инклинация тибиального компонента 30°). В - 20 месяцев после операции (выравнивание тибиального компонента на 10°, наличие отграниченной остеолитической кисты наружной лодыжки, стабильность связочного аппарата). Функциональный результат по шкале АО FAS 75 баллов.
Выводы - динамическое наблюдение за пациентами после тотального эндопротезирования голеностопного сустава показало следующее.
- Первично некорректная установка эндопротеза (несовпадение осей тибиального и таранного компонентов (до 15-33%), тыльное наклонение тибиального компонента 20-30° и небольшие вторичные их смещения при сохраненной стабильности и отсутствии импичмента кость-имплант клинически значимо могут себя не проявлять. Однако наличие последнего, как правило, приводит к механическому лизису костной ткани, является причиной дискомфорта или болей в послеоперационном периоде до отграничения остеолитической полости.
- Некоторая первичная некорректность установки эндопротеза (наличие рентгенпрозрачной линии не более 2 мм, нарушение горизонтальности компонентов даже до 30°) при последующих опорных нагрузках могут уменьшаться под действием нагрузочной компрессии, сохраняя удовлетворительный уровень функционального результата.
- Наличие объема движений в голеностопном суставе не менее 15°, отсутствие даже небольшой (5-7°), но стойкой эквинусной установки в голеностопном суставе являются одним из важнейших критериев хорошего клинико-функционального результата.
Заключение. Эндопротезирование голеностопного сустава является трудоемкой операцией, требующей, как любое эдопротезирование, точности размещения и стабильности компонентов. Однако, учитывая малый размер эндопротеза и костных поверхностей, вероятность ошибки его установки велика, а последствия ее могут быть драматичны из-за значительности перераспределения последующих нагрузок на малых поверхностях. Несмотря на это, наличие дефектов первичной установки компонентов и появление признаков нестабильности при эксплуатации эндопротеза должно сопоставляться с клиническими данными. Так как, имея картину небольшого медленного прогрессирования миграции, несовпадение осей таранного и тибиального компонентов до 1/3 поверхности, наличие отклонений от горизонтальной плоскости при «спокойной» клинической картине (в первую очередь отсутствие выраженного болевого синдрома, наличие достаточной для конкретного пациента функции и опороспособности стопы), на наш взгляд, являются поводом для дальнейшего наблюдения и коррекции нагрузок у конкретного пациента, а не скорейшей переустановки эндопротеза или артродеза.
Рецензенты:
Ежов И.Ю., д.м.н., заведующий отделением травматологии и ортопедии КБ № 4 ФГБУ «ПОМЦ ФМБА России», доцент кафедры хирургии ФПКВ Нижегородской государственной медицинской академии Министерства здравоохранения Российской Федерации, г. Нижний Новгород.
Атманский И.А., д.м.н., зав. кафедрой травматологии и ортопедии Государственного бюджетного образовательного учреждения высшего профессионального образования «Южно-Уральский государственный медицинский университет» Министерства здравоохранения Российской Федерации, г. Нижний Новгород.



