В настоящее время татуировка – это своего рода компонент субкультуры, который набирает все большие обороты в популяции и пользуется невероятной популярностью среди лиц любого возраста и пола. Это процесс имплантации гранул пимента в кожу. Данная манипуляция сопровождается прежде всего травматизацией и нарушением целостности кожи, что увеличивает риск возникновения осложнений. К ним относятся местные и системные инфекционные процессы, фотодерматиты, обострения хронических кожных заболеваний (псориаз, красный плоский лишай, атопический дерматит), гранулематозные и лихеноидные реакции [1; 2]. С другой стороны, негативное влияние на организм оказывает сам пигмент, в особенности красный пигмент статистически чаще провоцирует отсроченные осложнения, связанные с гранулематозным воспалением [3]. Также к факторам риска развития осложнений можно отнести нарушение технологии выполнения процедуры, в том числе несоблюдение правил асептики и антисептики, недостаточную квалификацию мастера и несоблюдение либо отсутствие рекомендация по уходу за кожей в реабилитационный период. Определенную роль в развитии осложнений играет сопутствующая соматическая патология, которая может быть представлена сердечно-сосудистой и легочной патологией, отягощенным аллергологическим анамнезом. Необходимо свести к минимуму риски путем тщательного сбора анамнеза и отбора пациентов. В последние годы широко обсуждается вопрос о канцерогенности пигментов, используемых для проведения процедуры татуажа [4]. Таким образом, в связи с ростом популярности данной процедуры спектр осложнений после выполнения татуировок также продолжает расти.
Цель исследования
Определить причину развития одного из осложнений после выполнения татуировки, в связи с этим представляется актуальной демонстрация клинического случая возникновения красного плоского лишая на месте татуировки.
Материал и методы исследования
В мае 2017 года в Московский научно-практический центр дерматовенерологии и косметологии Департамента здравоохранения Москвы обратилась пациентка Н., 23 года, с жалобами на неудовлетворительный внешний вид татуировки, уплотнение кожи на ее месте, а также шелушения в участках введения красного пигмента и незначительный зуд.
Anamnesis morbi: пациентка считает себя больной около года, когда после проведения процедуры татуажа в области участков кожи с применением красного пигмента через 2 месяца после процедуры начала отмечать появление шелушений, незначительного зуда. В лечебные учереждения не обращалась, пыталась лечиться самостоятельно с применением топических стероидов и антигистаминных средств. Все попытки самостоятельного лечения оказались безрезультатными, после этого пациентка спустя 2 недели обратилась в Московский научно-практический центр дерматовенерологии и косметологии Департамента здравоохранения Москвы.
Anamnesis vitae: во время беседы с пациенткой было выяснено, что ее рост и развитие проходили без особенностей, в соответствии с полом и возрастом. Профилактические прививки получала по календарю прививок. Перенесенные ранее заболевания отрицает. Гемотрансфузий, оперативных вмешательств, туберкулеза, венерических заболеваний не было. Семейный анамнез не отягощен. Кожными заболеваниями ранее не болела, аллергологический анамнез не отягощен, лекарственной непереносимости не выявлено. Эпидемиологический анамнез не отягощен. Прием лекарственных препаратов в течение последнего года отрицает.
Результаты и их обсуждения
При первичном объективном исследовании состояние пациентки удовлетворительное, положение активное, температура тела 36,7 °С, АД 120/70 мм рт. ст., ЧСС 65/мин, ЧД 16/мин. Изменения со стороны органов и систем не выявлено.
Status localis: объективно кожнный процесс ограниченный, в области участков кожи с красным пигментом и по периферии имеется сухость кожных покровов, в очаге - уплотнение кожи, на поверхности выявлено крупнопластинчатое шелушение, единичные крупные везикуло-буллезные элементы (рис. 1). Слизистые оболочки и ногтевые пластины не поражены.
В результате проведенного обследования на основании сбора анамнеза, внешнего осмотра, клинического анализа крови (без особенностей), общего анализа мочи (без особенностей), оценки общего состояния (не страдает) установлен клинический диагноз:
L.43 Лишай красный плоский. Заболевание встречается у 0,1-4% людей.
Для подтверждения диагноза была проведена диагностическая биопсия.
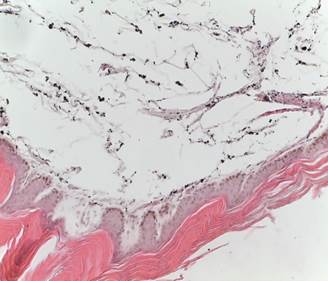
При гистологическом исследовании биоптата кожи правой стопы в зоне татуировки обнаружены воспаление, гиперкератоз, гидропическая дистрофия базального слоя эпидермиса, гипергранулез, полосовидная инфильтрация верхнего слоя дермы, коллоидные тельца Севатта на границе дермы и эпидермиса.
Таким образом, были выявлены четкие атрофические изменения в эпидермисе, сглаживание его выростов на фоне выраженного гиперкератоза и акантоза (рис. 2).
 |
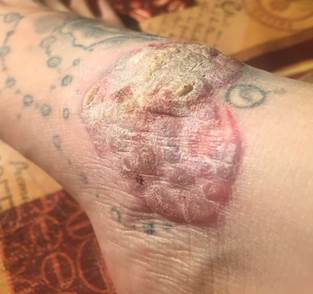 |
Рис. 1. Декоративная татуировка на тыльной поверхности стопы. А. Внешний вид татуировки через 1 мес. после выполнения процедуры. Б. Изменение внешнего вида татуировки, уплотнение кожи в области красного пигмента, везикуло-буллезные элементы, пластинчатое шелушение
 |
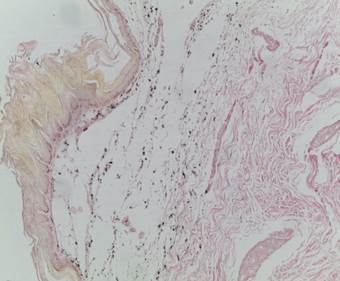 |
Рис. 2. Фрагмент кожи с массивным гиперкератозом, акантозом, с участками папиломатоза. Диффузное распределение пигмента, выраженный отек. А. Окрашено гематоксилином и эозином. Об. 10, ок. 20. Б. Окрашено по Ван Гизону. Об. 10, ок. 20
Кроме этого, визуализировались участки папиломатоза. В дерме диффузно расположены гранулы пигменты, при этом лимфогистиоцитарная инфильтрация отсутствовала. Выраженный отек приводил на некоторых участках к отслойке прилежащей дермы от эпидермиса, при этом образовывались щели, что морфологически соответствует пемфигоидной форме красного плоского лишая [5], являющейся достаточно редкой экссудативной формой красного плоского лишая, для которого характерно образование пузырьков с серозным или серозно-кровянистым содержимым.
Диагноз клинический заключительный: L.43.8 Другой красный плоский лишай [6].
Ввиду того что красный плоский лишай это заболевание, которое не всегда поддается лечению, часто после его прекращения вновь возникают рецидивы. Лечение должно быть комплексным и индивидуальным, включать местное воздействие, направленное на очаг поражения, а также системное, с целью воздействия на организм.
В качестве местной терапии было выбрано внутриочаговое введение препарата из группы глюкокортикостероидов - Дипроспан, обладающий иммунносупрессивным, противоотечым, противоаллергическим и противовоспалительным эффектами; в целях ускорения эпителизации и заживления язвенных очагов применялся Солкосерил, топические стероиды, антигистаминные препараты, редуцирующие средства. Заслуживают внимания и физиотерапевтические методы лечения, а именно фототерапия (субэритематозные дозы ультрафиолетового облучения), большой популярностью в последнее время пользуется метод фотохимиотерапии (PUVA), в его основе лежит фотохимическая реакция между молекулами фотосенсибилизаторов, возбужденных длинноволновым ультрафиолетовым облучением, и молекулами-мишенями – нуклеиновыми кислотами, белками и липидами. PUVA-терапия оказывает влияние на иммунные реакции, тем самым повреждая иммунокомпетентные клетки в коже. В дерме исчезает поверхностный лимфоцитарный инфильтрат и нормализуется клеточный состав в эпидермисе. Процедура выполнялась 2 раза в неделю, доза облучения составляла 1,0 Дж/см2, в последующем она была увеличена до 10 Дж/см2. Курс состоял из 30 процедур. Также в лечении были использованы средства, способствующие нормализации сна и коррекции психосоматического состояния: пациентке были назначены антидепрессанты, снотворные препараты, процедуры дарсонваля, электросон. В терапию был включен поливитаминный комплекс.
Прогноз заболевания благоприятный, однако процесс заживления длительный и характеризуется периодами рецидивов, которые в значительной мере нарушают психологическую и социальную адаптацию человека. Исход заболевания варьируется от полного исчезновения патологических элементов до выпадения волос без последующего восстановления и появления рубцов и шрамов на коже.
Таким образом, на фоне проведенного лечения красного плоского лишая у пациентки регресс высыпания произошел в течение 2 мес и составил 70% (рис. 3).
В течение длительного наблюдения прогрессирование заболевания отсутствует, рецидивов не наблюдалось, пациентка чувствует себя удовлетворительно. В настоящее время использует мазь белосалик, которая обладает противовоспалительным, противоаллергическим, противозудным, кератолитическим и противомикробным действием. Наносит ее под окклюзионную повязку 1 раз в сут. Отмечается положительный эффект: зуд отсутствует, отек незначительный, высыпания продолжают регрессировать. Шрамов и рубцов не остается.
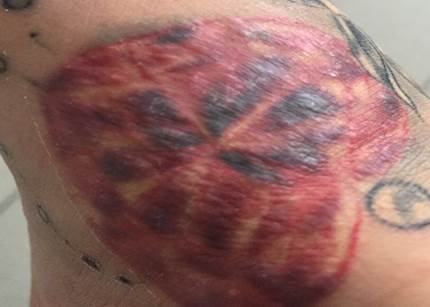
Рис. 3. Макроскопический вид красного плоского лишая (на участке введения красного пигмента в татуаже) после курса лечения. Регрессия высыпаний, отсутствие прогрессирования патологического процесса
Представленный клинический случай возникновения патологического процесса на месте татуировки не противоречит литературным данным о коморбидности красного плоского лишая, причинах возникновения, клинических формах, гистологической картине и основных принципах лечения [7-9].
Выводы
Красный плоский лишай – хроническое неинфекционное воспалительное заболевание, в общей структуре дерматологической заболеваемости составляет 2,5%. В данном случае патогенез связан с токсико-аллергической реакцией на месте введения красного пигмента, данное явление можно объяснить тем, что в красном пигменте содержатся включения различных металлов: титана, алюминия, кремния, ртути, железа, кадмия [10]. Данный процесс осуществляется посредством сложных нейрогуморальных и иммунологических взаимодействий, с нарушением иммуноаллергической и цитохимической регуляции, которая прежде всего связана с повреждением базальных клеток эпидермиса по механизму гиперчувствительности замедленного типа через систему стимуляции клеток Лангерганса и Т-лимфоцитов. Т-лимфоциты непосредственно вызывают активацию базальных кератоцитов, обеспечивая развитие патологического процесса. Благоприятной почвой для развития таких реакций в коже служат внешние и некоторые внутренние факторы, например стресс, который служит пусковым механизмом различных реакций, благодаря которым повышается чувствительность и восприимчивость клеточных элементов кожи к патогенному действию антигенов и киллеров, увеличивается уровень адреналина, что способствует усилению активности гистидиндекарбоксилазы, приводящему к повышенному освобождению гистамина, серотонина, брадикинина, что обуславливает повышение проницаемости сосудистой стенки и приводит к усилению субъективных признаков [11].
Таким образом, возникновение красного плоского лишая после выполнения татуажа, безусловно, стоит отнести к одному из многочисленных осложнений данной процедуры.
Кожные реакции в ответ на механическое воздействие в виде татуировки нередко бывают отсроченными [12]. При наличии плотно воспалительных инфильтратов и неэффективности проводимой неспецифической терапии необходимо обследование пациента с целью исключения инфекционных осложнений.
Таким образом, для предотвращения развития осложнений необходимо в первую очередь информировать пациентов о всех возможных последствиях процедуры, в том числе редко встречающихся и отсроченных, как в приведенном клиническом случае. Также нужно доразработать меры, направленные на профилактику посттатуажных осложнений и обязательную сертификацию вводимых красителей.
Библиографическая ссылка
Карымов О.Н., Калашникова С.А., Писарева В.В. НАБЛЮДЕНИЕ ОБРАЗОВАНИЯ КРАСНОГО ПЛОСКОГО ЛИШАЯ НА МЕСТЕ ТАТУИРОВКИ // Современные проблемы науки и образования. 2018. № 2. ;URL: https://science-education.ru/ru/article/view?id=27535 (дата обращения: 09.05.2026).



