К основным перилунарным повреждениям кисти относятся перилунарные вывихи и переломовывихи. Перилунарный вывих происходит вследствие травматического разрыва межкостных связок: луче-ладьевидно-головчатой, ладьевидно-полулунной и полулунно-трехгранной. При этом кости запястья смещаются к тылу и проксимально, а сама полулунная кость остается в анатомически правильном положении. Mayfield и соавторы [1] предложили четыре стадии для описания перилунарной нестабильности запястья, где перилунарный вывих представляет стадию 2. Перилунарные вывихи и переломовывихи запястья обычно возникают у молодых пациентов и связаны с высокоэнергетической травмой [2; 3]. Наиболее часто травма связана с падением с высоты, занятием спортом, а также авариями на мотоциклах и других транспортных средствах [4]. При этом очевидная клиническая деформация может как наблюдаться, так и нет. Иногда из-за вывиха может наблюдаться повреждение срединного нерва, сдавление артерий и компартмент-синдром. В целом вывихи запястья составляют менее 10% всех повреждений запястья. Около 60% перилунарных травм сопровождаются переломом ладьевидной и головчатой костей, так называемые переломовывихи.
Поскольку перилунарные травмы часто являются частью более обширных травм с участием нескольких областей тела (политравма), а при доставке пациента в медицинское учреждение возможно тяжелое состояние пациента, не позволяющее провести необходимую диагностику, риск пропуска перилунарных травм особенно высок. В отделениях неотложной помощи пропускаются около 25% как вывихов, так и переломовывихов запястья. Требуется проведение рентгенографии в трех проекциях, чтобы обеспечить своевременную диагностику перилунарной травмы [5; 6].
Раннее выявление и лечение острых перилунарных травм продемонстрировало корреляцию с лучшими исходами у пациентов. Отсроченное лечение перилунарных повреждений может привести к посттравматическому остеоартрозу и остеонекрозу, а также карпальной нестабильности, ухудшающим качество жизни пациента и требующим дополнительных хирургических вмешательств. Даже если были соблюдены рекомендации по лечению, результаты часто бывают неудовлетворительными [2; 7; 8].
Оценка отдаленных результатов лечения перилунарных повреждений кисти вызывает затруднения. Основными жалобами пациентов после лечения и периода реабилитации являются сохраняющийся болевой синдром, снижение силы хвата и ограничение подвижности. Из-за сложности оценки субъективных, а также функциональных результатов следует придавать особое значение редукции болевого синдрома. При анализе это представляется более важным, чем стабильность и достижение физиологического диапазона движений [9].
Цель данного обзора – обобщить и систематизировать опубликованную в открытых источниках информацию об основных исходах лечения перилунарных повреждений кисти и их зависимости от тактики лечения.
Глубина поиска была ограничена 10 годами, так как ранее предпочтение отдавалось консервативному ведению таких пациентов, а хирургическое лечение применялось только при открытых повреждениях. В базах данных PubMed (MEDLINE), Scopus, Elibrary и «Киберленинка» были сделаны поисковые запросы по ключевым словам. Поисковый запрос составлялся из названий перилунарного повреждения: *perilunate dislocations, *peri-lunate wrist dislocations, *lunate wrist dislocations, *perilunate fracture–dislocations, *fracture-dislocations of the wrist, *perilunate fracture dislocations, *peri-lunate injuries, и слов, описывающих лечение: *treatment, *surgical treatment, *open treatment, *management, *reconstructive surgery. В русскоязычных базах данных запрос составляли по такому же алгоритму, с использованием аналогичных терминов на русском языке.
В результате поиска было найдено 1117 статей за период с января 2011 по апрель 2020 гг., опубликованных на английском языке. После ознакомления с заголовками, удаления повторяющихся статей и статей, не соответствующих теме обзора, исключено 1005 статей, после ознакомления с абстрактами были оставлены только статьи, в которых описывается анализ собственного опыта лечения перилунарных повреждений кисти, полнотекстная версия которых находится в открытом доступе, исключено 87 статей. Далее были также исключены статьи, в которых анализируется детская популяция, в которых приводятся описания единичных клинических случаев, статьи, в которых не указаны сроки с момента получения травмы до хирургического вмешательства, а также статьи, в которых не указаны исходы лечения, минимум через три года после вмешательства. Статей, опубликованных на русском языке, удовлетворяющих критериям включения, найдено не было. Итого было найдено 3 статьи (рисунок) [10-12]. Подробная характеристика случаев перилунарных повреждений, опубликованных за последние 10 лет, представлена в таблице. Перилунарные повреждения кисти встречаются редко (около 10% от всех травм запястья) и часто пропускаются при обращении за медицинской помощью, поэтому опубликовано очень мало результатов их наблюдений. Учитывая небольшое количество публикаций, в обзор включены все статьи, удовлетворяющие критериям поиска.
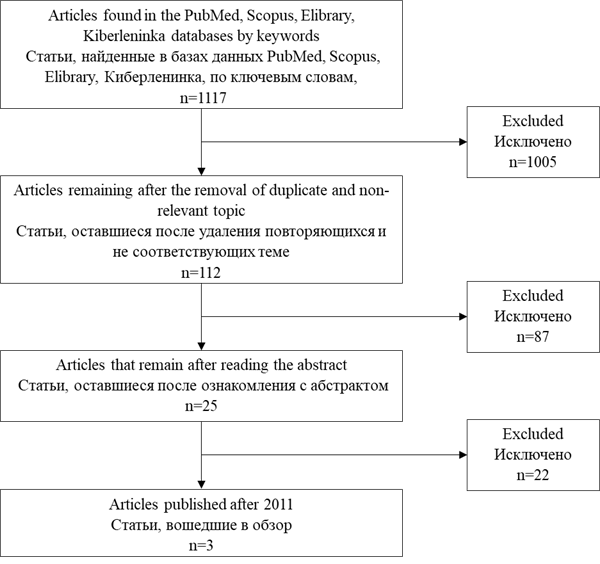
Последовательность поиска литературных источников и его результаты
Результаты исследования и их обсуждение
Только в одной публикации сообщается более чем о 50 случаях лечения данных повреждений [10]. Основными методами лечения в представленных исследованиях были закрытое вправление с иммобилизацией гипсом, закрытое вправление и чрескожная фиксация спицами, открытая репозиция с различными типами фиксации и удаление проксимального ряда костей запястья. Однако исследования, сравнивающие открытые и закрытые методы лечения, описывают превосходящие клинические результаты при открытых подходах [3]. Так, Prasad J. Sawardeker с соавторами, проанализировав результаты нескольких исследований, в которых сравнивались открытые и закрытые методы лечения, утверждают, что отсроченные результаты лучше у пациентов, получивших лечение с восстановлением связок в ранние сроки после травмы, по сравнению с теми, у кого использовалась только иммобилизация [10].
Большинство исследований, посвященных перилунарным травмам, представляют результаты лечения менее чем за 4 года наблюдения [10]. Однако существуют публикации с 15-летним периодом наблюдения [11]. В исследованиях с более длительным периодом наблюдения все имеющиеся клинические результаты основаны на результатах, которые не обязательно коррелируют с индивидуальным восприятием ограничений пациентами [7; 10; 11]. Это особенно важно, потому что клинические результаты ухудшаются при более длительном периоде наблюдения.
В исследовании, опубликованном Elie Krief и соавторами, были проанализированы результаты наблюдения 73 пациентов в течение 15 лет после травмы. Отмечалось, что дегенеративные изменения наблюдались в 70% случаев при последнем обследовании. Почти две трети из них соответствовали начальным стадиям артроза (SLAC 1). Следовательно, рентгенологический исход со временем ухудшался. При этом часть пациентов не предъявляли никаких жалоб. Несмотря на то что прогрессирование артроза может оставаться бессимптомным в течение длительного времени, рентгенологическое прогрессирование ухудшается во всех случаях. Также исследователи отметили, что у 7 пациентов не было никаких изменений на стандартной рентгенограмме. Анализ стандартных рентгенограмм, вероятно, недооценивает степень повреждения хряща, 3Т магнитно-резонансная томография может дать более подробную информацию. Наблюдаемая частота (70%) дегенеративных изменений запястья после травмы при минимальном 15-летнем наблюдении не коррелировала с клиническими и функциональными результатами [11].
Аналогично, активный диапазон движений со временем уменьшается. Среднесрочные и долгосрочные оценки показывают явно сниженную амплитуду движений по сравнению с контралатеральной стороной, тогда как в исследованиях с более коротким периодом наблюдения сообщается о лучшей функции запястья [7; 10; 11]. Это может быть связано с тем, что на ранних сроках наблюдения деформирующий артроз не успевает развиться. Те же самые пациенты при более поздних сроках наблюдения демонстрируют резкое ограничение амплитуды движения в кистевом суставе. Другими важными проблемами с точки зрения пациентов были снижение силы хвата и сохраняющийся болевой синдром, который значительно снижает качество жизни. Сила хвата была снижена до 71% контралатеральных измерений. В то время как уровень боли в покое был приемлемым, большинство пациентов отмечают, что боль усиливается при выполнении привычной физической нагрузки [2].
В то время как восстановление правильных анатомических соотношений в кистевом суставе отмечается у большинства пациентов в раннем послеоперационном периоде, нестабильность кистевого сустава и прогрессирующий артроз развивается в среднем через 65 месяцев. Таким образом, прогрессирующее снижение функционального результата по крайней мере частично связано с артрозом, который часто развивается у пациентов спустя в среднем 5 лет. В литературе частота встречаемости артроза возрастает со временем, прошедшим с момента операции - с 18 до 22% для наблюдений около 24 месяцев [12], от 50 до 56% для исследований продолжительностью от 32 до 75 месяцев [2; 12] и от 50 до 100% для серии от 6 до 15 лет наблюдения [2; 7; 8; 10; 11].
Совокупность клинических и рентгенологических исследований также позволяет предположить, что результаты лечения со временем ухудшаются. Тем не менее ни представленные объективные данные, ни рентгенологические оценки не показали корреляции с удовлетворенностью пациентов ни в одном из исследований [2; 10; 11]. Напротив, существует тенденция к тому, что сроки лечения и хирургическая техника связаны с отдаленными результатами. В исследовании Adnan Kara и соавторов хирургическое вмешательство выполнялось в среднем через 1,4 дня после момента травмы (от 12 часов до 3 дней), и, несмотря на то что большинство пациентов были удовлетворены функцией, при контрольном наблюдении были те, кто предъявлял жалобы на выраженный болевой синдром. Средний срок наблюдения пациентов составлял 37,1 месяца. При этом в исследовании 14 из 17 пациентов имели признаки артроза при контрольной рентгенограмме, который не коррелировал с клиническими проявлениями и жалобами [12].
Большинство авторов подчеркивают важность вправления и лечения в течение 7 дней с момента получения травмы [3; 8; 11]. Но удовлетворительные функциональные результаты могут быть получены при лечении до 45 дней после травмы [2]. Открытая травма при этом, как отмечают Герцберг и соавт. [2], плохой прогностический фактор. Тенденция к лучшим результатам была связана с денервацией тыльного межкостного нерва и восстановлением анатомических соотношений в кистевом суставе.
Несмотря на то что закрытое вправление с иммобилизацией рекомендовано в качестве лечения перилунарных травм, трудно получить анатомически правильное положение только с помощью гипсовой иммобилизации. Если после закрытого вправления получен ладьевидно-полулунный интервал шириной более 3 мм или ладьевидно-полулунный угол более 70 градусов, можно ожидать плохой результат, и предпочтительной является открытая процедура.
В опубликованных исследованиях использовался тыльный [13], ладонный доступ [14] и комбинированный ладонный и тыльный доступ для восстановления всех поврежденных связок и разрыва капсул [15]. Также в некоторых исследованиях был использован артроскопический метод восстановления связочного аппарата [16; 17].
В нашем центре предпочтение отдается тыльному доступу. Комбинированный доступ используется только в тех случаях, когда вывих существует более 14 дней (для декомпрессии срединного нерва, артролиза кистевого сустава и восстановления анатомической целостности).
Хотя некоторые авторы сообщают, что перелом ладьевидной кости был плохим прогностическим фактором [18], этот факт не был подтвержден другими [2; 19]. В случае перелома ладьевидной кости при перилунарных повреждениях карпальная нестабильность в послеоперационном периоде формируется реже, в то время как остается высокий риск несращения ладьевидной кости, формирования ее ложного сустава, что приводит к нарушению биомеханики кистевого сустава и раннему развитию деформирующего артроза.
Заключение
Перилунарные вывихи, хотя и встречаются достаточно редко, должны рассматриваться как один из важных дифференциальных диагнозов у пациентов с высокоэнергетической травмой запястья. Лучшим методом визуализации повреждения связок является магнитно-резонансная томография (МРТ). Однако при отсутствии возможности выполнить МРТ при оказании экстренной помощи, таким пациентам необходимо провести компьютерную томографию (КТ). КТ не позволяет визуализировать повреждение связок, однако по косвенным признакам можно судить об их наличии [20].
Опубликованные результаты исходов лечения перилунарных повреждений позволяют предположить, что клинические исходы коррелируют с такими факторами, как тяжесть первичной травмы, своевременность диагностики, время, прошедшее с момента травмы до хирургического лечения, и техника хирургического вмешательства. При этом механизм травмы, сопутствующие повреждения и рентгенологическая картина не коррелируют с исходами. Ранняя диагностика и лечение необходимы для предотвращения отдаленных нежелательных последствий травм. Успешные исходы обратно коррелируют с промедлением (отсрочкой) в лечении, открытой травмой, повреждением связочного аппарата, нестабильностью и неправильно сросшимися переломами.
Следует отметить, что на сегодняшний день нельзя говорить о достигнутом консенсусе в вопросе о выборе оптимального лечения. Выбор метода часто производится субъективно, опираясь на локальные протоколы, собственный опыт, наличие хирургических навыков и технических возможностей.
Лечащим врачам необходимо понимать и помнить, что ОРИФ с трансартикулярной фиксацией спицами и восстановлением связок кистевого сустава (ладьевидно-полулунной, полулунно-головчатой и полулунно-трехгранной) должна выполняться всем пациентам в ранние сроки лечения перилунарных повреждений. Правильное анатомическое соотношение в кистевом суставе обязательно для достижения хороших функциональных результатов и удовлетворенности пациентов в отдаленном периоде. Кроме того, мы рекомендуем тыльный доступ с дополнительным ладонным, только если вправление затруднено или если у пациентов присутствуют симптомы сдавления срединного нерва. Переломы ладьевидной кости следует фиксировать канюлированным винтом или спицами, в случае невозможности проведения винта.
Хирургическое лечение с открытым вправлением, восстановлением связок, трансартикулярной фиксацией костей запястья и фиксацией переломов должно быть признано золотым стандартом для лечения этих поражений, так как позволяет избежать большинства осложнений и возвращает пациентам приемлемое качество жизни. Предложенные методы оперативного лечения не исключают длительной гипсовой иммобилизации до полной консолидации переломов костей запястья и восстановления связок кистевого сустава. Обязательно этапное лучевое и клиническое обследование пациентов на всем протяжении наблюдения.
На сегодняшний день остаются открытыми вопросы: коррелируют ли ранние исходы (объем движения, сила хвата, боль) лечения с отдаленными результатами (развитие деформирующего артроза, удовлетворенность пациентов)? В опубликованных исследованиях авторы отмечают, что результаты ухудшаются с течением времени в отличие от исследований с более короткими сроками наблюдения. Как связана рентгенологическая картина с клиническими проявлениями? Роль активной реабилитации (лечебная физкультура, физиотерапия, кинезиотейпирование и др.) в отдаленных результатах, в первую очередь в удовлетворенности пациентов? Что требует дополнительных долгосрочных наблюдений.
Подробная характеристика случаев перилунарных повреждений, с минимум 3-летним периодом наблюдения
|
Количество случаев и период наблюдения |
Хирургические вмешательства |
Ключевые выводы |
Ссылка |
|
30 пациентов, 15 лет |
ОРИФ |
Артроз развивается в 70% случаев. Сложный региональный болевой синдром, по-видимому, влияет на отдаленные результаты |
Krief E., 2015 [11] |
|
17 пациентов, 37,8 месяца |
ОРИФ |
Несмотря на выполнение вправления, повреждение связок и хрящей, возникшее в момент травмы, может вызывать стойкий болевой синдром. Механизм травмы, наличие дефектов мягких тканей и время между травмой и лечением могут влиять на клинические и рентгенологические результаты |
Kara A., 2015 [13] |
|
65 пациентов, 8 лет |
ОРИФ |
Ранняя диагностика и восстановление анатомических соотношений в кистевом суставе являются предпосылкой для удовлетворительного функционального результата. Капсуло-связочные поражения должны быть устранены, переломы - зафиксированы |
Israel D., 2016 [12] |
Библиографическая ссылка
Золотухина И.Ю., Родоманова Л.А. ВЛИЯНИЕ ТАКТИКИ ЛЕЧЕНИЯ НА РАЗВИТИЕ ОСЛОЖНЕНИЙ И ПОСЛЕДСТВИЙ ПЕРИЛУНАРНЫХ ПОВРЕЖДЕНИЙ КИСТИ // Современные проблемы науки и образования. – 2020. – № 6. ;URL: https://science-education.ru/ru/article/view?id=30464 (дата обращения: 26.04.2024).



